ARTROSCOPIA | VOL. 12, Nº 1 : 23-29 | 2005
Inestabilidad anterior crónica glenohumeral: Evaluación del tratamiento artroscópico con un seguimiento mínimo de 2 años
Dr. Matías Villalba, Prof. Pascal Boileau
RESUMEN: Numerosas intervenciones han sido descriptas para tratar la inestabilidad anterior crónica del hombro. El tratamiento artroscopico ha evolucionado enormemente en los últimos 15 años. Los implantes que utilizamos han sido desarrollados para lograr reparaciones cada vez más seguras y anatómicas. Asi, la tasa de recidivas de diferentes técnicas artroscópicas ha hido disminuyendo constantemente : 23% grampas metali- cas, 30% para las suturas tranglenoideas, 17,5% Suretac, y 13% (4 al 24%) para los anclas y suturas que es la técnica más reciente.
Objectivos: Revision de resultados de reparaciones artroscópicas de Bankart con un mínimo de 2 años de seguimiento.
Material y Metodos: Desde Julio de 1999 hasta Agosto del 2001, cien pacientes consecutivos fueron tratados artroscópicamente (técnica de anclas-suturas biodegradables) por inestabilidad anterior recurrente de hombro. Nueve pacientes fueron perdidos de vista. El grupo de estudio comprende 91p, con un seguimiento promedio de 33 meses (24-49). Sexo: 71 hombres y 20 mujeres. Edad al momento de la cirugia 26,4 años(17-72), en el primer episodio 21,5 años (12-49). Hombro dominante 53p (58%). Tipo de inestabilidad: luxación 22p, subluxación 27p, luxación/subluxacion 30p, hombro doloroso inestable (HDI) 12p. En 85p el 1° episodio fue traumático. Inestabilidad bilateral en 15p (16,4%). Se registraron signos de hiperlaxitud anterior o inferior en 51p (56%). Actividad deportiva: ABD-RE resistida 40p (44,4%), contacto 20p, sin deporte 12 (13,5%). Radiologia preoperatoria mostró un 49% de defectos oseos glenoideos y 83% de defectos oseos humerales. La evaluación artróscopica indico ausencia de lesión clásica de Bankart en 9p (10%), tejido capsular tipo Detrisac III o IV en 33p (35%), lesiones HAGL en 18p (22%). Resultados: Hubo recidivas de la inestabilidad en 14p (15,3%), para 7p la causa fue traumática. El intervalo cirugía-recidiva fue de 16,4 meses (5-32). Los factores de riesgo estadísticamente relacionados con las recidivas fueron la hiperlaxitud, las erosiones glenoideas y las reparaciones con menos de cuatro puntos de anclaje.
Resultados clínicos: score Duplay con 87 puntos (25-100), score Rowe con 85 (20-100). Evaluación subjetiva mostró excelentes o buenos resultados en 92% de los pacientes. Regreso a la actividad deportiva: 75% al mismo nivel, nivel inferior 17%. Pérdida promedio de RE 10°. En 9p se detectó una aprehensión persistente.
Conclusión: Los resultados de reparaciones artroscoópicas de Bankart, en un grupo de pacientes sin selección preoperatoria, son todavía inferiores a los de técnicas a cielo abierto. La hiperlaxitud y las erosions glenoideas serian contraindicaciones para una Bankart artroscópica. La técnica de anclas y suturas deberia contar con al menos cuatro puntos de anclaje.
ABSTRACT
Background: Arthroscopic treatment for anterior shoulder instability has evolved tremendously in the last 15 years. Newer implants permit more anatomic and secure repairs. Recurrence rates have constantly decrease over time: staples 23%, transglenoid sutures 30%, Suretac 17,5%, and 13% (4 to 24%) for suture-anchor techniques.
Objectives: Outcome review of arthroscopic Bankart repairs with a minimum two years follow-up.
Material and Methods: From July 1999 to August 2001 one hundred consecutive patients underwent arthroscopic stabilization (absorbable suture-anchor technique) for recurrent anterior shoulder instability. Nine patient were lost to follow-up. Cohort comprised 91p, mean f-u 33 month (24-49). Sex: 71 males and 20 female. Age at the time of surgery 26,4 (17-72), at the time of first episode 21,5 (12-49). Dominant extremity 53p (58%). Type of instability: dislocations 22p, subluxations 27p, dislocation/subluxation 30p, instable painful shoulder (IPS) 12p. For 85p the first episode was traumatic. Bilateral instability was detected in 15p (16,4%). Signs of anterior or inferior hyperlaxity was recorded in 51p (56%). Sport participation: resisted ABD-ER 40p (44,4%), contact sports 20p, no sport 12 (13,5%). Preoperative radiology showed 49% of glenoid bone defects and 83% of humeral bone defects. Arthroscopic evaluation showed no classic Bankart lesion in 9p (10%), capsular tissue Detrisac’s III or IV in 33p (35%), HAGL lesions in 18p (22%).
Results :Recurrence of instability was noted in 14p (15,3%). In 7p recurrence occurred following trauma. Time interval to recurrence 16,4 months (5-32). Risk factors related to recurrent instability were hyperlaxity, glenoid erosions and less then four anchors used during the arthroscopic stabilization.
Mean Duplay score was 87 (25-100), mean Rowe score was 85 (20-100) at final f-u. Subjective evaluation rated excellent or good outcomes in 92% of patients. Return to sports: equal level 75%, inferior level 17%. Mean loss of external rotation 10°. Persistent apprehension was noted in 9 patients.
Conclusion:Arthoscopic Bankart stabilization for recurrent anterior shoulder instability without preoperative patient selection has inferior results than open techniques. Contraindications for arthroscopic stabilization include hyperlax patients and glenoid erosions. At least four anchor point should be used for secure stabilization.
INTRODUCCION
Numerosas intervenciones han sido descriptas para tratar la inestabilidad anterior crónica del hombro. Las reparaciones capsulo-ligamenterias, “anatómicas”, son las más utilizadas en el mundo. Es asi que la técnica de Bankart (1) a cielo abierto es considerada como el “gold standard” para comparar los resultados de cirugías artroscópicas. Estas últimas tienen como inconvenientes potenciales la larga curva de aprendizaje y las complicaciones relacionadas a la técnica, en especial la tasa de recidivas que es superior a la de procedimientos tradicionales. (2,5)
El tratamiento artróscopico de esta patología a evolucionado enormemente en los últimos 15 años. Este progreso se debe a (1) una mejor comprensión de la anátomopatologia de la inestabilidad crónica, (2)a un mejor exámen clinico que permite diagnósticos lesionales más precisos y una mejor selección de pacientes, y (3) a un progreso técnico en el diseño de los sistemas de fijación.
En primer lugar, todo cirujano que desee realizar esta intervención artroscópica debe conocer todas las estructuras intraarticulares que pueden estar afectadas en la inestabilidad recurrente, asi como también las numerosas variantes anatómicas del rodete glenoideo (labrum) y de los ligamentos glenohumerales. Hoy sabemos que la clásica lesión de Bankart no es siempre la única responsable de la inestabilidad. (6,9)
En segundo lugar, el gesto quirúrgico debe realizarse “a la carta” en función de las constaciones del exámen fisico realizado en el consultorio y bajo anestesia general. En particular debe evaluarse la laxitud y la inestabilidad glenohumeral en las diferentes posiciones para decidir la extensión de la reparación. (10,11)
En tercer lugar, los implantes que utilizamos han sido desarrollados para lograr reparaciones cada vez más seguras y anatómicas. Asi, la tasa de recidivas de diferentes técnicas artroscópicas ha hido disminuyendo constantemente: 23% grampas metálicas,
30% para las suturas tranglenoideas, 17,5% Suretac, y 13% (4 al 24%) para los anclas y suturas que es la técnica más reciente. (6-9)
Con un seguimiento mínimo de 2 años, este trabajo evalúa los pacientes operados por inestabilidad glenohumeral anterior crónica con técnica artroscópica de ancla-suturas. Los objetivos son determinar los resultados funcionales, la tasa de recidivas y sus factores de riesgo, y las posibles contraindicaciones para una reconstrucción artroscópica.
MATERIAL y METODOS
Pacientes
Criterios de inclusión : (1) Inestabilidad anterior cronica, (2) Cirugía artroscópica con técnica de ancla-sutura. Criterios de exclusión : (1) Inestabilidad aguda (1° luxación), (2) Otras técnicas artroscópicas, (3) Cirugia a cielo abierto, (4) Cirugias previas en ese hombro, y (5) Inestabilidades voluntarias. Entre julio 1999 y julio 2001, 100 pacientes fueron incluidos en el estudio. Nueve fueron perdidos de vista. Noventa y un pacientes (91%), representando
91 hombros, fueron revisados por un examinador independiente (CMV). El seguimiento promedio fue de 33 meses (rango 24 a 49).
Sexo: 20 mujeres (22%) y 71 hombres (78%). Edad al comienzo de la patología : 21,5 años (12 a 49) ; y al momento de la cirugía : 26,4 (17 a 62). El hombro dominante estuvo comprometido en el 58% de los casos. Síntomas bilaterales se encontraron en el 16,4% (15p).
La inestabilidad tuvo inicio traumático en 85p y atraumático en 6p. La inestabilidad fue clasificada segun el grado en: luxación recidivante (22p), subluxación recidivante (27p), luxación+subluxacion (30p) y hombro doloroso inestable (HDI) (12) (12p). El número de episodios de inestabilidad vario segun el grado: 6,8 veces (3 a 40) para las luxaciones, 23 veces (3 a 150) para las subluxaciones, 20 veces (2 a 100) para las luxaciones-+subluxaciones.
Setenta y nueve pacientes (86,5%) practicaban algun deporte, 24p (27%) a nivel competitivo. El tipo de deporte practicado: sin riesgo (5p), con contacto (20p), con ABD/RE (12p), y con ABD/RE contrariada o de alto riesgo (40p, 44,4%) (Tabla I)
El examen clínico mostró: test de aprehensión y recentrado positivos en todos los pacientes, test de O’Brien positivo en 11 de 31p (no hay datos para 60p). En 51p (56%) se encontraron signos de hiperlaxitud: clasificada como anterior (RE en adducción >85°) en 9p, inferior (aprehensión o diferencial >20° en el test de hiperabducción) en 26p, o combinada en 16p.(13,15)
Evaluación Radiológica
Todos los pacientes tuvieron radiología simple preoperatoria (frente en las tres rotaciones, perfil axilar y perfil de Lamy) y 66 tuvieron una artro-TAC. Se utilizó la clasificación de Samilson(16) para valorar la artrosis glenohumeral. (Tabla II )
La fractura impacción de la región posterior de la cabeza humeral (Hill-Sachs) estuvo presente en el
83% de los casos. Lesiones óseas del borde anteroinferior de la glena en el 49%.
TABLA I: Clasificacion de deportes con riesgo segun G. Walch (20)
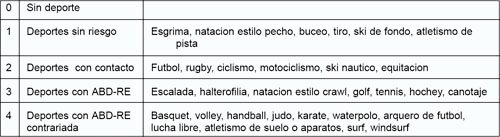
TABLA II: Radiologia preoperatoria

(1) Glena normal, (2) Erosion de la glena, (3) Fractura de la glena, (A) Cabeza normal, (B) Hill-Sachs pequeño o mediana, (C) Hill-Sachs grande, (0-3) Clasificacion de Samilson
Evaluación artroscópica
Se utilizó la clasificación artroscópica de lesiones intraarticulares basada en los trabajos anatomo-clinicos de Boileau y Lafosse.(17)
Las lesiones capsuloligamentarias se analizan a dos niveles :
- La glena de divide en 6 sectores : A,B,C,D,E,F. Se busca la extensión circular de la desinserción capsuloligamentaria del reborde glenoideo.
- También se evalúa la extensión mediolateral de las lesiones hacia el seno de la cápsula y a nivel humeral.

Figura1: Análisis artroscópico de las lesiones
El exámen articular mostró : un labrum anterior desinsertado junto con la cápsula en 75p, roto en flap o asa de balde en 8p y ausente en 8p. Según la localización de la lesión distinguimos 7 grupos lesionales: C(2p), BC(8p), BCD(39p), ABC(11p), ABCD(19p), ABCDE(3p). En 9p (10%) no se encontro una lesión de Bankart típica.
Lesiones SLAP(18) fueron descubiertas en el 37% (29p SLAP tipo 2, 4p tipo 3).
Según la clasificación de Detrisac(19) el LGHI era de tipo: I en 18p, II en 40p, III en 30p y IV en 3p. Desinsenciones capsulares a nivel humeral o lesiones HAGL(20) se registraron en 22% de los casos. No se buscó sistemáticamente patología a nivel del intervalo de rotadores.
Lesiones de Hill-Sachs estuvieron presentes en el 87% de los casos, en el 36% fueron clasificadas como grandes. La identificación de erosiones de la glena no fue sistemática.
Rupturas parciales del supraespinoso se registraron en 6p, del infraespinoso en 2p y del subescapular en 1p.
Cirugia Artroscópica
Todos los pacientes fueron operados por el mismo cirujano (PB) utilizando la misma técnica artroscópica. Los objetivos de la estabilizacion son: (1) recrear la concavidad glenoidea reinsertando el labrum sobre el reborde glenoideo, y (2) restaurar la tension capsular realizando tracción a nivel de la banda anterior del LGHI. Se asocian habitualmente una plicatura capsular mediolateral y un tensado capsular hacia proximal de 5 a 15mm.
Se utiliza anestesia general asociada a un bloqueo interescalénico. El paciente en posición semisentada sin tracción sobre el miembro. Se utilizan dos portales standares : (1) posterior o visual, y (2) anterosuperior o intrumental realizado de fuera-adentro sobre el borde anterior del acromion y medial al tendón de la porción larga del biceps. Otras dos vías se utilizan ocasionalmente: (3) lateral de Wilmington en caso de lesión de SLAP muy posterior, y (4) posterolateral (hora 7) en caso de extensión posterior de la lesión de Bankart o para plicar la cápsula inferior. Luego de la liberación del complejo capsulolabral y adecuada mobilización del labrum, se realiza la fijacion con sistemas de ancla/sutura colocados sobre la superficie glenoidea y no en posición medial. La primer ancla se coloca en hora 5 y las otras en 4h,
3h, etc. Se utilizaron un promedio de 4 (rango 2-7) anclas absorbibles (Panalok, Mitek, EE.UU.) por pte., con suturas absorbibles (PDS II n°1, Ethicon, EE.UU.). En esta serie no se realizó ninguna capsulorrafia térmica ni sutura a nivel del intervalo de rotadores.
Figura 2: Portales artroscopicos habituales en posicion Beach-chair

Figura 3: Ancla Panalok‚ con sutura PDS.
Postoperatorio
Cabestrillo en ADD/RI por 4 semanas. Ejercicios pendulares se comienzan a las 24h de operado. Al D+30 se comienza la rehabilitación con mobilización pasiva. Se limita la RE a 45° hasta D+45, día en que comienza trabajo activo de RI. Los ejercicios contra resistencia debutan el D+60. La actividad deportiva es autorizada entre el 4° y 6° mes.
Métodos de Evaluación postoperatoria
El exámen físico registra rangos de movimiento y signos de inestabilidad residual. Los scores de G. Walch/grupo Duplay (20) y Rowe (21) fueron utilizados para evaluar resultados clínicos. También se registro la satisfacción subjetiva del paciente.
La radiología evalúa la eventual progresión artrósica.
Estadistica
Estudio prospectivo no randomizado. Se utilizaron los test de chi2 , chi2 corregido de Yates, test apariado unilateral de Student y análisis de varianza por test de Fisher. Se considera significativa una p<0,05. Los cálculos fueron realizados con el software StatviewTM
RESULTADOS
Resultados clínicos
Una recidiva de la inestabilidad (luxación o subluxación) ocurrió en 14p (15,3%). En 7p hubo un claro traumatismo causal. Si de este análisis se excluyen los HDI la tasa de recidivas pasa al 17,7%. Las recidivas se produjeron en promedio a los 16,4 meses postoperatorios (rango 5-32).
La evaluación clínica de los pacientes sin recidivas (77p) mostro un 92% de excelentes o buenos resultados subjetivos. El score final promedio de Duplay fue de 87 puntos y el de Rowe de 85 puntos. (Tabla III) La recuperación deportiva luego de la intervención se logró en el 75% de los pacientes a un mismo nivel y en el 17% a un nivel inferior.
Se objetivo una limitación en la RE1 (brazo en ABD 0°) de 10° (rango 0°-15°) y de la RE2 (brazo en ABD 90°) de 5° (rango 0°-10°).
TABLA III : Resultados clinicos
![]()
Complicaciones
Complicaciones varias ocurrieron en 15p (19,4%):
- Tres pacientes con capsulitis adhesiva
- Una infección profunda (resuelta con lavado y ATB)
- Un sindrome doloroso ( RMN y 2° artroscopia normales)
- Una progresión artrósica rápida
- Nueve pacientes presentaron cierto grado de aprehensión persistente en ABD/RE máxima con disminución consecuente en los scores de Duplay y Rowe. Sin embargo 7 de estos pacientes presentan exelentes o buenos resultados subjetivos.
Resultados radiológicos
En la revision final 17p evolucionaron hacia un estadio I de Samilson, 4p hacia un estadio II y 1p hacia el estadio III (artrosis glenohumeral).
Se encontró una buena correlación radio-artroscópica para la evaluación de las lesiones de Hill-Sachs. La Rx muestra una sensibilidad del 31%, especificidad del 96%, VPP del 83% y VPN del 70%. Por el contrario, en esta serie, la artroscopía fue menos efectiva que la Rx para evidenciar lesiones oseas glenoideas. Once fracturas de 32 y 8 erosiones de 12 no fueron detectadas en el exámen artroscópico.
Análisis de las recidivas
De los numerosos factores de riesgo mencionados en la literatura hemos encontrado relación estadisticamente significativa con:
- Hiperlaxitud inferior (p=0,03) o combinada (p=0,01)
- Defectos óseos glenoideos de tipo erosión (p=0,01)
- Detrisac III-IV (p=0,03)
- Estabilización artroscópica con menos de 4 anclas (p=0,03)
No pudimos establecer relación significativa entre las recidivas y: edad del paciente, deporte practicado, grado de inestabilidad, número de episodios de inestabilidad, clínica bilateral, defectos óseos humerales, fracturas glenoideas, ausencia de lesión de Bankart, lesión SLAP o lesión HAGL.
DISCUSION
Una de las principales críticas hacia la técnica de Bankart artroscópica es su tasa de recidivas, superior a la de técnicas a cielo abierto.(2-5) Desgraciadamente el analisis critico de la literatura muestra pocos estudios comparativos realizados con una metodología rigurosa. Existen numerosos bias a tener en cuenta para interpretar resultados en estos estudios: diferentes criterios de inclusión y exclusión, patología diferente, técnicas quirúrgicas variables, seguimientos inferiores a los 2 años, etc.(6,22)
La estabilización artroscópica con técnica de anclas metálicas/suturas no absorbibles fue inicialmente descripta por Wolf.(23). Segun Cole y Romeo (24) esta técnica logra una mejor estabilización que técnicas más ancianas, ya que permite un retensado capsular por puntos de anclaje individuales y una reconstruccion más anatómica del labrum. Siendo ésta la técnica artroscópica más reciente hay todavia pocas series con seguimiento adecuado que permitan evaluar resultados. Kandziora(25) y Kim(26) comparando Bankart artroscópica vs. open encuentran respectivamente 16,5% y 10% de recidivas. Koss (27) y Lafosse (28) mencionan
30% y 18,5%. Gartsman(10) y Tauro (29) , utilizando sistematicamente capsulorrafia térmica o plicatura capsular inferior, reportan un 8% de recidivas. Kim(30) publica en el 2003 una tasa del 4%, en una serie que excluye inestabilidades de origen atraumático, compromisos bilaterales, y ausencia de lesión de Bankart clásica. La elección de nuestro sistema de fijación radica en que las anclas absorbibles son « a priori » menos agresivas para las suturas, permiten un mejor deslizamiento del nudo y serian menos dañina para el cartilago articular en caso de arrancamiento.
La mejora constante en las técnicas quirúrgicas y en la selección de pacientes hace pensar que ciertos factores de riesgo de recidivas deberían ser controlados. Recordemos que no todos los factores analizados en nuestro trabajo han sido peyorativos en todas las series publicadas. Puede que incluso la importancia relativa de estos factores pronóstico varie segùn la operación y no sean aplicables al análisis de diferentes series. Las contraindicaciones de la Bankart artroscópica siguen siendo discutibles opiniones de experto o resultado de series retrospectivas sin controles.
El interrogatorio y el exámen fisico eran considerados habitualmente como suficientes para seleccionar los pacientes candidatos a reparación artroscópica. Sin embargo cierto factores de riesgo (defectos óseos gleno-humerales) solo pueden ser evaluados radiologicamente.(6,8,9,11) Las lesiones de HillSachs y los defectos óseos glenoideos han sido fuertemente relacionados al riesgo de recidivas (fracaso del 42% al 100% según las series) (30,32) . Su frecuencia varía entre el 10% y el 100% de los pacientes.(13, 33,35)
Las lesiones de Hill-Sachs son bien visibles en Rx y artroscopía. Se admite que, cuando la fractura-impacción comprende más del 25% de la superficie articular, puede contribuir a la recidiva de inestabilidad y por lo tanto contraindicaría un tratamiento artroscópico. (6,21) Deberiamos utilizar en estos casos técnicas a cielo abierto.(36) El problema radica en medir y clasificar como « grande » una lesion de Hill-Sachs. Las clasificacines de Calandra (34) y Kralinger (37) son subjetivas y estan lejos de ser correctamente validadas. Hiromoto(38) ha propuesto una evaluación radiográfica con proyecciones ortográficas. Posiblemente en el futuro realizaremos estas mediciones por TAC a fin de aumentar la sensibilidad del exámen.
Las lesiones del borde anteroinferior de la glena pueden ser de dos tipos: (1) fractura-separación (bony Bankart), o (2) fractura-compresión (erosión). En nuestra serie la artroscopía fue menos performante que la Rx para diagnosticarlas y valorar su importancia. Walch, Kim y Gerber han utilizado los perfiles de Bernegeau, Garth o Lamy para evaluar estas lesiones.(35,39,40) Sugaya (41) describe una evaluación mediante reconstrucción 3-D por TAC, la cual parece clara y reproductible. Las pequeñas fracturas pueden reposicionarse durante la reconstrucción artroscópica, pero las erosiones que comprendan más del 25% de la superficie articular contraindicarian el tratamiento artroscopico. La glena debe reconstruirse a cielo abierto con injerto óseo de cresta ilíaca o técnicas tipo Latarjet. (32,36,42)
La hiperlaxitud es dificil de analizar ya que la definición no es la misma para todo el mundo. Según O’Driscoll(43) puede que un individuo tenga un hombro hiperlaxo sin que por ello tenga una hiplaxitud generalizada. Se trata, en realidad, de un estiramiento (stretching) de la cápsula debido a contrientes repetitivas que producen una deformación plástica del complejo ligamentario. La RE1 >85° (con el codo al lado del tronco) define, para la escuela francesa, el componente anterior de esta hiperlaxitud del hombro, y fue involucrada en los malos resultados en la serie SOFCOT 1999.(13,44) El componente inferior de la hiperlaxitud puede ser estudiada con: (1) signo del Sulcus o cajón inferior en RE (que evalúa el intervalo de rotadores), o (2) signo de Gagey o test de hiperabducción (que evalúa la deformación plástica de la cápsula inferior-LGHI). En nuestra serie el componente inferior aparece como un factor de riesgo de recidiva.
La cantidad de puntos de anclaje utilizados para la reparación ya ha sido señalado como un factor importante para el éxito de la estabilización anterior por via artroscópica. (26,39)
CONCLUSIONES
La estabilización artroscópica del hombro es técnicamente posible, pero sus resultados, en una serie sin selección previa de pacientes, son todavia inferiores al de técnicas a cielo abierto.
Debemos mejorar la calidad de evaluación peroperatoria. Detectar signos de hiperlaxitud en el exámen fisico y erosiones glenoideas por reconstruccion 3-D es indispensable para definir las indicaciones de esta técnica. El hallazgo de una cápsula de mala calidad durante la evaluación artroscópica debe hacernos considerar la posibilidad de convertir el procedimiento a uno a cielo abierto.
Deberiamos utilizar al menos 4 puntos de anclaje para lograr una estabilización artroscópica de exelente calidad.
BIBLIOGRAFIA
- Bankart ASB: The pathology and treatment of the recurrent dislocation of the shoulder joint. Br J Surg 1938; 26:23-29
- Cole BJ, L’Insalata J, Irrang J, Warner JJ: Comparison of arthroscopic and open anterior shoulder stabilisation. A 2 to 6 years follow-up study. JBJS Am 2000;82:1108-14
- Geiger DF, Hurley JA, Tovey JA, Rao JP: Results of arthroscopic versus open Bankart suture repair. CORR 1997;337: 111-7
- Guanche CA, Quick DC, Sodergren KM: Arthroscopic versus open reconstruction of the shoulder in patients with isolated Bankart lesions. Am J Sports Med 1996;24: 144-8
- Karlsson J, Magnusson L, Ejerhed L, et al: Comparisson of open and arthroscopic stabilization for recurrent shoulder dislocation in patients with Bankart lesion. Am J Sport Med 2001;29: 538-42
- Boileau P: Instabilité antérieure de l’épaule. Apport et place de l’arthroscopie. Cahiers d’enseignement de la Sofcot. Conferences d’enseignement 2002:77-112
- Angelo RL: Principles of arthroscopic Bankart repair. AANA Speciality day, San Francisco 2000.
- Hawkins RJ, McCluskey GM III, Rokito AS, et al: Open and arthroscopic instability repairs. Instructional Course Lecture 348. AAOS 69th Annual Meeting, Dallas Feb 2002
- Stein DA, Jazrawi L, Bartolozzi AR: Arthroscopic stabilization of anterior shoulder instability: A review of the literature. Arthroscopy 2002;18(8): 912-24
- Gartsman GM, Roday TS, Hammerman SM: Arthroscopic treatment of anterior-inferior glenohumeral instability.JBJS Am 2000;82: 991-1003
- Guanche CA: Arthroscopic shoulder stabilization. Operative techniques in sports medidine 2002;10(1): 18-24
- Walch G, Boileau P, Levigne C, Mandrino A, Neyret P, Donell S: Arthroscopic stabilization for recurrent anterior shoulder dislocation: results of 59 cases. Arthroscopy 1995;11(2):173-9
- Coudane H, Walch G: L’instabilité antérieur chronique de l’épaule chez l’adulte. Symposium de la Sofcot, Paris, 1999.Rev Chir Orthop 2000 ;Suppl 1(86): 91-150
- Coste JS, Jund S, Lemaire M, et al: Evaluation arthroscopique du test de laxité du ligament glénohuméral inférieur. Rev Chir Orthop 1999 ;85: 61
- Gagey J, Gagey N: The hyperabduction test. An assessment of the laxity of the inferior glenohumeral ligament. JBJS 2001;83-B(1):69-74
- Samilson RL, Prieto V: Dislocation arthropaty of the shoulder. JBJS Am 1983;65: 456-60
- Boileau P, Lafosse L: Evaluation arthroscopique et prospective des lésions d’instabilité antérieur chronique de l’épaule. In: Perpectives en arthroscopie.Berlin: Springer Verlag ;2002: 180-3
- Snyder SJ, Karzel RP, Del Pizzo W, et al: SLAP lesion of the shoulder. Arthroscopy 1990;6: 274-9
- Detrisac DA, Johnson L: Arthroscopic shoulder capsulorrhaphy using metal staples. Orthop Clin North Am 1993;2: 71-88
- Walch G: La luxation récidivante antérieur de l’épaule. Rev Chir Orthop 1991;77(1): 178-92
- Rowe C, Zarins B, Cuillo J: Recurrent anterior dislocation of the shoulder after surgical repair. JBJS Am 1984;66: 159-68
- Torchia M, Caspari R, Asselmeier M, et al: Arthroscopic transglenoid multiple suture repair: 2 to 8 years results in 150 shoulders. Arthroscpy 1997;13: 609-19
- Wolf E: Arthroscopic capsulolabral repair using suture anchors. Orthop Clin North Am 1993;24: 59-69
- Cole BJ, Romeo AA: Arthroscopic shoulder stabilization with suture anchors: Technique, technology and Pitfalls. CORR 2001; 300:17-30
- Kandziora F, Jäger A Bischof F, et al: Arthroscopic labrum refixation for post-traumatic anterior shoulder instability: suture anchor versus transglenoid fixation technique. Arthroscopy 2000;1: 359-66
- Kim SH, Ha Ki, Kim SH: Bankart repair in traumatique anterior shoulder instability: open versus arthroscopic technique. Arthroscopy 2002: 18: 755-63
- Koss S, Richmond JC, Wooward JS: Two-to-five years followup of arthroscopic Bankart reconstruction using suture anchor technique. Am J Sport Med 1997; 25: 809-12
- Lafosse L, Reiland Y: Arthroscopic repair of chronic anterior instability:metallic versus absorbable anchor. In Nice Shoulder Course 2003. Sauramps medical: 47-57
- Tauro JC: Arthroscopic inferior capsular shift and advancement for anterior and inferior shoulder instability: technique and results at two-to-five years follow-up. Arthroscopy 2000;1: 451-6
- Kim SH, Ha KI, Cho YB, et al: Arthroscopic anterior stabilization of the shoulder: two-to-six years follow-up. JBJS Am 2003;85-A: 1511-18
- Hattrup SJ, Cofield R, Weaver A: Anterior shoulder reconstruction: Prognostic variables. J Shoulder Elbow Surg;10(6): 508-13
- Burkhart SS, DeBeer JF: Traumatic glenohumeral bone defects and their relationship to failure of arthroscopic Bankart repairs: Significance of the inverted-pear glenoid and the humeral engaging HillSachs lesion. Arthroscopy 2000; 16(7): 677-94
- Coughlin L, Rubinovich M, Johansson J, et al: Arthroscopic staple capsulorraphy for anterior shoulder instability. Am J Sports Med 1992;20:253-6
- Calandra JJ, Baker CL, Uribe J: The incidence of Hill-Sachs lesion in initial anterior shoulder doslocation. Arthroscopy 1989;5:254-7
- Edwards TB, Boulahia A, Walch G: Radiographic analysis of bone defects in chronoc anterior shoulder instability. Arthroscopy 2003;19(7): 732-9
- Gerber C, Lambert S: Allograft reconstruction of segmental defects of the humeral head for the treatment of chronic locked posterior dislocation of the shoulder. JBJS Am 1996;78: 376-82
- Kralinger FS, Golser K, Wischatta R, et al: Predicting recurrence after primary anterior shoulder dislocation. Am J Sports Med 2002; 30(1): 116-20
- Hiromoto I, Takayama A, Shirai Y: Radiographic evaluation of the Hill-Sachs lesion in patients with recurrent anterior shoulder instability. J Shoulder Elbow Surg 2000;9(6):495-7
- Kim SH, Ha Ki, Kim YM: Arthoscopic revision Bankart repair: a prospective outcome study. Arthroscopy 2002;18: 469-82
- Gerber C: Les instabilités de l’épaule. In: Mansat Ed. L’épaule douloureuse chirurgicale: Cahiers d’enseignement de la Sofcot n°33, 1988: 51
- Sugaya H, Moriishi J, Dohi M, et al: Glenoid rim morphology in recurrent anterior glenohumeral instability. JBJS Am 2003; 85-A(5): 878-84
- Walch G, Boileau P, Levigne, et al: Arthroscopic stabilization for recurrent anterior shoulder dislocation: results of 59 cases. Arthroscopy 1995;1: 173-9
- O’Driscoll SW, Evans DC: Contralateral shoulder instability following anterior repair. JBJS 1991; 73B: 941-6
- Kempf JF, Lacaze F, Hila A: Instabilité antérieur et hyperlaxité de l’épaule.Instabilité antérieur chronique de l’épaule chez l’adulte. Symposium Sofcot 1999. Rev Chir Orthop 2000 ; Suppl 1 (86): 132-7
GEOT Equipo Cirugía Artroscópica, Hombro y Lesiones deportivas - Servicio de Ortopedia y Traumatologia
Hospital Privado - Naciones Unidas 346
– (5016) Cordoba - Tel: 351- 4688234 e-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Service d’Orthopédie et Traumatologie du Sport
Hôpital Archet 2 - CHU Nice, France
