Artroscopía de la Articulación Subastragalina: Técnica Quirúrgica, Indicaciones, Resultados y Complicaciones
Dr. Jorge Batista, Dr. Rodrigo Maestu, Dr. Javier Gutman, Dr. Lucas Logioco, Dr. Diego Roncolato y Dr. Cristian Yannone
RESUMEN
Introducción: El abordaje artroscópico para el tratamiento de la patología subastragalina se encuentra en pleno desarrollo. El propósito del presente trabajo es efectuar una descripción de las indicaciones, técnica quirúrgica, resultados y complicaciones en la realización de la artroscopía de la articulación subastragalina.
Material y método: Se presenta14 pacientes con patología de la articulación subastragalina, tratados durante los años 2003 al 2009. Se realizaron 11 artroscopías posteriores y 3 laterales. Seguimiento: 36 meses (R=15-69). Todos los pacientes fueron evaluados mediante el score AOFAS y a los 12 meses de la cirugía se les pregunto: 1- Si estaban satisfechos con el resultado de la cirugía. 2- Si volverían a realizar la intervención.
Resultados: La indicación más frecuente de artroscopía para la articulación subastragalina ha sido en nuestra casuística la artrosis (35,71 %). El score AOFAS promedio fue de 88,42 (R: 46-100). El 78,58% de los pacientes estaban satisfechos con el resultado del procedimiento y un 85,72% volvería a operarse. Tuvimos una complicación de un paciente con hipoestesia del talón (7,14%).
Conclusiones: La artroscopía de la articulación subastragalina es una herramienta diagnóstica y terapéutica segura, reproducible y confiable, exige un conocimiento de la anatomía artroscópica de la región y debe ser llevada a cabo por artroscopistas con experiencia.
Diseño del estudio: Serie de casos.
Nivel de evidencia: IV.
Palabras clave: Articulación subastragalina.
ABSTRACT
Introduction: The arthroscopic approach for the subtalar pathology treatment is in full development. The purpose of this paper is to make a description of indications, surgical technique, results and complications in the performance of subtalar joint arthroscopy.
Material and method: 14 patients with subtalar joint pathology were treated during 2003 and 2009. 11 posterior and 3 lateral arthroscopies were performed. Follow-up: 36 months (15-69). All the patients were evaluated with the AOFAS score and 12 months postop they were asked: 1- If they were satisfied with the result of the surgery. 2-if they would undergo the surgery again.
Results: In our case history the most frequent indication for subtalar joint arthroscopy has been arthrosis (37, 71 %). The AOFAS score average was 88,42 (46-100).
78,58% of the patients were satisfied with the surgery and 85,72 % would undergo surgery again. Complications: Talus hypoesthesia in one patient (7,14%).
Conclusions: Subtalar joint arthroscopy is a safe diagnostic and therapeutic tool, reproducible and reliable; it requires thorough knowledge of the arthroscopic anatomy of the region and should be performed by experienced arthroscopists.
Study Design: Case series.
Level of evidence: IV.
Key Words: Subtalar joint.
INTRODUCCIÓN
La evaluación de la articulación subastragalina mediante técnicas enteramente artroscópicas está en pleno desarrollo.1,2 La primera descripción en la bibliografía de la evaluación artroscópica de esta articulación data del año 1985, en el trabajo experimental presentado por Parisien y col. En 1986 el mismo autor, en su trabajo sobre lesiones osteocondrales del astrágalo, efectúa una reseña de la anatomía artroscópica de la articulación en cuestión.2-4
Sólo unos pocos artículos han sido presentados hasta la fecha. Aunque la evaluación artroscópica de la articulación subastragalina es mucho menos frecuente que la de otras articulaciones, resulta de suma utilidad para el diagnóstico y algunos tratamientos de los procesos dolorosos posteriores y laterales del tobillo y pie.4-6
Anatomía
La anatomía de la articulación subastragalina es compleja. Se divide en anterior (astragalo-calcánea y astrágalo escafoidea) y posterior (astragalo-calcánea).
Esta última está compuesta por la superficie articular del calcáneo y la superficie articular del astrágalo. La orientación que presenta es convexa hacia arriba.3,7,8
La articulación anterior y posterior se encuentran separadas por el canal tarsal y el seno del tarso.
En la articulación subastragalina el ligamento cervical (Fig. 1) limita la inversión y la eversión como bien puede verse en la artroscopía, mientras que el ligamento interóseo resulta difícil de identificar. La subastragalina posterior presenta un receso lateral en donde puede verse reflejado el ligamento peroneo-calcáneo.3,5,7,8

Figura 1: Vista posterior artroscópica del Ligamento Cervical.

Figura 2: RMN corte sagital secuela fractura apófisis anterior calcáneo.
Indicaciones
La evaluación de esta articulación es utilizada con fines diagnósticos aunque en algunas instancias puede ser utilizada con fines terapéuticos. La presencia de dolor exacerbado al caminar sobre terrenos desparejos, inflamación y bloqueo en el sector posterior del tobillo con estudios complementarios de diagnóstico muchas veces negativos, resaltan el valor de la artroscopía en la evaluación de este tipo de lesiones. Dentro de las indicaciones para la artroscopia de la articulación subastragalina se encuentran las lesiones osteocondrales, osteofitos, sinovitis, condromatosis sinovial, cuerpos libres, síndrome del seno del tarso, quistes óseos del astrágalo, y las secuelas de fracturas del proceso anterior del calcáneo.13,6,9 En este último caso, la fractura pasa desapercibida durante un episodio de esguince de tobillo mediante flexión plantar e inversión del pie. Si la fractura no es tratada correctamente, tiempo después los pacientes se presentan con dolor a nivel del seno del tarso que se exacerba a la palpación y al caminar sobre superficies desparejas que no mejora con el tratamiento fisiokinésico (Figs. 2 y 3).
Otra indicación para este procedimiento es la artrodesis artroscópica en pacientes con artrosis de la articulación subastragalina (generalmente como secuela de fracturas del calcáneo) (Figs. 4, 5 y 6).
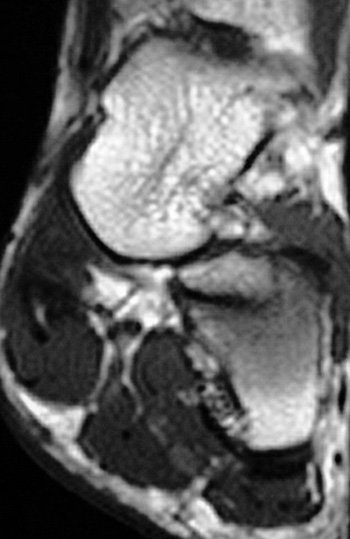
Figura 3: RMN corte axial secuela fractura apófisis anterior calcáneo.
Un capítulo aparte corresponde a la inestabilidad de la articulación subastragalina en donde sólo está indicada para documentar la inestabilidad, debiendo combinarse con procedimientos a cielo abierto (Christmann-Snook, M. Coughlin, Evans, etc.).
Como contraindicaciones absolutas de este procedimiento es la infección, mientras que la contraindicaciones relativas son el edema, la insuficiencia vascular y la distrofia simpática refleja.2,3,6
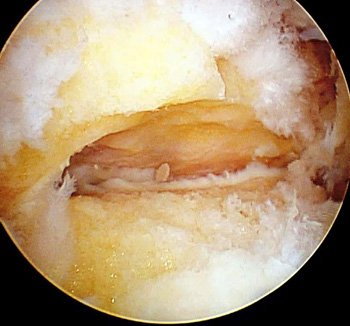
Figura 4: RMN corte axial secuela fractura apófisis anterior calcáneo.
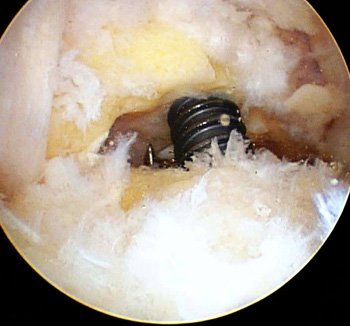
Figura 5: Vista posterior artroscópica de tornillo para artrodesis subastragalina posterior.
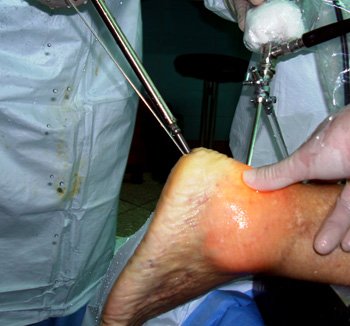
Figura 6: Vista externa de colocación tornillo para artrodesis.
MATERIAL Y MÉTODO
Se presenta 14 pacientes con patología de la articulación subastragalina tratados durante los años 2003 al 2009.
Se realizaron 11 artroscopías posteriores y 3 laterales. Con un seguimiento de 36 meses (R=15-69).
Todos los pacientes fueron evaluados mediante la utilización del score AOFAS y a los 12 meses de la cirugía se les pregunto:
Técnica quirúrgica
La artroscopía de la articulación subastragalina la efectuamos con el paciente en decúbito lateral si planificamos efectuar los portales anterolaterales e inframaleolares, ó en decúbito ventral si vamos a trabajar solamente sobre la articulación subastragalina posterior. De esto último resulta la importancia de contar con un diagnóstico de presunción para poder efectuar una correcta planificación preoperatoria. Puede ser utilizada anestesia general, peridural ó local. La ventaja que nos ofrece la anestesia general y/o peridural es la posibilidad de utilizar manguito hemostático.
Utilizamos instrumental y artroscópios con ópticas para pequeñas articulaciones, de 1,9 mm ó 2,7 mm y 30 grados de angulación, para los portales anterolaterales e inframaleolares (Fig. 7); y las ópticas clásicas de 4 mm y 30 grados de angulación, si trabajamos a través de los portales posteriores, pudiendo utilizarse distracción mecánica de rutina con el dispositivo ideado por el Profesor Van Dijk ò distracción manual. En este último caso, un ayudante efectúa distracción manual y trata de reproducir la movilidad de la subastragalina.
Existen 4 portales para la evaluación de la articulación subastragalina.2,6,10,11
Realizamos en primera instancia el portal posterolateral entre 0,5 y 0,8 mm lateral al tendón de Aquiles y bajo visión directa el portal posteromedial, próximo al borde medial del tendón de Aquiles. En la realización del portal posterolateral las estructuras en riesgo son el nervio sural, la vena safena externa y los tendones peroneos laterales.10-12
En el portal posteromedial la estructura en riesgo es el paquete vasculonervioso tibial posterior y la vena safena interna.10-12

Figura 7: Vista externa de Artroscópio de 2,7 mm y shaver para pequeñas articulaciones.
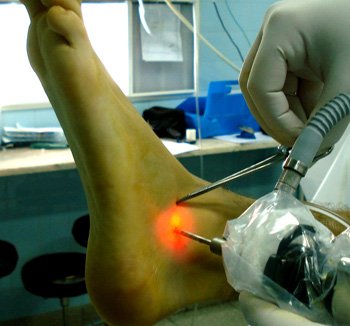
Figura 8: Vista externa de Portales Anterolaleral y Inframaleolar.
A través de estos portales puede reconocerse toda la articulación subastragalina posterior.
El portal inframaleolar (por delante del ligamento peroneo-calcáneo) también puede ser utilizado para evaluar el sector posterolateral de la articulación (Fig. 8), pero debe tenerse sumo cuidado en no lesionar los tendones peroneos laterales.2,3
El portal anterolateral es utilizado para la evaluación de la articulación subastragalina anterior, realizándose el mismo a 2 cm por delante y 1 cm por debajo del vértice del maléolo peroneo a nivel del seno del tarso.2,3,6
Los abordajes posterolateral y posteromedial se efectúan trazando una línea imaginaria que une los extremos de ambos maléolos. A través de estos abordajes visualizamos no solo la subastragalina posterior, sino que tenemos visualización directa de la tibioastragalina posterior, pudiendo tomar como reparo de seguridad para la inspección artroscópica al tendón del flexor propio del hallux1,6-9 (Fig. 9).
Se efectúa una inspección sistemática de la articulación subastragalina posterior y de la tibioastragalina, como se mencionó anteriormente, efectuándose sólo el portal inframaleolar en el caso de no poder visualizar claramente el sector lateral de la subastragalina posterior.
La visualización comienza de manera rutinaria luego de efectuar una ligera sinovectomía posterior. Se identifica el sector posterior de la subastragalina y se inclina levemente el artroscópio para localizarlo sobre la gotera lateral y la reflexión capsular de los ligamentos astrágalo-calcáneo y peroneo-calcáneo.
Se identifica, luego, el receso posteromedial y hacia posterior se identifica el proceso de Stieda (sector posterior del astrágalo) ó la presencia de un Os Trigonum1,2,5,6,9 (Fig. 10). Las lesiones osteocondrales son fácilmente detectables en este sector de la articulación, aunque no es fácil su tratamiento en relación al escaso espacio que se cuenta para efectuar las maniobras de instrumentación.3-6
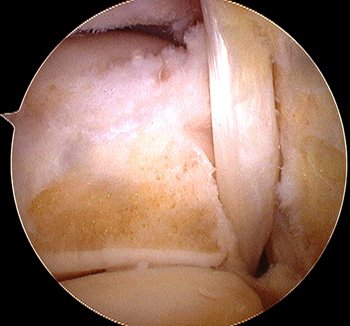
Figura 9: Vista posterior artroscópica del tendón propio del hallux.

Figura 10: Vista posterior artroscópica del sector posterior del astrágalo.
RESULTADOS
La indicación más frecuente de artroscopía para la articulación subastragalina ha sido en nuestra casuística la artrosis (35,71%).
El score AOFAS promedio fue de 88,42 (R: 46-100).
El 78,58% de los pacientes estaban satisfechos con el resultado del procedimiento y un 85,72% volvería a operarse.
Complicaciones:
La primera complicación que surge al introducir el artroscópio, es la desorientación que manifiesta el artroscopista hasta identificar la articulación subastragalina posterior y la tibioastragalina; con la visualización del tendón del flexor propio del hallux como reparo anatómico podemos orientarnos rápidamente.
Las mayores complicaciones en estos procedimientos son: la lesión del nervio sural al realizar el portal posterolateral, la lesión de la rama sensitiva del nervio calcáneo y la lesión de los tendones peroneos al realizar el portal inframaleolar, que si bien son poco frecuentes, deben mencionarse en este punto.
DISCUSIÓN
El desafío diagnóstico que provocan los síndromes dolorosos posteriores del tobillo y pie hacen que la artroscopía de la articulación subastragalina, sea una herramienta de suma utilidad en el diagnóstico y tratamiento de algunas lesiones. Williams y Ferkel6 reportaron el resultado de 50 artroscopías de la subastragalina en pacientes con procesos dolorosos en sus tobillos. En 21 de estás, la evaluación artroscópica no reveló patología de la subastragalina mientras que en 29 encontraron procesos degenerativos, sinovitis, disfunción subastragalina, condromalacia, cuerpos libres, osteocondritis del astrágalo y fracturas no consolidadas del Os trigonum.1,3,6,9
El resultado postoperatorio de estos pacientes evidenció un 86% de buenos y excelentes resultados, 10% pobres y 3% de malos resultados.
Escasos reportes se han encontrado en la literatura con series numerosas de pacientes con follow up de más de 2 años.1-4,6,9
La artroscopía de la articulación subastragalina es, sin duda, un gran aporte diagnóstico a los síndromes dolorosos posteriores del tobillo y pie, es técnicamente demandante y requiere una larga curva de aprendizaje, así como también un amplio conocimiento de la anatomía de la región del tobillo y pie.
CONCLUSIÓN
Creemos que en los próximos años aumentará la experiencia en relación al diagnóstico y posibles tratamientos en la artroscopía de la articulación subastragalina.
Es técnicamente demandante y requiere una larga curva de aprendizaje.
Resulta de suma utilidad en el diagnóstico y eventual tratamiento de diversos procesos dolorosos del tobillo y pie como secuelas de fracturas, síndromes del seno del tarso, síndromes friccionales, Os trigonum, cuerpos libres, quistes óseos y lesiones osteocondrales. El advenimiento de mejores recursos técnicos y la mayor experiencia en el abordaje de esta articulación, abren un campo promisorio en la resolución de las patologías de la región.
BIBLIOGRAFÍA
- Dijk van CN, Dijk van E, Scholten P, Krips R. A two portal endoscopio approach for diagnosis and treatment of posterior ankle pathology. Arthroscopy 2000, 16:871-876.
- Parisien JS, Vanganess T: Arthroscopy of the subtalar joint. An Experimental Approach. Arthroscopy 1: 53-57, 1985.
- Mann Roger, Coughlin M. “Surgery of the Foot and Ankle” Vol.II, 1999 pp1257-1297.
- Parisien JS: Arthroscopic Treatment of ostheocondral lesions of the talus, Am J Sports Med 14: 211, 1986.
- Hamilton W, Geppert M, Thompson F. “Pain in the Posterior Aspect of the Ankle in Dancers”. The Journal of Bone and Joint Surgery. Vol.78-A, Nro 10.Oct.199 pp: 1491-1500.
- Williams M, Ferkel R. “Subtalar Arthroscopy: Indications, Technics and Results”. Arthroscopy: The Journal of Arthroscopic and Related Surgery, Vol. 4 (May-June), 1998:pp30-365.
- Golano P, Mariani P, Rodriguez-Niedenfuhr M, et All. “Arthroscopic Anatomy of the Posterior Ankle Ligaments”. Arthroscopy: The Journal of Arthroscopic and Related Surgery, Vol.18,Nro. 4 (Abril), 2002. pp: 353-358.
- Testut L, Latarjet A, Tratado de anatomía humana. Novena Edición, Cap.3 pp338-350.
- Dijk Van C. “Hindfoot Endoscopy” Sports Medicine and Arthroscopy Review. Vol 8, Nro.4 (October-December) 2000 pp 365-371.
- Morgan Craig. “Ankle Arthroscopy-Portals of Approach”. AANA Specialty Day, February 25, 1996 pp 116-120.
- Morgan Craig. “Ankle Arthroscopy-Portals of Approach”. AANA Specialty Day, February 21, 1993 pp 163-169.
- Bureau N, Cardinal E, Hobden R, Aubin B. “Posterior Ankle Impingement Syndrome: MR Imaging Findings in Seven Patients”. Radiology 2000; 215:497-503.
Dr. Jorge Batista Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
