Sutura transglenoidea en inestabilidad de hombro.Evaluación de 60 casos
Dres: Slullitel Daniel y Slullitel Miguel
RESUMEN: Entre 1990 y 1997 se operaron 60 casos con un seguimiento mínimo de 1 año, utilizándose un retensado sistemático capsular con sutura transglenoidea, sin prestar atención a la existencia de una lesión de Bankart.
Hubo 4 recidivas (6,6%), interpretándose como tal un paciente con un signo de aprehensión positivo sin luxación.
Las causas de recurrencias más importantes son: curva de aprendizaje, bajo número de suturas, edad menos de 20 años, tipo de deporte y laxitud pre y post-quirúrgica residual. El número de luxaciones, presencia de lesión de Bankart, defecto de Hill Sachs, no tuvieron peso como factores de riesgo.
ABSTRACT• Betwen 1990 and 1997 we operated 60 cases with a follow-up of one year, using a systematic capsular retightening with a transglenoid suture, without taldng care of an existing Bankart lesion. We had 4 recurrences, including between them one patient with positive apprehension sign without suluxation.
The most important causes of this recurrences are: the learning period, the number of sutures, age under 20, type of sports, pre and post residual surgical capsular laxity. The number of luxations, the existente of a Bankart lesion and Hill Sachs, were not enough to become risk factors.
INTRODUCCION
La sutura transglenoidea es una técnica empleada desde el ario 1994. Es en esa época cuando la instrumentación fue comenzada a usar masivamente, lo que permitía pasar suturas a través de la cápsula, ulteriormente a través de la glena. Sin embargo, desde esa época la forma de suturar y movilizar el complejo labrum ligamentario más la elección de la mera reposición de la lesión de Bankart o la decisión de retensar una cápsula laxa ha sufrido numerosas modificaciones técnicas que determinan resultados dispares. Estos resultados de las distintas técnicas son importantes para evaluar ya que nos dan pistas para terminar con ese porcentaje residual de fracasos operatorios.
Comenzamos nuestra experiencia en cadáveres en
1989, los casos clínicos a fines de 1990, pero es recién a fines de 1992 cuando dejamos de realizar cirugías abiertas.
Debemos también recalcar que el otro autor, hasta el comienzo de esta experiencia, realizaba su práctica corriente en cirugía convencional de hombro por lo que el procedimiento podía ser convertido rápidamente, de estimarse que había fracasado. Este trabajo presenta las conclusiones de la primera experiencia y una orientación para solucionar errores.
MATERIAL Y MÉTODO
Los pacientes seleccionados para este estudio tenían un diagnóstico de inestabilidad sea por episodios reiterados claros de luxación o subluxación o por dolor asociado a inestabilidad clínica, con correlación bajo anestesia y hallazgos artroseópicos acordes, todas las cirugías fueron efectuadas por los dos autores. Finalmente, todas las cirugías fueron efectuadas antes de Abril de 1997 para tener un intervalo mínimo de un año de seguimiento.
Como se dijo anteriormente, no se hizo mayoritariamente discriminación de grupos antes de la cirugía y los operados del año 1992, la sola precondición para ser aceptados o no en el grupo artroscópico fue aceptar el riesgo de un método, sin el suficiente seguimiento en el tiempo y la posibilidad de recidivas por parte del paciente por arriba de los métodos abiertos por lo que tampoco hubo discriminación real de pacientes de riesgo en esa época. No hemos puesto énfasis en estudios complementarios ya que la clínica, la observación bajo anestesia y la artroscopía nos permiten una mayor exactitud que la de dichos estudios.
Técnica quirúrgica:
En todos los casos, se ha intentado reducir el volumen capsular sin prestar atención a la presencia o ausencia de la lesión de Bankart, ya que la técnica abierta de mayor uso y éxito siempre efectuaba un retensado capsular 57, sabemos que muchas técnicas artroscópicas en boga, retensan o reponen el labrum, lo que creemos que es un error, ya que subestiman cualquier laxitud capsular o daño intersticial existente. Eso se reflejó en el porcentaje de fallas de éstas, incluso en casos agudos, que discutiremos luego. Con el paciente en decúbito lateral, verificamos bajo anestesia, la dirección y gravedad de la inestabilidad articular, luego colocamos una tracción de 2 ó 3 kilos que iremos aumentando según demanda con un dispositivo fijo a la mesa de cirugía, que nos permite extender, flexionar y rotar libremente el paciente ya que este detalle es lo que constituye la clave en la cirugía en cuanto a la visualización y acceso instrumental al reloj de la glena. Se efectúa un portal standard posterior insuflando a presión 100 mm. con máximo flujo con bomba de perfusión (Arthrex) parando la perfusión sistemáticamente entre maniobras quirúrgicas para evitar síndromes compartimentales. Se verifica el tipo de daño cápsulo-labral y otros tipos de anomalías (slap, manguito rotador). En la actualidad, verificamos en especial el intervalo entre rotadores y la laxitud del haz posterior del ligamento gleno-humeral inferior. En la zona segura (intervalo biceps subescapular) realizamos un portal desde adentro hacia afuera, teniendo cuidados que nos permitan acceder libremente a hora 6 y más zona clave para el retensado capsular del LGLHI. Procedemos a regularizar zonas de sinovitis, que impidan la correcta visualización y
una abrasión importante de la glena hasta ahora 6. En ese punto comenzamos con el retensado capsular 60, aunque encontremos una lesión de Bankart pura, nunca se reintentó reponerla exclusivamente sino que aparte tomamos la cápsula articular suprayacente mediante múltiples puntos de suturas, en general más de 5, haciendo una capsuloplastia circunferencia) tomando la cápsula doble desde el lado articular con la pinza de sutura (Suture Punch Linvatec) (Foto 5) modificada por nosotros a fin de permitir un mejor pasado, ya que al tomar doble la cápsula es difícil atraversarla con la pinza standard.
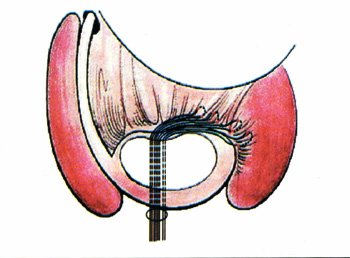
Ilustración 1: Capsuloplastía tomando doble desde la superficie articular
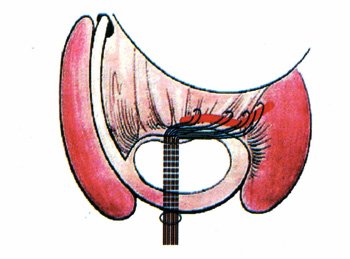
Ilustración 2: Capsulotomía con extensión LGLHI, tomando ambos lados de la cápsula.
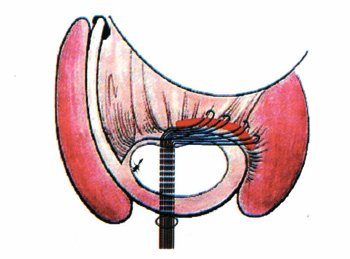
Ilustración 3: Capsulotomía circunferencial, tomando ambos lados de la cápsula
Preferimos la capsuloplastía sin cortar la cápsula porque el cortarla por efecto de la bomba tiende a separar los bordes, con lo que se dificultan los retensados, (Foto 4) empleamos solo tanto la capsulotomía en el contorno glenoideo (Foto 3) como la extensión hacia el LGLHI (Foto 2) como hemos publicado anteriormente, solo en casos de cápsulas que se desgarran fácilmente o sinovitis. Como detalle técnico, tratamos de no sobrepasar el brazo anterior de LGLHI, ya que si llevamos hacia adelante el brazo posterior que se ubica en hora 7.
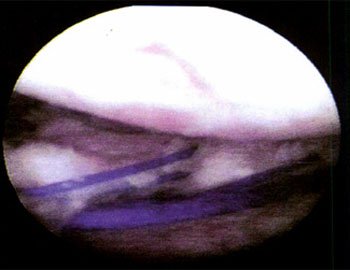
Foto 4 y 5: Pre y post-operatorio mostrando retensado capsular y neolabrum formado
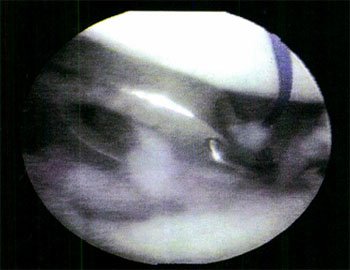
Foto 6: Pinza de sutura modificada
Aflojamos su efecto, esto último en la actualidad lo efectuamos llevando hacia arriba dicho brazo en cara posterior de la glena. Luego de verificar la buena presa de las suturas, en hora 1 6 2, pasamos un Kirschner con ojal a fin de llevar todas las suturas a través de la glena hacia posterior. Como detalle técnico de importancia, siempre debemos apuntar hacia el borde espinal del omóplato por dos causas: primero, para evitar las ramas del supraescapular que se ramifican en el borde lateral y para fijar las suturas en el borde donde la fascia es más densa, luego tensamos cada cabo por una de ellas para evitar laxitud al poner el brazo en rotación interna y aducción. Es muy importante que en ese momento se brinde adecuada atención al tensado del nudo ya que en ese punto se juega la cirugía. El paciente se retira el mismo día o al día siguiente de la cirugía.
Cuidados postoperatorios
Hemos inmovilizado los pacientes estrictamente por 45 días, comenzando con isométricos para todos los grupos musculares, desde el día O, luego movilización progresiva en flexión anterior y luego abducción y rotación interna. Para pasar a rotación externa de O grados y en abducción a las 10 semanas postoperatorias, ponemos énfasis en la recuperación completa de la potencia muscular y en especial de la coordinación propioceptiva autorizando la vuelta al deporte sólo después que todas las metas se han logrado (entre 4 y 6 meses).
Evaluacion
Se contactaron todos los pacientes operados, mientras 30 pudieron ser convocados, el resto fue entrevistado por teléfono.
Se revisaron todos sus historiales clínicos y protocolos operatorios, buscando edad, sexo, deporte, número de recidivas, síntomas, número de suturas realizadas, hallazgos quirúrgicos y complicaciones.
En solo un caso constatamos una lesión de manguito rotador y una lesión slap.
RESULTADOS
Se contactaron los 60 pacientes, la edad promedio fue de 23 años, con un mínimo de 16 años y un máximo de 45. En cuanto al sexo, 55 eran hombres y 5 mujeres.
Se aisló como grupo de riesgo por probable laxitud capsular excesiva a los pacientes con inestabilidad bilateral junto con los que tenían familiares directos inestables, ya que todos tenían desencadenantes mínimos para su síntoma de inestabilidad, estos formaron el 38% del total. Los que no tenían antecedentes fueron el 62% restante.
Con respecto a los síntomas, el 88% (48 casos) tuvo episodios claros de luxación, de los cuales el máximo fue 10, el mínimo 1, con un promedio de 5 y con respecto al 20% restante, que nunca se luxó, sus síntomas variaron entre sensación de inestabilidad o dolor (12 casos).
En cuanto a los deportes, el 75% de los casos (45) practicó deportes activamente, de los cuales 16 practicaban Rugby (26,75%), 12 deportes de lanzamiento (Overhead Sports) y 9 Tenis, 3 Voley (20%del total), 15 Futbol (21,6%). De los restantes, 1 Motocross, 1 Basquet, 2 Físico-culturismo y el 25% no practicaba ningún deporte activamente. De los 16 pacientes que practicaban Rugby, 3 recidivaron. El porcentaje estadístico en este grupo fue por arriba de la media del grupo total, teniendo un Riesgo Relativo (R.R.) del 8,25% sobre el grupo testigo. A pesar de lo pequeño de la muestra, si bien no es estadísticamente significativo, marca una tendencia.
El examen bajo anestesia no fue claramente estatificado, pero en 20 casos, se lograron, con mínima fuerza , una luxación del 100% de desplazamiento con respecto a la glena. En 45 de los 60 pacientes hubo un defecto de Hill Sachs.
Los hallazgos en cirugía fueron una lesión de Bankart pura (10 casos), laxitud con rodete inexistente o mínimo (21 casos ), laxitud más defecto de Bankart (29 casos).
Se colocaron un mínimo de 2 suturas, un máximo de 7 y un promedio de 4, recalcándose que en realidad estás suturas se las puede tomar como dobles por la manera de tomar la cápsula.
Recidivas
Durante el período testeado, hubo 3 pacientes que recidivaron y que a pesar de no tener recidivas en posición de aprehensión , presentan una sensación clara de inestabilidad (6,7% del total).
Intentamos hacer una correlación para establecer grupos de riesgo. Se debe hacer la salvedad que debido a la pequeñez de la muestra es difícil por porcentajes estadísticos asignar una relación estadística significativa, por lo que trabajarmos con riesgos relativos, lo que nos da tendencias. Se utiliza un software epi info 6 para evaluación estadística. Hubo 20 casos de pacientes de 20 años, en los cuales hubo tres fallas contra una en 40 casos de más de 20, lo que marca un riesgo relativo 6 veces aumentado pero por lo antes citado, el intervalo de confianza es muy amplio por la cantidad de casos. Con respecto a los síntomas previos, hubo 48 casos con luxaciones documentadas, 3 fallas en dicho grupo contra 1 en los 12 que no se luxaron, por lo que la presencia de luxaciones de hombro en inestabilidad no aumenta el R.R.
En los casos bilaterales familiares hubo 2 recidivas en 11 casos contra 2 recidivas en 49 no familiares, o sea un aumento de riesgo relativo de 4,45%. Con respecto a la presencia del defecto de Hill Sachs hubo 3 fallas en 45 pacientes contra 1 en 15 que no lo tienen, sin aumento de R.R. La presencia de la lesión de Bankart neta, hubo 10 casos sin ninguna recidiva, en 21 casos, 3 recidivas cuando la cápsula fue laxa y en casos de Bankart más laxitud, hubo una recidiva en 29 casos. En este análisis no podemos , estadísticamente, calcular R.R.
Es de notar también que hubo 6 casos que se colocaron 2 puntos de sutura, hubo 3 fallas en ellos contra una falla en el grupo de los pacientes con más puntos de sutura y un R.R. de 27 veces de aumento. En este caso es tan grande la tendencia que es estadísticamente significativo.
También queremos notar que el 50% de las fallas ocurrieron en los 10 primeros casos por lo que si bien estadísticamente es difícil de cuantificar, el rol de la experiencia tiene un peso evidente en los resultados.
De las 4 inestabilidades recidivadas, una fue re-operada constatándose un desprendimiento labral en la zona de las dos suturas colocadas. En otro de los restantes casos se pudo obtener una artrotomografía que muestra una ruptura capsular con labrum en posición. (Se habían colocado 5 suturas). Ese paciente durante el año postoperatorio luxó 6 veces el hombro opuesto hasta recidivar 15 meses después de la cirugía. Otra de las inestabilidades no pudo ser examinada y dijo estar considerando una nueva cirugía, por lo cual no tenemos datos, y la restante está contenta con su resultado, ya que no se luxó nuevamente, a pesar del signo de aprehensión positivo
De los 30 pacientes que pudo obtenerse una revisión completa por su cercanía a nuestro centro quirúrgico, 15 tenían una limitación de menos de 50 en abducción y rotación externa de 90 grados y 15 de 10 grados. La rotación interna fue similar en ambos lados, fuerza similar y sin trastornos degenerativos de la articulación glenohumeral con un score de Bankart de 95 puntos.
Complicaciones
Tuvimos un síndrome compartimental que se resolvió espontáneamente. No tuvimos ninguna paresia en nervio circunflejo o supraescapular por la sutura transglenoidea 59 66. Tuvimos que remover 10 puntos de sutura no reabsorbible en 20 casos que la debimos utilizar y tuvimos en los 40 restantes un discreto disconfort posterior que se resolvió espontáneamente en el tiempo.
DISCUSION
La comparación entre métodos abiertos o artroscópicos o incluso entre ellos mismos es muy compleja ya que no solo varían las técnicas sino que también varía la población en estudio. No obstante, debemos intentar leer la bibliografía existente a fin de sacar conclusiones y así atribuir al avance de la técnica, creemos que el hecho de saltar de una técnica a la otra no permite desarrollar las destrezas lo suficiente como para llevar al límite a las indicaciones y por lo tanto es el perfeccionamiento contínuo de la técnica que se utiliza lo más lógico a intentar.
En esta serie no hemos, en su mayoría, preseleccionado pacientes para operar. En los primeros años, la curva de aprendizaje nos tomaba más cautelosos que en la actualidad, pero no podíamos decir que seleccionamos los pacientes por una aparente sencillez del caso, lo hacíamos más bien por la decisión del paciente a aceptar un número mayor de posibilidades de recidivas que, en esa época, por la pequeña experiencia, no podíamos precisar, pero en la actualidad sabemos que no es importante.
En esta serie queremos dejar claros algunos puntos, primero, hemos buscado siempre el retensado capsular sin buscar solamente reponer la lesión de Bankart, existen reportes en la literatura de Arciero y col (3, 5) y Warner (72) y otros, que el retensado capsular mejora sistemáticamente sus resultados, si bien lo hacen a expensas siempre del labrum, lo que se repite bastante (15, 21, 26, 50, 74) y lo que creemos es un error, ya que la cirugía de Bankart toma como punto de retensado siempre la cápsula y (38, 58) nunca el labrum y es esta cirugía la que debemos de semejar.
Otro punto es el pasado de los hilos. Fue efectuado tomando doble la cápsula desde el lado articular, esto genera un repliegue capsular de mayor fortaleza que la sutura tomando ambos lados -articular y externo- y permite formar un neolabrum, es en esa dirección que apunta Caspari (66) luego de su revisión bibliográfica, ya que la modificación propuesta por él, tomando dos suturas contiguas y atándolas entre sí, persigue el mismo principio. Existe una serie en la literatura de Youssef y col (81) que emplean el mismo número de suturas que nosotros pero creemos que la gran discrepancia de resultados (presenta 27% de recidivas) se debe a estos detalles de técnica. Queremos resaltar también que la población de nuestro estudio tiene diversos factores de riesgo, primero la media de edad es baja, por lo que se coloca cerca de las edades consideradas en otros estudios como de riesgo (20 a 22 años) 66 56 59 8. El 75% de la población practicaba deportes, de los cuales, el 26% era de contacto (Rugby) y 20% de lanzamiento. Otros factores considerados de riesgo en las estadísticas 55 es la laxitud y tenemos un 20% de laxos, no obstante lo cual, el porcentaje de recidivas fue del 6,6% si excluimos el paciente que no se luxó pero presenta aprehensión, bajamos al 5% esta cifra, es discretamente inferior al Grupo 2 de Caspari 66, o sea la que utiliza una capsulorrafia, previa capsulotomía. Es de notar que el seguimiento mínimo es inferior al de Caspari, lo que puede, teóricamente, crear nuevas recidivas en el tiempo, no obstante, no es opinión unánime el límite inferior de seguimiento (21,70). Existen distintos reportes de sutura transglenoidea con grandes discrepancias con la misma técnica, por ejemplo, la técnica de Morgan con dos puntos aislados de retensado 43 55 de LGLHI varía de 4% a 50% de recidivas en mano de Walch et al 70 y 44% en mano de Grana 21. Con respecto al atornillado, los reportes son dispares, Bacilla 8 reporta 7% en grupo de alto riesgo con una técnica que combina tomillos pero retensa la cápsula con pinza de sutura transglenoidea mejorando un poco sobre los porcentajes con sutura transglenoidea múltiple. Wolf presenta primero en una serie pequeña 0% de recidivas 77, pero luego muestra 8 recidivas en la A.A.N.A. 78. La capsuloplastía abierta en manos de Rowe muestra 3,5% de recidivas pero no contempla a las sub-luxaciones como fallas, Arciero en población de alto riesgo, tiene 3% de luxaciones pero 20% de sub-luxaciones 68. Otros reportes llevan las recidivas hasta el 11%, lo mismo ocurre con cirugías como Bristow Latarjet, por lo que podemos concluir qu estamos muy cerca del mismo porcentaje de éxito de las cirugías abiertas considerando la consistencia de los reportes de suturas transglenoidea múltiples puntos en los centros que la crearon 59 66. Es a nuestro entender que debemos terminar de mejorar en dos sectores: uno, la laxitud capsular, ya que las técnicas artroscópicas no se benefician de ninguna cicatriz adicional a la cápsula. Es en este sentido curioso, que al leer la literatura de quienes son partidarios de la sutura transglena, reportan en sus recidivas un porcentaje de nuevas lesiones de Bankart, mientras los partidarios de los atornillados u anclajes dan cuenta del laxitud residual como responsable de la falla, lo que revela la virtud de la ductilidad de la sutura para corregir la laxitud, pero tal vez, la mala adherencia capsuloglenoidea que ésta tiene. Es en este sentido que tal vez una mezcla de los dos, sea deseable 8. Con respecto a la laxitud residual, tal vez, sea importante ceñir más la cápsula en dos niveles, el primero es el intervalo de rota-dores 67, el segundo el brazo posterior del LGLHI lo que forma parte de nuestra técnica actual. Con la técnica utilizada en nuestro artículo, nuestra estadística demuestra con claridad de proceso estadístico que al disminuir el número de suturas aumentan las recidivas, como lo preconiza (59, 69, 66), que el deporte de contacto aumenta el R.R. un 8,8% a pesar de que la muestra es chica (54, 64, 58), también que la edad menor de 20 aumenta, como también en menor escala la bilateralidad y los familiares con inestabilidad. En nuestra estadística, la lesión pura de Bankart no fue peyorativa como la marca de Caspari 64, pero nosotros nunca utilizamos el labrum para reponer y creemos que es el factor que diferencia estos resultados de dicha serie. Sí fue peyorativa la presencia de laxitud. Factores sin riesgo son la cantidad o no de luxaciones, lo que se repite en varias series excepto en la de Uribe, y tampoco afecta el defecto de Hill Sach. Es importante notar, sin embargo, que las dos primeras fallas en los 10 primeros casos, que revistos, tienen errores de técnica, por lo que la experiencia tiene su peso fundamental en las recidivas.
Concluimos que la sutura transglenoidea con retensado capsular tiene, en nuestra experiencia un 6% de recidivas, ellas ocurren en pacientes de 20 años, deportistas de contacto con cierta predominancia en inestabilidades y familiares y con gran dependencia de la experiencia, técnica y números de suturas empleadas. Creemos, sin embargo, que el porcentaje global nos alienta a perfeccionar esa técnica.
BIBLIOGRAFIA
- Altchek D.W., Warren R.F. , Skyhar M.J., Oritz G. T-Plasty Modification of the Bankart Procedure for Multidirectional Instability of the anterior and inferior types. J. Bone Joint Surg. Am. 1991; 73:105-112
- Altchek D.W., Warren R. F., Shykar M.J. Shoulder arthroscopy. In. Rockwood CA, Matsen FA III, eds. The Shoulder. Philadelphia: WB Saunders, 1990; 258-227.
- Arciero et al.: Arthroscopy stabilization of initial shoulder dislocations. Arthrocopy 11 (4) 410-417.
- Arciero et al.: Arthroscopic Bankart repair. Nonoperative treatment of acute shoulder dislocation. Arthroscopy 1987, 5: 213-217.
- Arciero R.A., St.Pierre P.. Acute shoulder dislocation- Indications and techniques for operative management. Clin.Sports Med. 1995: 14: 937-953.
- Arciero RA, Taylor DC, Snyder RJ, Urorchak JM. Arthroscopic bioabsorbable tack stabilization of inicial anterior shoulder dislocations . A preliminary report. Arthroscopy 1995; 11: 410417
- Arciero RA, Wheeler JH, Ryan JB, McBride JT. Arthroscopic Bankart repair versus nonoperative treatment for acute, initial anterior shoulder dislocations. Am. J. Sports Med. 1994; 22: 589- 594.
- Badila P, Field L.D., Savoie FH, III. Arthroscopic Bankart Repair in a High Demand Patient Population. Arthroscopy, Vol. 13, N 1 (February), 1997; pp 51-60.
- Banker CL, Uribe JW, Whitman C. Arthroscpic evaluation of acute initial anterior shoulder dislocations. Am. J. Sports Med. 1990; 18: 25-2
- Berg EE, Ellison AE. The inside-out Bankart procedure. Am. J. Sports Med. 1900; 18: 129- 133.
- Bibliani LU, Pollok RG, Soslowsky LJ, Flatow EL, Pawluk RJ, Mow VC. Tensile properties of inferior glenohumeral ligament.
- J.Orthop.Res. 1992;10: 187-197.
- Cash JD. Arthroscopic stabilization of anterior shoulder instability. Sports Med. 1993; 16: 225- 229.
- Caspari RB, Beach WR. Arthroscopic anterior shoulder capsulorrhaphy. Sports Med. Arduos. Rev. 1993; 4: 237-241.
- Caspari RB, Geissler WB. Arthroscopic manifestation of shoulder subluxation and dislocation. Clin Orthop. 1993; 291: 56-66.
- Caspari RB, Savoie FH. Arthroscopic reconstruction of the shoulder: the Bankart repair. En: McGinty MB et al., eds. Operative Arthroscopy. New York, Rayen 1991; 507-514.
- Caspari RB. Arthroscopic reconstruction of anterior shoulder instability. Oper.Tech.Orthrop. 1988;3:59-66.
- Emmet T, McEleney MD, Mathtew J, Donovan Sutura Transglenoidea en inestabilidad del hombro -D. Initial failure streng of open and arduo-copie Bankart repairs. Arthrocopy: The Joumal of Arthrocopic and related surgery, Vol. 11, N 4 (August) 1995; pp. 426-431.
- France EP. Fixation strength of double armed link torpedo suture anchors application in the shoulder, Jen 1990.
- France EP. Technical Report: Fixation strength evaluation of mitek suture anchors applications in the shoulder. Salt Lake City, UT, October, 1989.
- Goldbrg BJ, Nirschl RP, McConnell JP, Pettrone FA. Arthrocopic transglenoid suture capsulolabral repairs: Preliminary results. Am.J.Sports Med. 1993;21: 656-665.
- Grana WA, Buckley PD, Yates CK. Arthroscopic Bankart suture repair. Am.J.Sports. Med. 1993;21: 348-353.
- Gross RM. Arthroscopic shouldr capsularrhaphy: Does it work?. Am.J.Sports Med. 1989:17: 495-500
- Gross RM. Arthrocopic shoulder capsularrhaphy: Does it work? Am.J.Sports 17:495-500. L989
- Hattrup SJ, Cofield RH. Anterior capsular repair. Presented at Upper Extremity Trauma and Reconstructive Surgery. Phoenix, AZ, April 1996.
- Hawkins RB. Arthroscopy stapling reapar for shoulder instability: aretrospective study of 50 cases. Artroscopy. L989: 5: 122-128.
- Hawkins RB. Arthroscopic staplin repair for shoulder instability: a retrospective study of 50 cases. Aruhoscopy. 5: 122-128.
- Hawkins RJ, Angelo RL. Glenohumeral ostearthrosis. J. Bone Joint Surg. (Am) 72A: 1193-1197, 1990.
- Jovelius L, Thorling GJ, Fredin L, Fredin H. Recurrent anterior dislocation of the shoulder. J.Bone Joint Surg. Am 1979:61; 566-569.
- Howell SM, Galinat BJ. The Glenoid-labral socket: a constrained articular suface. Clin.Orthop 1989: 243: 122-125.
- Johnson LL. Diagnostic and surgical arthroscopy of the shoulder. St.Louis. CV Mosby, 1993: 231-364
- Morgan CD, Bodenstab AB. Arthrocopic Bankart Repair. Presented at the 9th Annual ANAA Meeting, Orlando, FL, april 1990.
- Kaplan EL. Meier P. Nonparametric estimation from incomplete observations J.Am. Stat. Assoc. 1958: 53: 457-481
- Landsiedl E Artrhoscopic therapy of recurrent anterior Luxation of the shoulder by capsular repair. Arthrocopy 1992:8; 296-304.
- Lane, Sachs and Kuhl. Arthroscopic staple capsulorrahphy: a long teme follow up. Arthroscopy 9 (2) 1993.
- Lippit SB, Vanderhooft, et al. Glenohymeral stability from cconcavity compression. J.Shouldr and Elbow Surg. 1993: 2; 27-35.
- Lynch GJ. Arthroscopic substitution of the anteinferior glenohumeral ligament.
- Arthroscopy. 1991: 7; 25 (Abstr).
- Maki NJ. Arthroscopic stabilization: suture technique. Oper. Tech. Orthrop. 1991: 180-183.
- Manguson PB, Stack JK. Recurrent dislocation of the shoulder. JAMA 123: 889-882. 1943.
- Matsen FA III, Thomas SC, Rockwood CA Jr. Glenohumeral instability. En: The shoulder. Phipadelphia: WB Saunders 1990: 526-622.
- Matthews LS, Vetter WL., Oweida SJ. SpearmanJ. Helfet DL. Arthroscopic staple capsulorrhaphy ofr recurrent anterior shoulder instability. Arthroscopy 1988: 4; 106-111.
- McGlynn FJ, Caspari RB. Arthroscopic fmding in the subluxation shoulder. Clin.Orthop. 1984: 183: 173-178.
- Mclntire LF, Casparu RB. The rationale and technique for arthrocopic reconstruction of anterior shoulder instability using multiples sutures. Orthop. Clin.North Am. 1993: 24; 55-58.
- Morgan CD, Bodenstab AB. Arthrocopic Bankart suture repair: tecniqu nad early results. Arthrocopy 1987; 3: 111-122.
- Morgan CD, Bodenstab AB. Arthrocopic Bankart suture repair: technique and early results. Arthrocpoy 3: 111-122. 1987.
- Morgan CD, Arthrocopic transglenoid Bankart suture repair. Oper.Tech. orthop. 1991: 1; 171-179.
- Morrey BF, Janes JM. Recurrent anterior dislocation of the shoulder. J.Bone Joint Surg.Am. 1976: 58; 252-256.
- Neviaser TJ. The anterior labroligamentous periosteal sleeve avulsion lesion. A cause of anterior instability of the shoulder. Arthrocpy 1993: 9; 17-21.
- O'Driscoll SW, Evans DC. Long terco results of staple capsulorrhaphy for anterior instability of the shoulder. J.Bone Joint Surg.Am. 1993: 75; 249-258.
- Pagnani MJ, Warren RF. Multidirectional instability: medial T-plasty and selective capsilar repairs. Spoirts Med. Arthros Rev 1993; 1: 249258.
- agnani MT, Warren RF, Altchek DW. Arthroscopic shoulder stabilization using transglenoid sutures: 4 year minimum follow up. Presented at meeting of the American Ass. Of Orthopedic Surgeons, Orlando, FL, Feb. 17, 1995.
- Paulos LE, Evans IK, Pinkowsky JL. Anterior -inferior shoulder instability: treatment by glenoid labrum reconstruction and a modified capsular shift procedure. J.Shoulder Elbow Surg. 1993; 2: 305-313.
- Peterson CA, Results of the arthroscopic Bankart repair. Presented at the Mayo Clinic Orthopedic Alumni Meeting, Rochester, MN, Oct. 1995.
- Peto R, Peto J. Asymptomatically efficient rank invariant procedures (with discussion). JR Stat.Soc.Series A 1972: 135: 185-207.
- Reeves B. Experiments on the tensile strength of the anterior capsulas structures of the shoulder in man. J.Bone Joint Surg. Br. 1968: 50; 858-865.
- Resch H, Povacz P, Wambacher M., Spemer G, Gloser K. Arthroscopy: the joumal of arthrocopic and related surgery, Vol. 13, N 2 (april) 1997, pp 188-200.
- Rose DJ. Arthrocopic suture capsulorrhaphy for anterior shoulder instability. Ortho Tech 1990; 14: 597.
- Rowe CR, Patel D, Southmayd WW. The Bankart procedure: a long term end result study. J.Bone Joint Surg. Am. 1978: 60; 1-15.
- Rowe CR. Dislocation of the shoulder. In: The shoulder. New York, NY, Churchill Livingstone, Sutura Transglenoidea en inestabilidad del hombro.
- Savoie FH, Miller DC, Filed LD. Arthroscopic reconstruction of traumatic anterior instability of the shoulder: the Caspari technique. Arthrocopy 1997; 13: 201-209.
- Slullitel D. Inestabilidad Grave de Hombro. Tecnica artroscopica. Rev. Arg. De Artroscopia, Vol. 3, N 7, pp. 441-444.
- Snyder SJ, Karzel RP, Del Pizzo W, et al. SLAP lesions of the shoulder. Arthrocopy 1990; 6: 274.
- Speer CKP, Pagnani M, Warren RF. Arthroscopic anterior shoulder stabilization: 2-5 year followup using a bioabsorbable tac. Presented at the Am. Shoulder and Elbow Surgeons Tenth Open Meeting. Paper 5, p. 16. New Orleans, Feb. 27, 1994.
- Speer KP, Deng X, Borrero S, Torzilli PA, alchek DA, Warren RF. Biomecanical evaluation of a simulated Bankart lesion. J. Bone Joint Surg Am. 1994; 76: 1819-1826.
- Tauro MD. Arthroscopy 10: S 13- S 17. Arthroscopic capsular advancement for anterior inferior shoulder instability. A preliminar report, Joseph C.
- Thomas SC, Matsen FA. An approach to the repair of avulsion of the glenohumeral ligaments in tne management of traumatic anterior glenohumeral instability. J. Bone Joint Surg. Am. 1989: 71; 506-513.
- Torchia ME, Casparu RB. Arthroscopic transglenoid multiple suture repair. In: Warren R, Craig E, altchek D, eds. The unstable shoulder, Philadelphia. Lippincott-Raven (in press)
- Treacy S, Field L., Savoie E Rotator interval capsule closure: an arthroscopic technique. Arthroscopy, Vol. 13, N 1 (feb) 1997: pp 103-106.
- Uhorchak JM, Arciero AR, Taylor DC. Recurrent instability after open shoulder stabilization in athletes. Presented at the American shoulder and elbow surgeons tenth open meeting, Paper 8, p. New Orleans, Feb, 27. 1994.
- Ungersbock A, Markus M, Hertel R. Factors influencing the results of a modified Bankart procedure. J. Shoulder Elbow Surg 1995: 4; 365-369.
- Walch G, Boileau P., Levigne C, Mandrino A, Neyret P, Donnel S. Arthroscopic stabilization for recurrent anterior shoulder dislocations: results of 59 cases. Arthroscopy 1995; 11: 173- 179.
- Walch Gilles et al. Arthroscopic stabilization for recurrent anterior shoulder dislocation. Results of 59 cases.
- Wamer JJP, Johnson D, Miller M, Cabom DNM. Technique for selecting capsular tightness in reapir of anterior inferior shoulderinstability. J. Shoulder Elbow Surg. 1995; 4: 352-364.
- Wamer JJP, Warren RE Arthroscopic Bankart repair using a cannulated, absorbable fixation device. Oper. Tech. Orthop. 1991: 1; 192-198
- Wamer JJP. Treatment options for anterior instability: open versus arthroscopic . Oper. Tech. Orthop. 1995: 5; 233-237.
- Weber S. The gold standrd revisited: recent experience with the open Bankart repair for recurrent anterior glenohumeral dislocation. Presented at the american shoulder and elbow surgeons tnth open meeting, Paper 11, p. 21. New Orleans, Fe., 27. 1994.
- Wiley AM. Arthroscopy for shoulder instability and a technique ofr arthroscopic repair. Arthroscopy 1988.4: 25-30.
- Wolf E. Analysis of the ticaba ningún deporte activamentSuturaÜ ipathology of failed arthrocopic Bankart procedures. Arthrocopy Vol. 13,N 3 (Feb) 1997: pp. 396.
- Wolf EM, Wilk RM, Richmond JC. Arthrocopic Bankart repair using suture anchors. Oper. Te.ch. Orthop. 1991: 1; 184-191.
- Wolf EM. Anterior portals in shoulder arthrocopy. Arthroscopy 5: 201. 1989.
- Wolf EM. Arthroscopic anterior shoulder capsulorrhaphy technique orthop. 3: 67-73. 1988.
- Youssef J, Can.C, Walther C, Murphy J. Arthroscopic Bankart Suture Repair for recurrent traumatic unidirectioñal anterior shouldr dislocations. Arthrocopy. Vol. 11, N 5 (oct.) 1995, pp. 561-563.
- Zuckerman JD, Matsen FA. Complications about the glenohumeral joint related to the use of screws and staples. J. Bone Joint Surg. Am. 66A: 175-160. 1984.
Domicilio: Pueyrredon 1033 - Tel: 041-264652 - Fax: 041-48388 - Rosario - e mail: crep satlink.com
