Figura 1: Telemetría de ambos miembros inferiores frente, prequirúrgica.
Osteotomía selectiva como tratamiento de la inestabilidad medial de rodilla
Rodrigo Maestu,1 Matías Medus,1 Pablo Rainaudi,1 Federico Manfrin2
1. Centro de Estudio y Tratamiento de Enfermedades Articulares (CETEA), CABA, Argentina
2. Consultorio de Especialidades Traumatológicas y Ortopédicas (CETO), Buenos Aires, Argentina
RESUMEN
Las fracturas de platillos tibiales son lesiones frecuentes. Una de sus complicaciones postoperatorias es la pérdida de reducción con desviación de los ejes en los planos coronal, sagital y axial.
La depresión ósea genera incongruencia articular con pérdida de tensión de estructuras ligamentarias indemnes, causando una pseudo laxitud con inestabilidad. Esto requiere de una corrección ósea para aumentar la tensión de dichas estructuras ligamentarias, y lograr así recuperar la congruencia y estabilidad articular en todo el rango de movilidad.
El objetivo del presente trabajo es reportar un caso de inestabilidad medial en un paciente joven, quien, tras una fractura de platillo tibial medial mal consolidada, requirió una osteotomía selectiva biplanar e intraarticular para corregir dicha deformidad.
Palabras clave: Secuela Fractura Platillo Tibial; Pérdida de Reducción; Rodilla
ABSTRACT
Tibial plateau fractures are frequent. Loss of reduction with axis deviation in the coronal, sagittal and axial planes is one of the postoperative complications.
Bone depression generates joint incongruity with loss of tension in undamaged ligament structures resulting in pseudo laxity with instability. This requires a bone correction to increase the tension of ligament structures, hence achieving the recovery of joint congruence and stability throughout the range of mobility.
The objective of the current paper is to report a case of medial instability in a young patient, who suffered a medial tibial plateau fracture with poor bone consolidation, with consequent laxity and pain in the medial compartment, which required a selective biplanar and intra-articular osteotomy to correct such deformity.
Keywords: Tibial Plateau Fracture Sequela; Loss of Reduction; Knee
INTRODUCCIÓN
Las fracturas de platillos tibiales son lesiones frecuentes, representan el 1% del total de las fracturas, y llegan hasta el 8% en la población anciana.1,2 De los diferentes tipos existentes, aquellas que comprometen el platillo medial representan menos del 10%.1
La incidencia de complicaciones postoperatorias no ha sido claramente establecida.3 Además de las comunes a cualquier procedimiento traumatológico (infección, dehiscencia, trombosis, rigidez, pseudoartrosis), es importante remarcar la mala reducción intraoperatoria o la pérdida de esta, que genera una mala consolidación, con desviación de los ejes en los planos coronal, sagital y axial, causando, a su vez, inestabilidad, daño del cartílago y meniscos, con la consecuente evolución temprana a la osteoartrosis. Para evitarlo, no sólo es importante seleccionar correctamente el abordaje e implante en la planificación preoperatoria, sino también es fundamental una técnica adecuada y un control intraoperatorio de la reducción lograda para asegurar una buena alineación y no pasar por alto ninguna deformidad en cualquiera de los tres planos del espacio.4
La bibliografía nos habla de buenos resultados a corto plazo en el tratamiento quirúrgico de estas fracturas. Mientras que empeoran a largo plazo si la reducción no es óptima (menos de 2 mm de escalón articular), con un alto riesgo de evolucionar a la osteoartrosis y requerimiento de artroplastia.1,5
Además, la depresión ósea genera incongruencia articular con pérdida de tensión de estructuras ligamentarias indemnes, causando una pseudo laxitud con inestabilidad.6 Esto requiere de una corrección ósea para aumentar la tensión de dichas estructuras ligamentarias, y lograr así recuperar la congruencia y estabilidad articular en todo el rango de movilidad.
El objetivo del presente trabajo es reportar un caso de inestabilidad medial en un paciente joven, quien sufrió una fractura de platillo tibial medial con una mala consolidación ósea, con la consecuente laxitud y dolor en el compartimento medial, que requirió una osteotomía selectiva biplanar e intraarticular para corregir dicha deformidad.
CASO CLÍNICO
Se trata de una paciente de sexo femenino, de cuarenta y seis años, operada en otro centro, que consultó por dolor, inestabilidad y deformidad en varo con recurvatum asociado en la rodilla debido a una fractura de platillo tibial de rodilla derecha (Schatzker tipo IV), con compromiso de la columna medial y posteromedial (Luo et al.).7 Sin comorbilidades y con antecedente de tratamiento quirúrgico en dos oportunidades en el 2018 (el primero, reducción y osteosíntesis; el segundo, retiro de material).
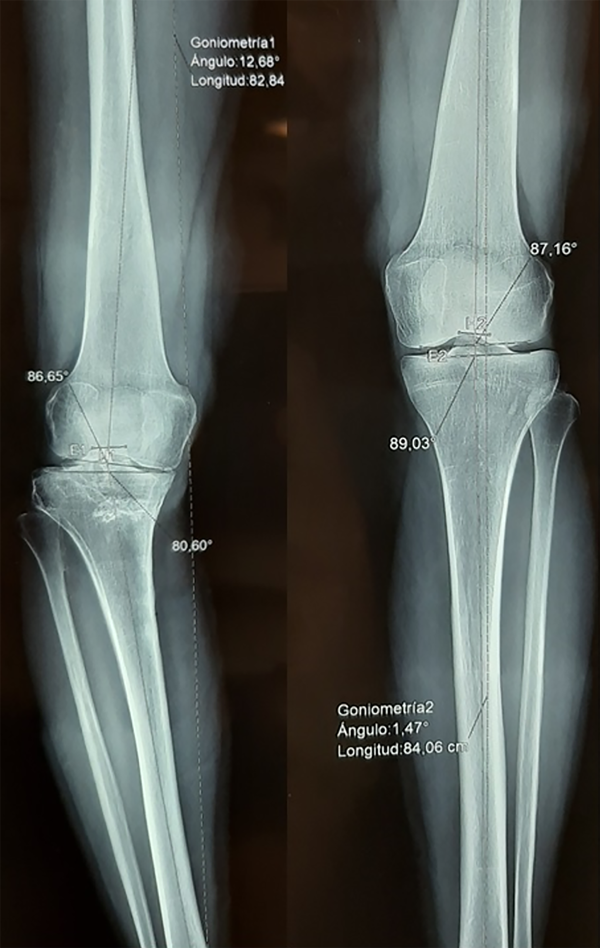
A la inspección presentaba la deformidad coronal y sagital previamente nombrada (varo recurvatum). Sin trastorno rotacional aparente, con claudicación en la marcha y acortamiento de 12 mm en la extremidad comprometida. A la palpación, derrame articular, con déficit en la flexión, con hiperextensión y bostezo en 30° del compartimento medial. En el plano coronal, la telemetría presentaba un varo de 11° a expensas del hundimiento del platillo medial, con un claro pinzamiento del compartimento comprometido en la radiografía de frente con carga monopodálica (fig. 1). En la radiografía con estrés comparativa, se observaba un bostezo medial mayor a 3.2 mm a 30°, sin inestabilidad externa.
En el plano sagital, un slope invertido de -2° de platillo tibial medial, medido con el método de Dejour-Bonnin8 en la Rx de perfil estricto. Y altura rotuliana normal (0.8), medida con el índice de Caton-Deschamps (fig. 2).

Figura 1: Telemetría de ambos miembros inferiores frente, prequirúrgica.
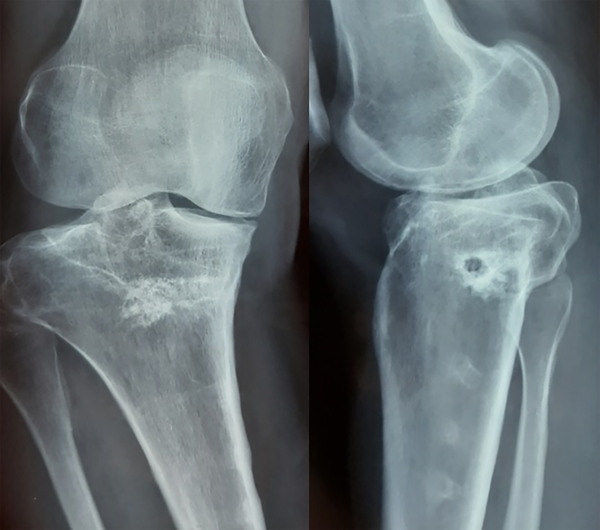
Figura 2: Radiografía frente monopodálica y perfil de rodilla derecha, prequirúrgicas.
En el plano axial, no presentaba trastorno rotacional en la tomografía axial computada sin contraste con mediciones normales: distancia entre la tuberosidad anterior de la tibia y el surco troclear, anteversión femoral y extrarrotación tibial.
A su vez en la resonancia magnética se observaba edema óseo con signos degenerativos en el cartílago y menisco del compartimento medial con indemnidad de las estructuras ligamentarias, tanto del pivote central como del ángulo posteromedial.
Se interpretó la deformidad ósea como causa de inestabilidad, por lo tanto, se decidió realizar osteotomía selectiva para recuperar la altura de la interlínea del platillo medial y de esa manera compensar la pérdida de tensión del ligamento colateral medial superficial (LCMS) a expensas de la incongruencia articular.
Planificación preoperatoria
Se realizó la medición de los ángulos propuestos por Paley para identificar la deformidad coronal primaria. Se observaba un ángulo de congruencia articular (JLCA: 6º) aumentado y mecánico de la tibia proximal medial disminuido (MPTA: 80.6º),9 con un ángulo mecánico lateral de fémur distal normal (mLDFA: 86.65º). Sobre esta base, se planteó una corrección de 12.68º en el plano coronal y de 6º en el plano sagital mediante una osteotomía selectiva intraarticular, proximal a la inserción distal del LCMS y aditiva, reproduciendo la orientación del trazo fracturario en el plano coronal y sagital. Con el objetivo final de normalizar el eje mecánico de la extremidad y recuperar un valor normal de slope tibial de 4º.
Técnica quirúrgica
En primer lugar, se realizó la evaluación artroscópica, en la que se evidenció compromiso del cartílago (Outerbridge grado 3) tanto de la superficie tibial como femoral, con lesión degenerativa y estable del menisco medial, que no requirió tratamiento. Sin lesiones ligamentarias, ni del resto de los compartimentos.
En segundo lugar, se efectuó un abordaje medial a través de la herida previa, con resección de la cicatriz mediante una incisión losángica. Se marcó la dirección del corte mediante la colocación de una clavija guía sin atravesar la interlínea articular, respetando la inserción distal del ligamento colateral medial superficial. Se realizó la osteotomía con sierra oscilante, orientando la hoja en la dirección del trazo fracturario en el plano coronal y dando la inclinación adecuada en el plano sagital para lograr aumentar el slope del platillo medial. De esta manera, se logra una cuña aditiva medial y anterior, donde se colocó un bloque de injerto óseo cadavérico de cresta tricortical, preparado previamente a medida. Se evaluó la alineación mecánica de la extremidad mediante radioscopia y, a su vez, clínicamente tanto la negativización del bostezo medial en 30º como la hiperextensión por recurvatum, gracias al tope óseo logrado.
Finalmente se hizo la fijación y osteosíntesis con placa bloqueada anatómica, con seis tornillos, logrando una estabilidad que permitiera la temprana movilización articular. Preferimos las placas bloqueadas que utilizamos en el tratamiento de fracturas porque ofrecen mayor cantidad de opciones de fijación distribuidas en un implante de mayor longitud, lo cual reduce el estrés del sistema, y disminuye el riesgo de fatiga y pérdida de estabilidad.8 (figs. 3 y 4).
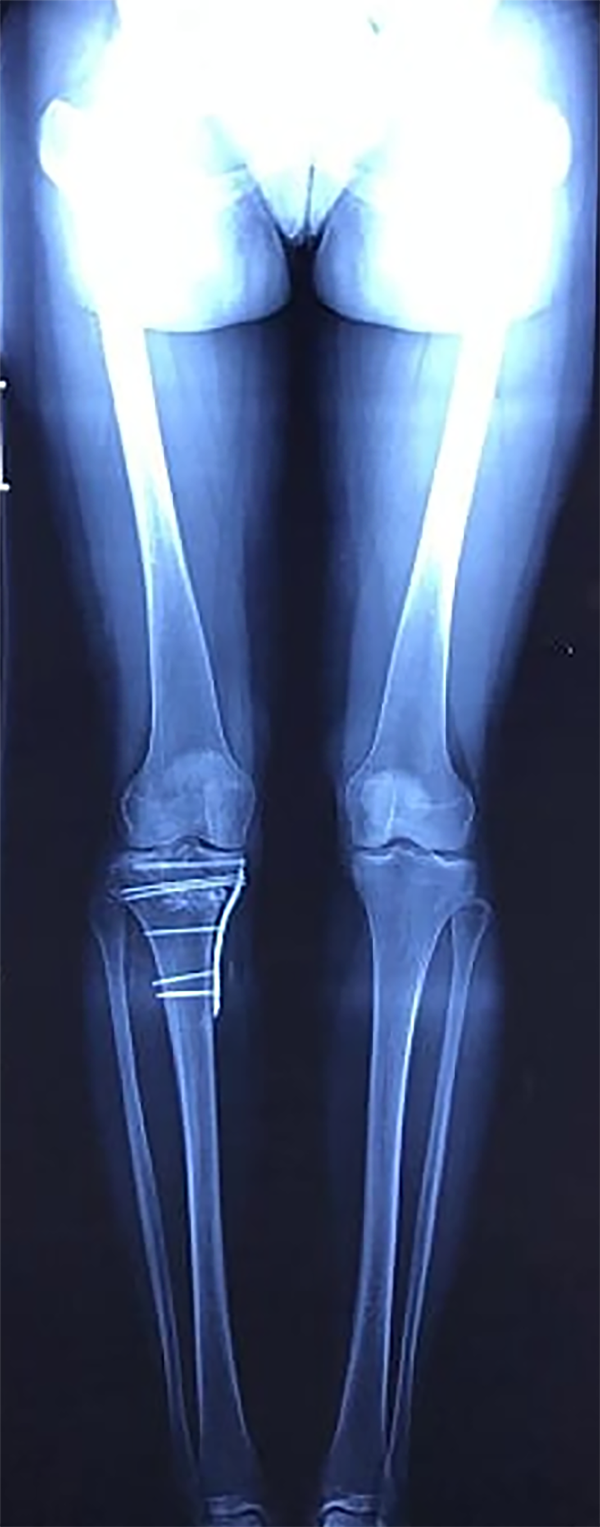
Figura 3: Telemetría de ambos miembros inferiores frente, postquirúrgica.
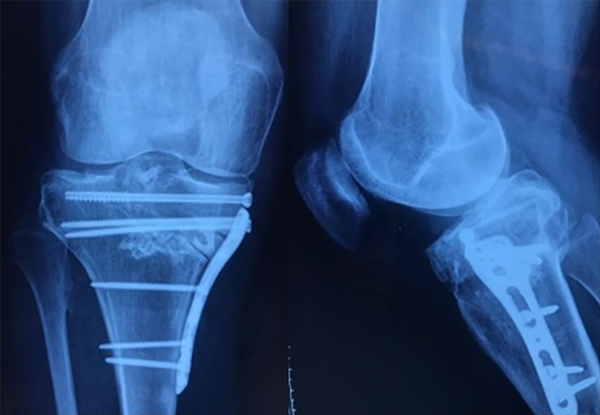
Figura 4: Radiografía frente y perfil de rodilla derecha, postquirúrgicas.
En el postoperatorio inmediato se permitieron ejercicios de movilidad pasiva asistida a partir de las cuarenta y ocho horas postoperatorias. Inicio con descarga parcial con muletas a partir de la tercera semana en forma progresiva, logrando la carga total; se completó la consolidación ósea a la sexta semana.
DISCUSIÓN
El colapso en varo y la alteración del slope tibial son complicaciones frecuentes en patrones fracturarios que comprometen la columna medial, debido a una reducción y/o fijación insuficiente. La clasificación e interpretación incompleta de la lesión llevan a una mala planificación, con una elección incorrecta de la vía de acceso e implantes.
En los últimos diez años, de la mano de la tomografia computada, diversos autores como Luo et al.7 comenzaron a jerarquizar la evaluación tridimensional de las fracturas de platillo tibial, generando nuevos sistemas de clasificación que permitieron mejorar la selección de abordajes e implantes al momento de la planificación preoperatoria. Recientemente, Anwar et al.,10 partiendo del concepto de Luo, desarrollaron una clasificación alfanumérica, donde dividen la tibia proximal en dos grandes columnas, que a su vez dividen en cuadrantes (anterior y posterior) e incorporan el mecanismo lesional.
Por su parte, las fracturas del platillo medial, que clásicamente eran denominadas Schatzker tipo IV,11 incluyen un grupo variado de patrones fracturarios, que presentan un riesgo aumentado de complicaciones graves tales como síndrome compartimental y lesión vascular. Autores como Moore et al.12 la consideran una fractura-luxación y otros como Wahlquist et al.13 consideran que cuanto más lateral sea la línea fracturaria, mayor es el riesgo de complicaciones asociadas. Más recientemente, Chang et al.14 remarcan la importancia de los trazos sagitales y del frecuente compromiso asociado de la columna posterolateral, clasificándolas en dos grupos con diferentes subtipos, de esta manera, permite un mayor entendimiento y mejor planificación de la estrategia quirúrgica.
La pérdida de la congruencia articular por colapso parcial de un sector de la interlínea lleva a una disminución en la tensión de las estructuras ligamentarias ipsilaterales, con una pseudolaxitud que conlleva inestabilidad asociada. Su corrección mediante una osteotomía selectiva intraarticular logra recuperar la tensión ligamentaria, la estabilidad y la distribución de carga axial, retrasando el deterioro articular.
Singh et al.,15 en una serie de casos con un seguimiento de treinta meses, tratados por secuelas de fracturas de platillo tibial medial que sufrieron colapso en varo, reportan una adecuada corrección de la deformidad, mejorías en la estabilidad y funcionalidad en todos los pacientes mediante una osteotomía aditiva intraarticular unicompartimental. Mientras que Sundararajan et al.16 realizan una osteotomía valguizante de tibia proximal convencional, en un estudio prospectivo con dieciocho pacientes, elevando la interlínea articular completa. Obtienen, así, mejoría de todos los resultados funcionales con bajo índice de complicaciones. Sin embargo, en slopes muy aumentados y deformidades en varo importantes, la corrección fue insuficiente. Esto se debe al riesgo de fractura y de una patela baja al realizar grandes correcciones en este tipo de osteotomía.
En nuestro caso, nos basamos en los principios enunciados por Paley,9 quien plantea que, en una deformidad unilateral con incongruencia e inestabilidad, la línea de corte de la osteotomía debería ser intraarticular, elevando solo el platillo comprometido a nivel proximal del ligamento colateral medial superficial para retensar esta estructura. Tomando como referencia el ángulo mecánico medial de la tibia proximal (valor normal de 87º) y el slope tibial, medido sobre la base de una línea tangencial al platillo indemne, en este caso el lateral.
CONCLUSIÓN
Las fracturas que comprometen la columna medial son un grupo complejo de lesiones que no deben ser subestimadas tanto en su diagnóstico como a la hora de su tratamiento.
Los avances en los métodos diagnósticos, así como en los tratamientos, nos brindan la posibilidad no sólo de corregir deformidades cada vez más complejas, sino también de tratar lesiones asociadas mediante técnicas artroscópicas.
Creemos que las osteotomías selectivas son una herramienta indispensable dentro del arsenal terapéutico de un cirujano ortopedista para la corrección de secuelas de este tipo de fracturas, partiendo siempre de una planificación minuciosa.
BIBLIOGRAFÍA