Quistes y pseudoquistes de rodilla. Clasificación y algoritmo diagnóstico y terapéutico
Juan Francisco Villalba, Cristian Bennett, Cristian Daher, Eduardo Meichtr,
Daniel Enrique Gutiérrez
Traumatología del Comahue, Neuquén, Argentina
Dr. Villalba Juan Francisco
villalbajfrancisco@gmail.com
RESUMEN
Introducción: la aparición de la resonancia magnética y su evolución en la calidad de las imágenes ha guiado el diagnóstico de patologías poco habituales. El objetivo de este trabajo fue evaluar imágenes quísticas y pseudoquísticas en una serie de resonancias magnéticas de pacientes atendidos en nuestro centro, clasificándolas y analizando su frecuencia de aparición y el desarrollo y aplicación de un algoritmo diagnóstico y terapéutico.
Materiales y métodos: fueron evaluadas las historias clínicas y resonancias magnéticas de 1808 pacientes cuyo motivo de consulta fue gonalgia de diversa etiología. Se aplicaron criterios de inclusión y exclusión. Se valoró la presencia de imágenes quísticas y pseudoquísticas, y se registró la localización, frecuencia, el tratamiento aplicado y su recidiva. Fueron incluidos en este trabajo quinientos treinta hombres y trescientas once mujeres, con edades comprendidas entre once a ochenta y cuatro años (con un promedio de cuarenta y uno). Se obtuvieron ochocientas noventa y cuatro rodillas de un total de ochocientos cuarenta y un pacientes, donde se observaron 1128 imágenes compatibles con quistes o pseudoquistes.
Resultados: en ciento tres pacientes observamos dos o más imágenes. Diecisiete pacientes requirieron tratamiento quirúrgico por vía artroscópica; de estos, catorce fueron quistes asociados a lesión meniscal y tres, gangliones de la vaina del ligamento cruzado anterior. Un quiste de la inserción de la pata de ganso y dos colecciones prerrotulianas se resolvieron de manera abierta. No registramos ninguna recidiva.
Conclusión: los quistes y pseudoquistes de rodilla son patologías habituales, consideramos importante el correcto análisis clínico imagenológico para evitar errores de apreciación y tratamiento. La RM es la principal herramienta de estudio para patologías de rodilla, permite evaluar imágenes de difícil observación por otro método y posibilita así un diagnóstico más certero. Consideramos fundamental estar familiarizado con la anatomía específica, conocer su ubicación, entender la relación con estructuras adyacentes y comprender el análisis de las características y patrones de las diferentes lesiones observadas en la RM para poder establecer un diagnóstico correcto.
Tipo de estudio: Artículo original
Nivel de evidencia: IV
Palabras claves: Rodilla; Quiste; Pseudoquiste.
ABSTRACT
Introduction: the appearance of magnetic resonance imaging and its evolution in the quality of the images, has led to the diagnosis of unusual pathologies. The objective of this work is to evaluate cystic and pseudocystic images in a series of magnetic resonance imaging of patients treated at our center, classifying and analyzing their frequency of appearance and the development and application of a diagnostic and therapeutic algorithm.
Materials and methods: the clinical histories and magnetic resonances of 1808 patients whose reason for consultation was knee paint of different etiology were retrospectively evaluated. Inclusion and exclusion criteria were applied. The presence of cystic and pseudocystic images was assessed, location, frequency, applied treatment and recurrence were recorded. 530 men and 311 women were included in this study, aged between 11 and 84 years (with an average of 41 years).
Results: 894 knees were obtained from a total of 841 patients, where 1128 images compatible with cysts or pseudocysts were observed. In 103 patients we observed two or more images. Seventeen patients required arthroscopic surgical treatment, of these, fourteen were cysts associated with meniscal injury and three were ganglions of the anterior cruciate ligament sheath. One hamstring cyst and two pre-patellar collections were openly resolved. We did not record any recurrence.
Conclusion: knee cysts and pseudocysts are common pathologies, we consider the correct clinical imaging analysis important to avoid errors of appreciation and treatment. MRI is the main study tool for knee pathologies, allowing the evaluation of images that are difficult to observe by another method, thus enabling a more accurate diagnosis. We consider it essential to be familiar with the specific anatomy, know its location, understand the relationship with adjacent structures, and understand the analysis of the characteristics and patterns of the different lesions observed on MRI in order to establish a correct diagnosis.
Level of evidence: IV
Key words: Knee; Cyst; Pseudocyst.
INTRODUCCIÓN
Los quistes sinoviales son patologías estudiadas durante muchos años. Baker, en 1877, publicó una serie de casos en los cuales hacía alusión a esto y a su tratamiento.1 Pero fue en 1973 cuando Lauterbur comenzó a introducir la resonancia magnética (RM) como método de estudio para diversas patologías.2
El incremento en la utilización de la RM ha conducido al hallazgo cada vez más frecuente de imágenes vistas de manera ocasional.3, 4 Las imágenes quísticas y pseudoquísticas, tanto intraarticulares como extraarticulares e intraóseas, han hecho entender las dolencias en la articulación antiguamente poco comprendidas.5, 6
La RM ha demostrado ser el método de elección para el diagnóstico de patologías de rodilla. Las imágenes descriptas como quistes y pseudoquistes,7, 8 en su mayoría, presentan señal de intensidad similar al agua al utilizar las distintas secuencias. Se visualizan hiperintensas en las secuencias ponderadas en T2, DP FAT-SAT y Stir e hipointensas en T1. La administración del contraste endovenoso paramagnético (gadolinio) ayudaría a evidenciar el realce patológico y a diferenciar la naturaleza de su contenido.9, 10
Los quistes se originan por una herniación de la sinovial a través de la cápsula articular, con líquido sinovial en su interior. Se encuentran en comunicación con la articulación, exhiben una membrana bien delimitada e histológicamente están formados internamente por células sinoviales. Por otra parte, los pseudoquistes son lesiones similares a las anteriores, pero que se diferencian tanto en su origen como histológicamente. Derivan de tejido fibroso de ligamentos o tendones y pueden tener un origen traumático. Sus paredes están revestidas de tejido conectivo y fibras colágenas, no representan un verdadero revestimiento sinovial, y pueden contar con un epitelio discontinuo de células pseudosinoviales, lo que dificulta su diferenciación anatomopatológica. Pueden estar en comunicación con la articulación y varían su tamaño con el tiempo, y son más sintomáticas cuanto mayor es su volumen. Ambos tipos de lesiones pueden ser de características uni o polilobuladas, con contenido líquido viscoso o gelatinoso, lo que en ocasiones facilita su punción aspirativa como método diagnóstico y terapéutico.11-13
Es importante conocer los antecedentes patológicos, traumáticos y quirúrgicos del paciente, determinar si se trata de una lesión palpable, definir la estructura anatómica involucrada, su localización, su relación con el tejido óseo y muscular adyacente y la comunicación vasculo nerviosa que presente.14, 15 Esto evita realizar diagnósticos equivocados, subestimar algunas imágenes que pueden ser de naturaleza maligna y la indicación de cirugías innecesarias.16, 17
El objetivo de este trabajo fue evaluar imágenes quísticas y pseudoquísticas en una serie de resonancias magnéticas de pacientes atendidos en nuestro centro, clasificándolas y analizando su frecuencia de aparición y el desarrollo y aplicación de un algoritmo diagnóstico y terapéutico.
MATERIALES Y MÉTODOS
Se evaluaron retrospectivamente las historias clínicas y resonancias magnéticas de 1808 pacientes cuyo motivo de consulta fue gonalgia de diversa etiología en el período comprendido entre enero y diciembre de 2019. Se inspeccionó la presencia de imágenes quísticas y pseudoquísticas, se registró la frecuencia y su ubicación, y se las clasificó teniendo en cuenta su localización. Se valoró la necesidad de realizar otro método de estudio complementario para llegar a su diagnóstico de certeza. Se registró a los pacientes que requirieron tratamiento quirúrgico y su recidiva.
Se consideraron como criterios de inclusión a todos los pacientes atendidos en nuestro centro sin límite de edad, que hubieran realizado la RM en nuestra institución, haber hallado en la RM al menos una imagen hiperintensa en secuencia T2 que corresponda con la definición de quiste o pseudoquiste, sea sintomático o no y haber tenido un seguimiento por un integrante del staff médico. Se excluyeron aquellos pacientes con antecedentes de cirugía previa, que se sometieron a estudios fuera de la institución y/o siguieron su tratamiento con un médico ajeno a la clínica.
Se obtuvieron 2034 RM ya que en doscientos veintiséis pacientes se habían realizado de manera bilateral. Se incluyeron quinientos treinta hombres y trescientas once mujeres, las edades comprendidas fueron entre once a ochenta y cuatro años (con un promedio de cuarenta y un años).
Se utilizó un algoritmo diagnóstico y terapéutico desarrollado por nuestro equipo y aplicado en nuestro centro (gráf. 1).
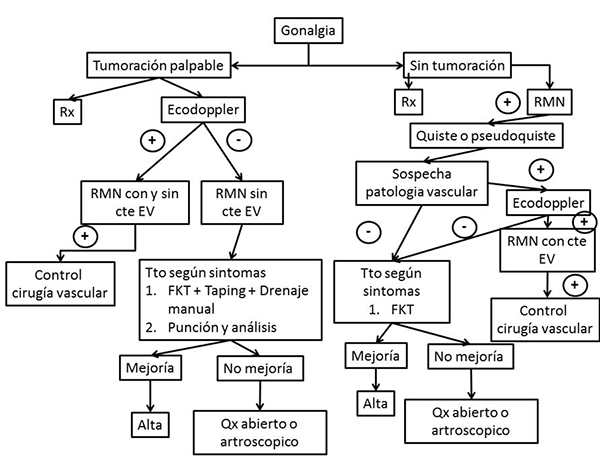
GRÁFICO 1. ALGORITMO DIAGNÓSTICO Y TERAPÉUTICO
El algoritmo utilizado inicia desde dolor de rodilla y puede ser específico o no. Luego de un correcto examen físico se realizan, como primer estudio, radiografías de frente, perfil, axial de rótula y la incidencia de Rosenberg del surco intercondíleo.
Se utilizó ecógrafo Voluson 730 GE con transductores lineales de alta frecuencia con algoritmo MSK y con evaluación del modo doppler color en aquellas lesiones palpables o visibles, evaluando su probable naturaleza vascular. En las positivas, se llevó a cabo la RM con contraste paramagnético endovenoso; en aquellas negativas se obvió su aplicación, evitando exponer al paciente a un posible riesgo.
Se utilizó resonador magnético GE de alto campo (1.5 Tesla) para secuencias ponderadas en T2 y T1 y DP con Fat-Sat y sin esta, en los planos sagital, coronal y axial y, eventualmente, evaluación tras la administración del contraste endovenosos paramagnético en secuencia T1 con saturación de la grasa y sin saturación. Las imágenes fueron evaluadas por dos médicos especialistas en imagen musculoesquelética y un médico especialista en ortopedia y traumatología y artroscopía de rodilla.
Como primer plan de tratamiento se indicó fisiokinesioterapia, buscando disminuir el dolor y la inflamación, y se intentó recuperar el rango de movilidad completo. En quistes palpables se colocó taping y se realizó drenaje manual. En lesiones visibles que no presentaban buena evolución, se llevó a cabo punción, drenaje y análisis anatomopatológico.
En lesiones en las cuales no se llegó a un diagnóstico de certeza en primera instancia, se realizó ateneo médico multidisciplinario con equipo de artroscopía, diagnóstico por imagen y cirugía vascular (fig. 1)

Figura 1: Imágenes de RM en secuencia T2. A) Quiste de Baker. B) Ganglión tibioperoneo posterior. C) Ganglión LCP. D) Quiste cuerno anterior menisco externo. E) Quiste cuerno posterior menisco interno. F) Quiste intraóseo tibial. G) Ganglión en zona proximal masa muscular extensores del pie. H) Quiste LCA y LCP. I-J) Hemangioma con contraste EV y sin este.
En aquellos pacientes que no presentaron mejoría o recidiva luego del tratamiento inicial se realizó tratamiento quirúrgico.
RESULTADOS
Luego de la aplicación de los criterios de inclusión y exclusión, en ochocientos cuarenta y un pacientes, con un total de ochocientas noventa y cuatro rodillas incluidas (lo que representa el 43.95% del total de la muestra), se observaron 1129 imágenes compatibles con quistes o pseudoquistes. En ciento tres pacientes (12.2%) observamos dos o más imágenes.
En trece pacientes se realizó ecografía con la evaluación del modo doppler color; resultó positivo en un solo caso, llevándolo al próximo paso del algoritmo, en este caso se utilizó contraste endovenoso paramagnético, lo que permitió hacer el diagnóstico de hemangioma intraarticular.
Se clasificaron las imágenes obtenidas de acuerdo con su localización en intraarticulares, extraarticulares e intraóseas, se puede observar la siguiente frecuencia en la Tabla 1.
TABLA 1. CLASIFICACIÓN DE LAS IMÁGENES QUÍSTICAS Y PSEUDOQUÍSTICAS POR SU LOCALIZACIÓN
Interarticular |
Extraarticular |
Interóseo |
Gangliones |
Gangliones en relación con |
Quiste |
LCA (2.9%)
LCP (6.2%)
Grasa de Hoffa (1.6%) |
Tendones, ligamentos, músculos, cápsula articular, bursa y nervios (6.2%) |
Periostales (1.4%) Subarticulares (10.7%) |
Quistes sinoviales |
|
|
Quiste de Baker (60.6%)
Quiste tibioperoneo (5.2%) |
|
|
Quistes meniscales |
|
|
Menisco interno (2.2%)
Cuerno anterior (0.4%)
Cuerno posterior (1.8%)
Menisco externo (3%)
Cuerno anterior (2.6%)
Cuerno posterior (0.4%) |
|
|
Total de imágenes: 1128 |
|
|
Las imágenes intraarticulares (81.8% n = 923) representan la mayor incidencia hallada en nuestra serie. El Quiste de Baker es el de mayor frecuencia con el 60.6% (n = 684), en su mayoría asintomático y sin necesidad de tratamiento invasivo para ningún caso, ya fuera punción o quirúrgico. Los gangliones de LCA, LCP y de la grasa de Hoffa se observaron en el 10.7% (n = 121), su principal sintomatología fue dolor anterior a la hiperextensión o posterior al ponerse en cuclillas, dependiendo de su localización. Los quistes meniscales fueron el 5.2% (n = 59) de los casos, y los que mayor sintomatología ocasionaron, en nueve pacientes se necesitó tratamiento quirúrgico.
Se observaron sesenta y ocho imágenes extraarticulares localizadas en las zonas anterior, posterior, medial y lateral de la rodilla en relación con las diferentes estructuras enunciadas en la Tabla 2.
TABLA 2. LOCALIZACIÓN Y FRECUENCIA DE IMÁGENES EXTRAARTICULARES
Extraarticulares |
|
|
|
Anteriores |
Prerrotuliana (4) |
Mediales |
Pata de ganso (9) |
|
Tendón rotuliano (1) |
|
Ligamento lateral interno (3) |
|
|
|
Vasto interno (1) |
Posteriores |
Poplíteo (28) |
Laterales |
Ligamento lateral externo (4) |
|
Gemelo interno (11) y externo (3) |
|
Extensor de dedos (1) |
|
Cápsula posterior (1) |
|
Peroneo lateral largo (1) |
|
Hemangioma (1) |
|
|
Lo hallazgos intraóseos correspondieron a ciento treinta y siete imágenes. Estas se encuentran dentro del hueso o en contacto estrecho con su cortical. La distribución de nuestra serie se evidencia en la Tabla 3.
TABLA 3. LOCALIZACIÓN Y FRECUENCIA DE IMÁGENES INTRAÓSEAS
Intraóseas |
|
|
Subarticulares |
Tibia (98) |
Rótula (8) |
|
Fémur (14) |
Peroné (1) |
Periostales |
Supracondíleo interno (13) |
|
|
Supracondíleo externo (2) |
|
|
Diáfisis femoral posterior (1) |
|
Del total de las imágenes encontradas solo veinte pacientes (1.75%) no respondieron al procedimiento conservador y necesitaron tratamiento quirúrgico. En diecisiete pacientes se realizó tratamiento artroscópico. El quiste meniscal asociado a su lesión fue el más frecuente, presente en nueve pacientes con quiste de cuerno posterior menisco interno, y cinco localizados en el cuerno anterior del menisco externo. En tres pacientes con ganglión de la vaina del ligamento cruzado anterior se realizó el mismo tratamiento. Por otra parte, se resolvieron de manera no artroscópica un quiste pata de ganso que fue tratado inicialmente por punción, y presentó una recidiva, y dos colecciones prerrotulianas, también tratadas previamente por punción. Independientemente del tratamiento quirúrgico utilizado, en ningún caso observamos recidivas (fig. 2 y 3).

Figura 2: A) RM en corte sagital T2. Ganglión pre LCA. B) Vista artroscópica del ganglión. C) Vista artroscópica luego de su resección.
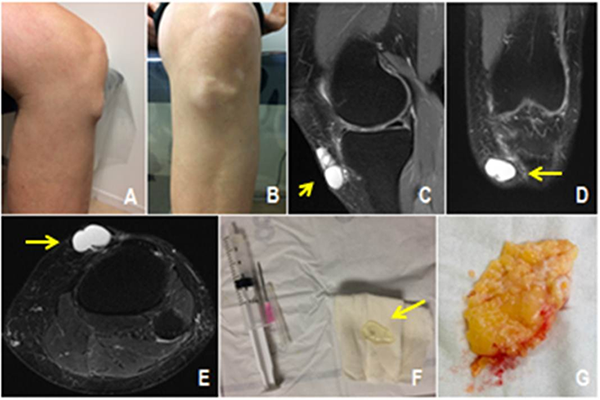
Figura 3: A-B) Vista clínica de quiste en pata de ganso. C-D-E) RM secuencia T2 cortes sagital, coronal y axial donde se evidencia tumoración. F) Punción de quiste con contenido gelatinoso. G) Pieza postcirugía abierta por recidiva.
DISCUSIÓN
El uso de la RM se ha incrementado notablemente como herramienta diagnóstica en la práctica diaria. Los hallazgos de imágenes quísticas y pseudoquísticas en la rodilla son algo frecuente. Conocer su naturaleza ayuda a entender su origen y cómo tratarlas. Estas son en su mayoría asintomáticas, y en muchos de los casos no requieren tratamiento. En general, cuando se trata de patologías intraarticulares, de presentar sintomatología se manifiestan con dolor inespecífico, bloqueos e hidrartrosis. Si se encuentran localizadas extraarticularmente, el dolor o molestia suele ser más específico y localizado, y se puede determinar con mayor exactitud la zona en conflicto. En cuanto a las lesiones intraóseas, de manifestarse clínicamente suelen hacerlo con un dolor sordo, poco característico y con pocas implicancias en la mecánica articular.
Consideramos fundamentales los métodos por imágenes para comprender y diagnosticar las patologías de la rodilla. Alves y cols. describen un exhaustivo análisis de la rodilla vía ecográfica, considerándola un método portátil, de bajo costo, dinámico, que se puede realizar de manera comparativa con la rodilla contralateral y permite evaluar los diferentes fluidos de la rodilla y realizar punciones guiadas.18
Shikhare y cols., del mismo modo que Stein y cols., consideraron en sus trabajos a la RM como método de estudio más preciso para patologías de rodilla. El uso del contraste paramagnético ayuda a diferenciar lesiones sólidas de quísticas o pseudoquísticas y a la opción de la biopsia en caso de sospecha de malignidad. Entienden que es fundamental conocer la anatomía de la rodilla para establecer un diagnóstico de certeza.3-6
La evaluación de imágenes quísticas en RM y su relación con artrosis de rodilla suele observarse con frecuencia. Hayashi y cols. observaron una prevalencia del 9% en pacientes con artrosis asintomática y un 33% en aquellos que presentaban síntomas. No hubo mayor asociación entre ninguno de los quistes analizados y el grado de artrosis radiográfica presentado.19
El quiste de Baker es el más frecuente en la rodilla. Localizado en el hueco poplíteo, deriva de la distensión de la bursa del gemelo interno o del semimembranoso. De sintomatología variable, puede ser asintomático o generar molestias y requerir tratamiento quirúrgico. Zhou y cols., así como Han y cols., realizaron revisiones sistemáticas y metanálisis de su tratamiento artroscópico, ambos coinciden en ser esta la técnica de elección para su tratamiento con baja tasa de complicaciones y de recidivas.20, 21 Este quiste también puede presentarse como una complicación, y es importante su correcta clasificación, así como lo proponen Verbner y cols. en su trabajo sobre quistes infectados con el objetivo de mejorar el enfoque terapéutico.22 Por otra parte, Gigante y cols. reportaron un caso de quiste complicado bilateral en un paciente inmunodeprimido con tratamiento quirúrgico de manera abierta, con buen resultado.23
Los quistes meniscales son asociados con mayor frecuencia a lesiones horizontales. Estos pueden ocasionar síntomas por sí mismos o simplemente ser parte de la patología meniscal que los ocasionó. Hulet y cols. informaron sobre ciento cinco pacientes con quistes del menisco externo tratados con meniscectomía parcial artroscópica en los cuales obtuvieron buenos a excelentes resultados en el 85% de los casos a cinco años de seguimiento.24 Nishino y cols. observaron la incidencia de quistes meniscales después de la reparación meniscal artroscópica en un 1.7 a 40%, dependiendo del método quirúrgico. Las lesiones del menisco interno y el uso de un dispositivo todo-adentro se vieron como factores de riesgo para la formación de quistes.25
En cuanto a los gangliones intraarticulares asociados a ligamento cruzado son patologías poco frecuentes. Generalmente asintomáticos, aunque en oportunidades se pueden presentar con dolencias en los extremos de rango de movilidad articular. Mao y cols. presentaron treinta y un pacientes con diagnóstico de ganglión de LCA, de los cuales once necesitaron tratamiento quirúrgico.11 Por otra parte, Tie y cols. expusieron su serie, pero en LCP, de once pacientes sintomáticos resueltos de manera artroscópica.26 Ambos trabajos realzan la importancia de la RM con método de estudio y de la artroscopía con herramienta principal para su tratamiento.
En algunas circunstancias la cirugía abierta es el tratamiento de elección. Gulati y cols. presentaron una serie de nueve pacientes con quiste tibioperoneo recidivado. Decidieron realizar fibulectomía proximal, logrando un buen resultado clínico, sin recidivas, no observaron complicaciones tales con inestabilidad de rodilla y alteraciones nerviosas.27
A pesar del tratamiento conservador en la mayoría de las imágenes encontradas, en algunas de ellas es necesaria su resolución quirúrgica, preferentemente artroscópica. Krudwig y cols., durante un período de quince años, realizaron cerca de ocho mil artroscopías de rodilla en las cuales observaron a ochenta y cinco pacientes con diagnóstico de ganglión intraarticular, setenta y seis de ellos fueron hallazgos incidentales, tratados con resección artroscópica, sin observar recidivas.28
En el año 2003, Muscolo y cols. publicaron una serie de veinticinco pacientes con patología tumoral, tratados en forma artroscópica, los cuales inicialmente habían sido interpretados con un diagnóstico erróneo de traumatismo deportivo, lo que generó un procedimiento quirúrgico equivocado y en ocasiones la extensión del tumor. Consideran fundamental un correcto estudio del paciente, así como entender y conocer la naturaleza de la lesión encontrada.29
CONCLUSIÓN
Los quistes y pseudoquistes de rodilla constituyen una patología habitual, y la localización intraarticular es la más frecuente de estas, en su mayoría asintomáticas. Consideramos útil nuestro algoritmo diagnóstico y terapéutico para evitar errores de apreciación y tratamiento. La RM es la principal herramienta de estudio para patologías de rodilla, y permite evaluar imágenes de difícil observación por otro método, posibilitando así un diagnóstico más certero. La ecografía con la utilización de su modo doppler color es muy importante ya que nos habilita a entender y evaluar el territorio vascular y los contenidos líquidos; es un estudio dinámico, comparativo y de gran utilidad para realizar punciones guiadas.
Consideramos fundamental estar familiarizado con la anatomía específica, conocer su ubicación, comprender la relación con estructuras adyacentes y entender el análisis de las características y patrones de las diferentes lesiones observadas en la RM para poder establecer un diagnóstico correcto.
BIBLIOGRAFÍA
- Baker WM. On the formation of synovial cysts in the leg in connection with disease of the knee-joint. 1877. Clin Orthop Relat Res, 1994; Feb; (299): 2-10.
- Lauterbur PC. Image formation by induced local interactions. Examples employing nuclear magnetic resonance. 1973. Clin Orthop Relat Res, 1989; Jul; (244): 3-6.
- Shikhare SN; See PLP; Chou H; et al. Magnetic resonance imaging of cysts, cystlike lesions, and their mimickers around the knee joint. Can Assoc Radiol J, 2018; May; 69(2): 197-214.
- Perdikakis E; Skiadas V. MRI characteristics of cysts and "cyst-like" lesions in and around the knee: what the radiologist needs to know. Insights Imaging, 2013; Jun; 4(3): 257-72.
- Tachibana Y; Ninomiya T; Goto T; et al. Intra-articular ganglia arising from the posterior joint capsule of the knee. Arthroscopy, 2004; Jul; 20 Suppl. 2: 54-9.
- Stein D; Cantlon M; Mackay B; et al. Cysts about the knee: evaluation and management. J Am Acad Orthop Surg, 2013; Aug; 21(8): 469-79.
- Kijowski R; Blankenbaker D; Davis K; et al. Comparison of 1.5- and 3.0-T MR imaging for evaluating the articular cartilage of the knee joint. Radiology, 2009; Mar; 250(3): 839-48.
- Van Dyck P; Vanhoenacker F; Lambrecht V; et al. Prospective comparison of 1.5 and 3.0-T MRI for evaluating the knee menisci and ACL. J Bone Joint Surg Am, 2013; May 15; 95(10): 916-24.
- Cheng Q; Zhao F. Comparison of 1.5- and 3.0-T magnetic resonance imaging for evaluating lesions of the knee: A systematic review and meta-analysis. Medicine (Baltimore), 2018; Sep; 97(38): e12401.
- McCarthy C; McNally E. The MRI appearance of cystic lesions around the knee. Skeletal Radiol, 2004; Apr; 33(4): 187-209.
- Mao Y; Dong Q; Wang Y. Ganglion cysts of the cruciate ligaments: a series of 31 cases and review of the literature. BMC Musculoskelet Disord, 2012; Aug 3; 13: 137.
- Steinbach LS; Stevens KJ. Imaging of cysts and bursae about the knee. Radiol Clin North Am, 2013; May; 51(3): 433-54.
- Osses E y cols. Estudio por imágenes de los gangliones musculoesqueléticos. Rev Chil Radiol, 2009; 15(2): 70-7.
- Cowden C; Barber F. Meniscal cysts: treatment options and algorithm. J Knee Surg, 2014; Apr; 27(2): 105-11.
- Larbi A; Viala P; Cyteval C; et al. Imaging of tumors and tumor-like lesions of the knee. Diagn Interv Imaging, 2016; Jul-Aug; 97(7-8): 767-77.
- Beaman F; Peterson J. MR imaging of cysts, ganglia, and bursae about the knee. Radiol Clin North Am, 2007; Nov; 45(6): 969-82, vi.
- Zícaro J; Deré J; Yacuzzi C; et al. Quiste intra-articular de rodilla: diagnóstico y tratamiento. Artroscopía, 2015; Vol. 22, Nº 1: 21-5.
- Alves T; Girish G; Kalume Brigido M; et al. US of the knee: scanning techniques, pitfalls, and pathologic conditions. Radiographics, 2016; Oct; 36(6): 1759-75.
- Hayashi D; et al. Longitudinal assessment of cyst-like lesions of the knee and their relation to radiographic osteoarthritis and MRI-detected effusion and synovitis in patients with knee pain. Arthritis Res Ther, 2010; 12(5): R172.
- Zhou X; Li B; Wang J; et al. Surgical treatment of popliteal cyst: a systematic review and meta-analysis. J Orthop Surg Res, 2016; Feb 15; 11: 22.
- Han J; Bae J; Nha K; et al. Arthroscopic treatment of popliteal cysts with and without cystectomy: a systematic review and meta-analysis. Knee Surg Relat Res, 2019; Jun 1; 31(2): 103-12.
- Verbner J; Pereira-Duarte M; Zícaro J; et al. Infected Baker's cyst: a new classification, diagnosis and treatment recommendations. J Orthop Case Rep, 2018; Nov-Dec; 8(6): 16-23.
- Gigante F; Aguilera A; Lapera M; et al. Quiste poplíteo complicado bilateral en un paciente inmunodeprimido. Reporte de un caso. Artroscopía, 2015; vol. 22, Nº 4: 134-41.
- Hulet C; Souquet D; Alexandre P; et al. Arthroscopic treatment of 105 lateral meniscal cysts with 5-year average follow-up. Arthroscopy, 2004; Oct; 20(8): 831-6.
- Nishino K; Hashimoto Y; Nishida Y; et al. Incidence and risk factors for meniscal cyst after meniscal repair. Arthroscopy, 2019; Apr; 35(4): 1222-9.
- Tie K; Wang H; Zhao X; et al. Clinical manifestation and arthroscopic treatment of symptomatic posterior cruciate ligament cyst. J Orthop Surg Res, 2018; Apr 13; 13(1): 84.
- Gulati A; et al. Surgical treatment of recurrent proximal tibio-fibular joint ganglion cysts. Knee, 2014; Oct; 21(5): 932-5.
- Krudwig WK; Schulte KK; Heinemann C. Intra-articular ganglion cysts of the knee joint: a report of 85 cases and review of the literature. Knee Surg Sports Traumatol Arthrosc, 2004; Mar; 12(2): 123-9.
- Muscolo DL; Ayerza MA; Makino A; et al. Tumors about the knee misdiagnosed as athletic injuries. J Bone Joint Surg Am, 2003; Jul; 85(7): 1209-14.



