Tratamiento endoscópico y esclerosis de la lesión de Morel-Lavallée. A propósito de un caso
Juan Francisco Villalba; Rodrigo Birbuet Rosaza; Cristian Bennett; Cristian Daher; Daniel Gutiérrez
Traumatología del Comahue, Neuquén, Argentina
RESUMEN
La lesión de Morel-Lavallée es una patología cerrada de partes blandas, ocasionada por la separación traumática de la piel y tejido celular subcutáneo de la fascia muscular. Debido a su asociación con traumatismos de alta energía puede pasar desapercibida y llevar a un diagnóstico tardío. Su localización es variable, y la región lumbar es poco frecuente. Generalmente con el diagnóstico precoz y el tratamiento conservador se obtienen buenos resultados.
Presentamos un reporte de caso de una paciente de sexo femenino, de veinte años, que sufrió un accidente automovilístico, con una colección localizada en región dorsolumbar diagnosticada tardíamente. Fue tratada de forma endoscópica y con la aplicación de agentes esclerosantes. Se obtuvieron buenos resultados con remisión de la colección.
Tipo de estudio: Reporte de Casos
Palabras claves: Morel-Lavallée; Endoscopia; Esclerosis.
Nivel de evidencia: V
ABSTRACT
The Morel-Lavallée lesion is closed soft tissue pathology, caused by the traumatic separation of the skin and subcutaneous cellular tissue of the muscular fascia. Due to its association with high-energy trauma, it can go unnoticed, generating a late diagnosis. Its location is variable, the lumbar region being rare. Generally, with early diagnosis and conservative treatment, good results are obtained.
We present a case report of a twenty-year-old female patient suffering a car accident with a late-diagnosed collection located in the thoracolumbar region. She was treated endoscopically and with the application of sclerosing agents. Good results were obtained with remission of the collection.
Study type: Case Report
Key words: Morel-Lavallée; Endoscopy; Sclerosis.
Level of evidence: V
INTRODUCCION
El médico francés Victor-Auguste-François Morel-Lavallée describió por primera vez la lesión en 1863.1 Se trata de una lesión cerrada de partes blandas, ocasionada por las fuerzas tangenciales traumáticas que generan un efecto cizallante entre el tejido celular subcutáneo y la fascia superficial muscular.2 Esto provoca una alteración de las estructura venosas y linfáticas generado una colección de líquido hemolinfático entre las capas del tejido. Debido a su asociación con traumatismos de alta energía puede pasar desapercibida y llevar a un diagnóstico tardío. La localización más frecuente descripta es en la región de la cadera, la localización lumbar es poco habitual.3 La resonancia magnética es el principal instrumento diagnóstico, permite evaluar el tamaño y la presencia de pseudocápsula y de tabiques.4
Presentamos un reporte de caso de una lesión de Morel-Lavallée diagnosticada tardíamente, localizada en región dorsolumbar tratada de forma endoscópica y con aplicación de agentes esclerosantes.
PRESENTACION DEL CASO
Evaluación del paciente
Paciente de veinte años que sufre accidente automovilístico, con traumatismos múltiples. Presenta fractura de acetábulo y realiza tratamiento conservador. Luego de cuarenta y cinco días del accidente, la paciente refiere que continúa con dolencias en región dorsolumbar. Es recibida y evaluada por el equipo de columna. Se palpa en dicha zona colección blanda, fluctuante, sin signos de flogosis. Se descarta lesión ósea mediante radiografías. Se realiza RM y se confirma la colección con una gran extensión hiperintensa en secuencias T2, tanto en cortes axiales como sagitales, extendiéndose desde la decimoprimera vertebra torácica hasta la zona proximal del sacro. Se realiza diagnóstico de lesión de Morel-Lavallée (fig. 1).
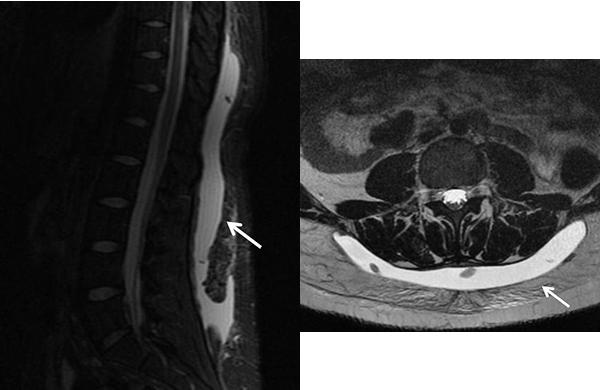
Figura 1: RM de región dorsolumbar en secuencia T2 en cortes sagital y axial. Se observa colección con una gran extensión hiperintensa extendiéndose desde la decimoprimera vértebra torácica hasta la zona proximal del sacro.
TRATAMIENTO
Se llevó a cabo punción de la colección en el consultorio, de manera ambulatoria, se obtuvieron 220 ml de líquido serohemático. Se decidió realizar toilette quirúrgica con pequeña incisión y colocación de sistema de aspiración continua (VAC).
Presentó una mala evolución postoperatoria con formación nuevamente de líquido e infección de la lesión. El cultivo de líquido fue positivo para Klebsiella BLEE y Staphylococcus coagulasa negativo, realizando tratamiento antibiótico específico.
Luego de dos toilettes sin resultados favorables, se resolvió efectuar cruentación endoscópica de la lesión. Se realizó con la paciente en decúbito ventral, bajo anestesia general, con utilización de óptica de 30° de rodilla para la visualización. Se observó la presencia de pseudocápsula y se tomaron muestras para anatomopatología.
Mediante utilización de shaver se procedió a curetaje de la lesión. Posteriormente, se colocó agua oxigenada con jeringa dejando actuar por noventa segundos, a continuación, se instiló alcohol a 96°, se dejó actuar por noventa segundos y se retiró. Esta operación se repitió en seis oportunidades. Luego, se colocaron 6 g de talco quirúrgico diluido en solución fisiológica sin realizar lavado de la cavidad después de su colocación. Todos estos agentes fueron utilizados para ocasionar reacción irritativa y generar la esclerosis de la lesión (fig. 2).
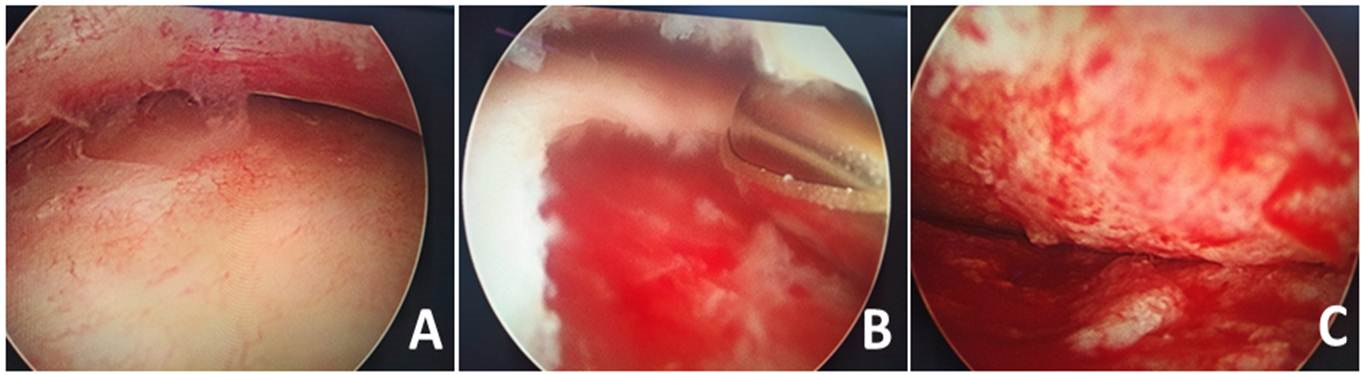
Figura 2: A) Imagen endoscópica donde se observa pseudocápsula fibrótica. B) Cruentación de pseudocápsula con punta de shaver. C) Resultado postcruentación.
No se colocó drenaje. Se aplicó vendaje compresivo. Recibió tratamiento antibiótico vía oral por veinte días según indicación del Servicio de Infectología. La herida evolucionó favorablemente. Presentó resolución de la lesión, buena evolución, sin recidiva. Se realizó RM control a los seis meses donde no se observa colección, con su resolución (fig. 3).
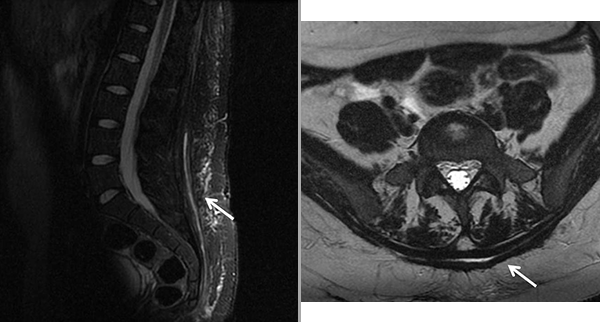
Figura 3: RM de región dorsolumbar en secuencia T2 en cortes sagital y axial. Se observa resolución de colección.
DISCUSIÓN
El diagnóstico de estas lesiones generalmente se da en un paciente politraumatizado, especialmente en aquellos que quedan inconscientes, por lo que es fundamental el exhaustivo examen físico, tanto en agudo como en los días subsiguientes. Se requiere de un alto índice de sospecha para un tratamiento precoz.5
Nickerson y cols. establecieron en la Clínica Mayo una guía para el tratamiento, considerando que, si la aspiración de la colección es menor de 50 ml, lo resuelven favorablemente con tratamiento conservador; por el contrario, aquellas con más de 50 ml de aspiración tienen indicación quirúrgica, ya sea endoscópica con agentes esclerosantes, o sin estos.6 En cuanto a estos agentes, se describen varios en la literatura, el más reportado es la doxiciclina,7 que presenta los mejores resultados. Bansal y cols. exponen el drenaje percutáneo y la aplicación de este agente esclerosante en el mismo acto como método de tratamiento efectivo. El alcohol, talco quirúrgico, coágulo de fibrina y otros antibióticos como la eritromicina o tetraciclina en polvo también son utilizados.8, 9 En algunas circunstancias se puede agregar a la esclerosis endoscópica una sutura cutáneo fascial, según describen Liu y cols. en su nota técnica.10
CONCLUSIÓN
La lesión de Morel-Lavallée es una patología importante para considerarla siempre presente en el contexto de pacientes politraumatizados ya que en estos puede pasar fácilmente desapercibida. Su diagnóstico precoz genera una mejor resolución, menos agresiva y con menores complicaciones. Consideramos el tratamiento endoscópico y la aplicación de sustancias esclerosantes como un método reproducible, con baja tasa de complicaciones y con buenos resultados para el tratamiento de esta patología.
BIBLIOGRAFÍA
- Scolaro J; Chao T; Zamorano D. The Morel-Lavallée lesion: Diagnosis and management. J Am Acad Orthop Surg, 2016; 24(10): 667-72.
- Arteaga J; López M; Martín A. Cruentación endoscópica y esclerosis con doxiciclina como tratamiento de la lesión persistente de Morel-Lavallée. A propósito de 2 casos. Rev Esp Artrosc Cir Articul, 2017; 24(1): 126-8.
- Vanhegan I; Dala-Ali B; Verhelst L; et al. The Morel-Lavallée lesion as a rare differential diagnosis for recalcitrant bursitis of the knee: case report and literature review. Case Rep Orthop. 2012; 2012: 593193.
- Mellado J; Bencardino J. Morel-Lavallée lesion: review with emphasis on MR imaging. Magn Reson Imaging Clin N Am, 2005; 13(4): 775-82.
- Dawre S; Lamba S; Gupta A; et al. The Morel-Lavallee lesion: a review and a proposed algorithmic approach. Eur J Plast Surg, 2012; 35: 489–94.
- Nickerson T; Zielinski M; Jenkins D; et al. The Mayo Clinic experience with Morel-Lavallée lesions: establishment of a practice management guideline. J Trauma Acute Care Surg, 2014; 76(2): 493-7.
- Bansal A; Bhatia N; Singh A; et al. Doxycycline sclerodesis as a treatment option for persistent Morel-Lavallée lesions. Injury, 2013; 44(1): 66–9.
- Penaud A; Quignon R; Danin A; et al. Alcohol sclerodhesis: an innovative treatment for chronic Morel-Lavallée lesions. J Plast Reconstr Aesthet Surg, 2011; 64(10): e262-4.
- Koc B; Somorjai N; Kiesouw E; et al. Endoscopic debridement and fibrin glue injection of a chronic Morel-Lavallée lesion of the knee in a professional soccer player: A case report and literature review. Knee, 2017; 24(1): 144-8.
- Liu M; Liu L; Zhou X; et al. A novel surgical technique for treatment of Morel-Lavallée lesion: endoscopic debridement combined with percutaneous cutaneo-fascial suture. Injury, 2018; 49(8): 1630-3.