Resolución quirúrgica de inestabilidad anterior de rodilla en pacientes con fisis abiertas. Técnicas quirúrgicas
Diego Míguez, Matías Medus, Pablo Rainaudi, Oscar León, Fernando Hernández, Jorge Batista, Rodrigo Maestu
Centro de Estudio y Tratamiento de Enfermedades Articulares (CETEA), Buenos Aires, Argentina
RESUMEN
La lesión de LCA en niños con fisis abierta va en aumento debido a una mayor participación en deportes de contacto y al diagnóstico precoz. El tratamiento conservador de este tipo de lesiones está asociado al desarrollo de lesiones secundarias condrales y meniscales por lo que, sobre la base de la bibliografía actual, su tratamiento en pacientes esqueléticamente inmaduros con inestabilidad anterior de rodilla objetiva y sintomática es quirúrgico. En el siguiente trabajo se presenta una revisión de dieciocho pacientes esqueléticamente inmaduros con reconstrucción de LCA y un seguimiento promedio de veintiséis meses (entre doce y cincuenta y seis) evaluados con los scores Lysholm, Tegner e IKDC, y telemetrías postoperatorias con mejoría de los scores funcionales permitiendo el retorno al mismo nivel de actividad deportiva en la mayoría de los casos. En esta población, no se han observado cambios en la angulación del miembro intervenido en las telemetrías postoperatorias de control, ni en el desarrollo de alteraciones del crecimiento.
Tipo de estudio: Serie de Casos
Nivel de evidencia: IV
Palabras Claves: Inestabilidad Anterior Rodilla; Reconstrucción; Fisis Abierta
ABSTRACT
ACL injury in children with open physis is increasing due to greater participation in contact sports and early diagnosis. Conservative treatment of this type of injury is associated with the development of secondary chondral and meniscal injuries, so based on current literature the treatment of this type of injury in skeletally immature patients with objective and symptomatic anterior knee instability is surgical. The following work presents a review of eighteen skeletally immature patients with ACL reconstruction and an average follow-up of twenty-six months (between twelve and fifty-six months) evaluated with the Lysholm, Tegner and IKDC scores and postoperative telemetries with improvement in functional scores allowing return at the same level of sports activity in most cases. In this population, no changes in the angulation of the operated limb have been observed in the postoperative control telemetries or the development of growth alterations in any case.
Type of study: Case series
Level of evidence: IV
Keywords: Knee Anterior Instability; Reconstruction; Open Physis
INTRODUCCION
La verdadera incidencia actual de lesiones del ligamento cruzado anterior (LCA) en población esqueléticamente inmadura es incierta, sin embargo, sabemos que el riesgo está en aumento.1 A su vez, en la última década, se produjo un incremento del número de reconstrucciones del LCA en niños y adolescentes.2, 3 Las razones son una mayor participación en actividades deportivas de contacto, un mayor diagnóstico y una creciente tendencia a la resolución quirúrgica de esta patología a causa de los pobres resultados obtenidos con el tratamiento conservador de la inestabilidad anterior en este grupo etario.3, 4 Numerosas series retrospectivas reportan una prevalencia de lesiones meniscales asociadas al momento de la cirugía del 35 al 69%.5-8
También, Lawrence et al.9 informan un significativo aumento de desgarros irreparables del menisco interno y lesiones condrales del compartimento lateral en niños sometidos a reconstrucción del LCA pasadas las doce semanas de la lesión inicial. Mohtadi et al., en una revisión sistemática de la literatura, informan que en la población pediátrica el porcentaje de lesiones meniscales asociadas a lesión del LCA oscila entre el 21-100% de los casos.10
Engebretsen et al.,1 en un estudio prospectivo con cuarenta pacientes de once años (± 1.4) con inestabilidad anterior y sometidos a tratamiento conservador, con un seguimiento de 3.8 años (± 1.4), registra un 28.5% de lesiones meniscales al momento del diagnóstico inicial y un 19.5% de nuevas lesiones durante el seguimiento, que requirieron resolución quirúrgica. Basándonos en la bibliografía actual, el tratamiento inicial de elección es el quirúrgico en pacientes con fisis abierta sintomáticos e inestabilidad anterior objetivable.11-14
En el presente trabajo presentamos una revisión de dieciocho pacientes intervenidos por nuestro equipo por lesión del LCA, con un seguimiento promedio de veintiséis meses (entre doce y cincuenta y seis), con sus respectivas lesiones asociadas y evolución postoperatoria, con el objetivo de mostrar nuestra experiencia en el manejo quirúrgico de esta patología en este grupo particular de pacientes.
MATERIALES Y MÉTODOS
Se llevó a cabo una revisión retrospectiva de dieciocho reconstrucciones primarias del LCA en niños esqueléticamente inmaduros con un rango etario de doce a diecisiete años (promedio de 15.7) e inestabilidad anterior de rodilla sintomática y objetivable mediante las maniobras de Lachman, cajón anterior y pivot shift. Del total de casos, dieciséis eran masculinos y solo dos, femeninos. En doce de ellos fueron rodillas derechas y en seis, izquierdas. Todos fueron intervenidos por un mismo cirujano y con un seguimiento promedio de veintiséis meses (rango: 12-56).
En dos pacientes se utilizaron tibiales anteriores alográficos, en nueve, H-T-H rotulianos autólogos, y en siete, isquiotibiales.
Al momento de seleccionar la técnica quirúrgica y el injerto se utilizaron como parámetros de madurez esquelética los estadios de Tanner y el potencial de crecimiento residual (evaluados por un mismo pediatra especialista en desarrollo), en conjunto con radiografías de rodilla frente monopodálica, perfil y resonancia magnética de ambas rodillas, realizadas en un mismo centro de diagnóstico por imágenes.
En un paciente, con estadio de Tanner 1-2 con bajo potencial de crecimiento, se realizó técnica extrafisaria tanto en fémur como en tibia y se utilizó injerto cadavérico (tibial anterior). En cinco pacientes, con estadios intermedios (Tanner 3-4) se realizó una técnica extrafisaria en fémur y transfisaria en tibia, con un túnel lo más vertical posible, utilizando isquiotibiales autólogos. Por otro lado, en nueve pacientes con estadios cercanos al cierre fisario (Tanner 4-5), se realizó una técnica transfisaria tanto en fémur como en tibia y se utilizaron injertos autólogos de tendón rotuliano (H-T-H) en deportistas jóvenes, e isquiotibiales (dos pacientes) en individuos no deportistas, nuestra preferencia es H-T-H en deportistas. En un paciente se aumentó banda posterolateral con semitendinosos.
En aquellos individuos hiperlaxos, con pivot shift explosivos, que practican deportes de contacto con gestos de rotación continua (handball, artes marciales, rugby, fútbol), cercanos al cierre fisario, se añadió una biotenodesis extraarticular con tensor de fascia lata con técnica de Lemaire modificada adicional (un paciente).
Fueron evaluados por un mismo equipo de especialistas mediante tres scores: Lysholm, IKDC, Tegner y telemetría postoperatoria (para evaluar desejes por cierre fisario prematuro), radiografías frente-perfil (posición de túneles y compromiso fisario) y resonancia magnética postoperatorias (compromiso meniscal, cartilaginoso y neoligamento). Los tres scores se realizaron al momento de evaluar el alta a los ocho meses postoperatorios, al igual que la RM. La telemetría y Rx fueron previas a este trabajo (mínimo doce meses post-op).
Por último, se registraron las complicaciones de cada técnica, en los diferentes grupos.
TECNICA QUIRÚRGICA
Las técnicas de reconstrucción del LCA en pacientes con fisis abierta pueden dividirse en dos grupos: con compromiso fisario y sin este.
Con compromiso fisario
La técnica transfisaria anatómica clásica, similar a la utilizada en un adulto, en la que el túnel anatómico atraviesa la placa de crecimiento. Estadios de Tanner 4-5 (fig. 1).
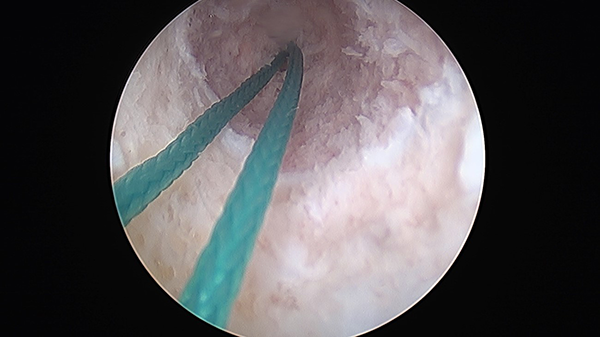
Figura 1: Túnel tibial. Vista artroscópica desde distal. Se visualiza fisis hiperémica y sutura de reparo.
Sin compromiso fisario
Mediante técnica transepifisaria: también llamada toda epifisaria o All-inside, descripta por Anderson et al.,15 en la cual se utiliza una guía específica con técnica fuera-dentro bajo control radioscópico para el túnel femoral, se coloca una clavija guía y luego con fresa retrógrada se labra un túnel anatómico completamente epifisario (figs. 2, 3, 4 y 5). Se confecciona el túnel distal ingresando por la cara anteromedial de la tibia bajo guía radioscópica, para asegurar la indemnidad de la fisis durante la colocación de la clavija guía y el fresado (fig. 6). Finalmente, se coloca el injerto mediante un dispositivo de fijación cortical autoajustable (figs. 7 y 8) (estadios de Tanner 2-3).
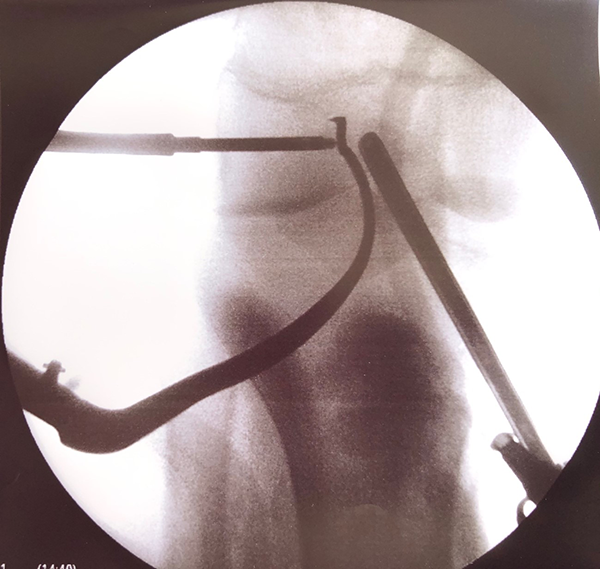
Figura 2: Imagen radioscópica en la que se visualizan guía femoral, mecha retrógrada y artroscopio. Túnel epifisiario.
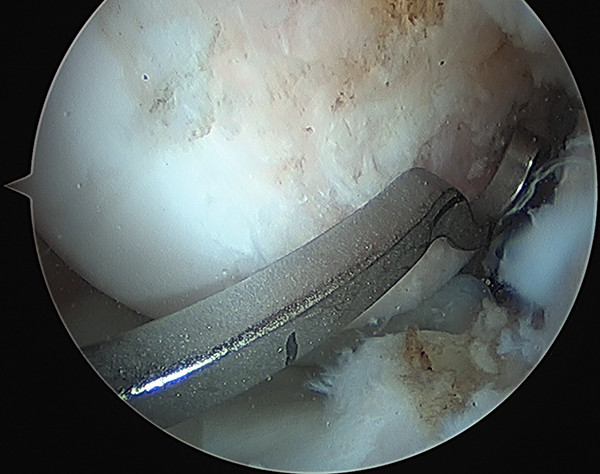
Figura 3: Imagen artroscópica desde portal anteromedial. Guía femoral fuera-dentro.
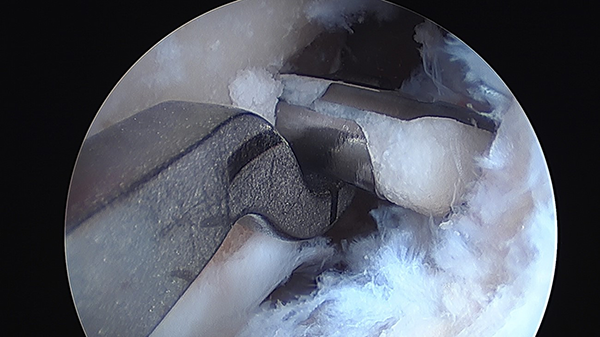
Figura 4: Imagen artroscópica desde portal anteromedial. Guía femoral afuera-adentro y mecha.
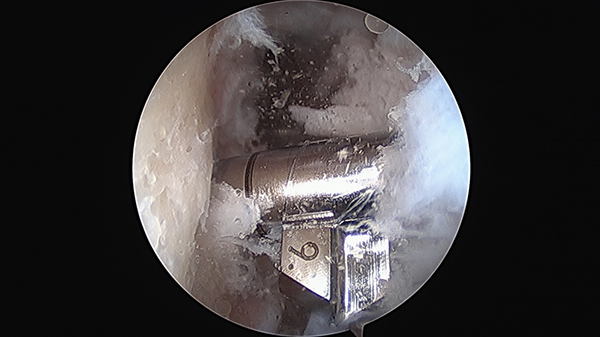
Figura 5: Imagen artroscópica desde portal anterolateral. Mecha retrógrada de 9 mm.
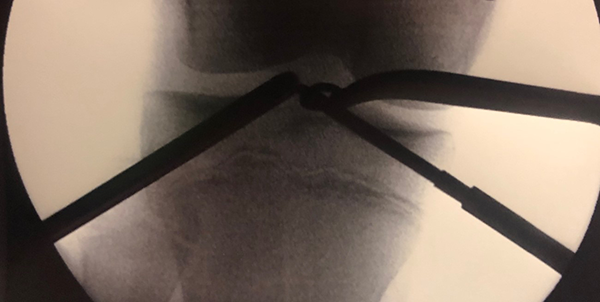
Figura 6: Imagen radioscópica en la que se visualizan guía tibial, mecha retrógrada y artroscopio. Túnel epifisiario.
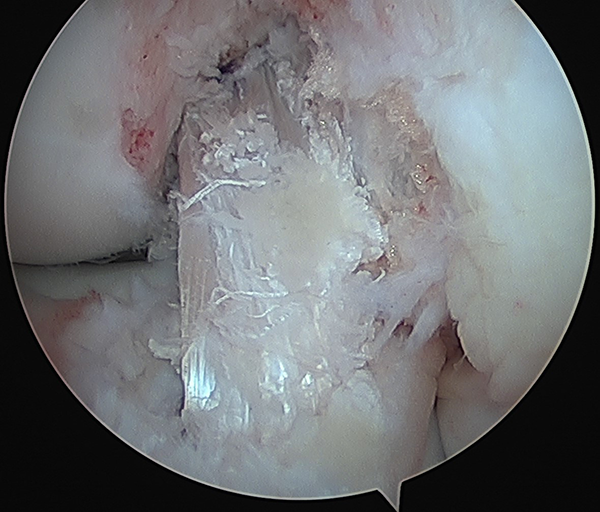
Figura 7: Imagen artroscópica desde portal anteromedial de plástica terminada.
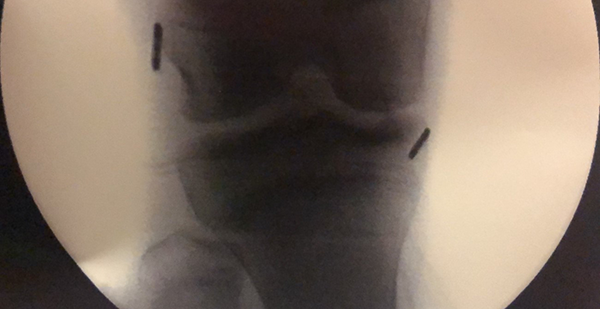
Figura 8: Imagen radioscópica en la que se visualizan botones femoral y tibial. Túneles epifisiarios.
Técnicas extra e intraarticulares: se utiliza injerto de semitendinoso y recto-interno autólogo, similar a la técnica descripta por Micheli et al.,16 también conocida como el procedimiento de MacIntosh modificado. Se realiza la cosecha de los isquiotibiales a proximal con sacainjerto abierto, se dejan insertados a distal en tibia en pata de ganso, se pasa por debajo del ligamento intermeniscal a nivel distal (fig. 9) y over the top por el cóndilo femoral lateral (fig. 10) y se fija al fémur proximal a la fisis con una o dos grapas, o labrando una ranura como en la técnica de Clocheville17 (Tanner 1-2).
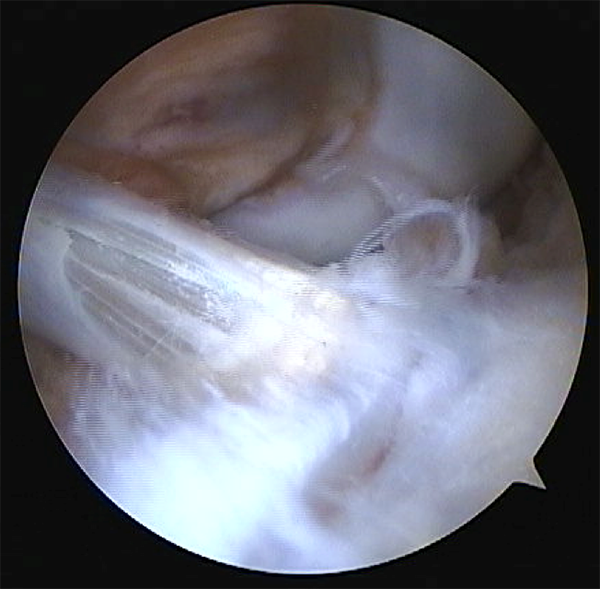
Figura 9: Imagen artroscópica desde portal anterolateral. Visión de injertos pasando debajo del ligamento intermeniscal, ingresando a la articulación.
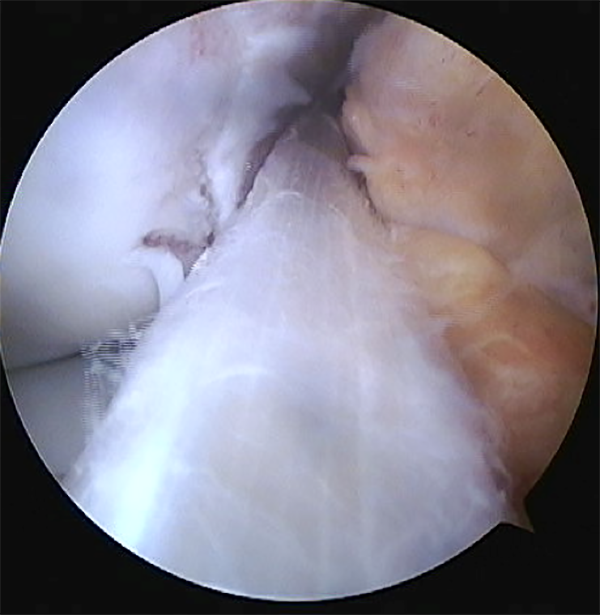
Figura 10: Imagen artroscópica desde portal anteromedial. Visión de injertos pasando hacia atrás del fémur (over the top).
A su vez pueden combinarse diferentes tipos, por ejemplo, transfisaria en tibia con epifisaria en fémur, siempre teniendo en cuenta el estado de cada una de las fisis y el potencial de crecimiento remanente del paciente.
RESULTADOS
En doce casos se registraron lesiones asociadas que fueron confirmadas durante la artroscopía. Las lesiones del menisco externo fueron las más frecuentes: cinco de ellas, irreparables, que debieron ser tratadas con meniscectomía parcial, tratándose de pacientes atendidos en otros centros, que estaban realizando tratamiento conservador a la espera del cierre fisario para realizar la cirugía. En seis casos se realizaron suturas meniscales: cuatro fueron lesiones longitudinales del cuerno posterior del menisco externo que fueron tratadas con dispositivos todo-adentro; mientras que las dos restantes fueron lesiones del menisco interno: un asa de balde y una longitudinal del cuerno posterior que fueron tratadas con puntos fuera-dentro con PDS. En uno de los pacientes debieron combinarse ambos métodos de reparación por presentar una lesión radial del cuerpo del menisco externo asociada a una longitudinal del cuerno posterior con extensión a la raíz. Ningún caso presentó lesiones condrales u osteocondrales que requirieran tratamiento quirúrgico.
Del total de pacientes tratados, solo cuatro presentaron complicaciones. Una de ellas intraoperatoria (ruptura de pared posterior con pérdida de fijación en paciente con potencial de desarrollo remanente bajo y fisis casi cerrada) que fue resuelta con fijación cortical con un tornillo tipo poste. Las tres restantes se trataron de un granuloma por reacción a cuerpo extraño en un punto de sutura que fue resuelta con su exéresis; una tendinitis rotuliana que remitió con tratamiento conservador; y un asa de balde del menisco externo con lesión del neoligamento por un nuevo episodio de entorsis, en un paciente hiperlaxo de diecisiete años que requirió una revisión con isquiotibiales.
En ningún caso se registró una alteración del eje en la telemetría postoperatoria por cierre fisario prematuro. En todos se evidenció la indemnidad del neoligamento, meniscos y cartílago en la resonancia de control durante el postoperatorio alejado. El score de Lysholm postoperatorio mejoró en todos los pacientes con un rango entre 90-100 y un promedio de 81.8 puntos. Por su parte, el Tegner aumentó en todos con una evaluación final en un rango entre 7 y 10; solo en dos casos se obtuvo un score final de 7, pero con un registro de 4 previo a la cirugía, y de 7 en el postoperatorio inmediato en ambos (Tablas 1 y 2).
Tabla 1. DATOS DEMOGRÁFICOS DE LOS PACIENTES
SEXO |
SEGUIM |
EDAD |
LADO |
TÉCNICA |
LESIONES ASOCIADAS |
MASC |
56 M |
15 |
DER |
ST/RI |
LESIÓN ME / MENISCECTOMÍA PAR |
MASC |
53 M |
17 |
DER |
H-T-H |
NO |
MASC |
51 M |
15 |
IZQ |
H-T-H- LEMAIRE |
|
MASC |
48 M |
16 |
IZQ |
ST/RI |
LCPME / MENISCECTOMÍA PARCIAL |
FEM |
29 M |
15 |
DER |
EXTRAFISARIO FÉMUR 8 MM TIBIAL ANTERIOR |
CPME (MENISCECTOMÍA) |
MASC |
27 M |
14 |
IZQ |
EXTRAFISARIO EN FÉMUR ST/RI |
NO |
MASC |
26 M |
17 |
IZQ |
H-T-H (3 TORNILLOS 1 FÉMUR 2 TIBIA) |
CPMI (SUTURA PDS) CPME MENISCECTOMÍA |
MASC |
24 M |
17 |
DER |
H-T-H (2 TORNILLOS FÉMUR 1 TIBIA) |
SUTURA ASA BALDE MI |
MASC |
21 M |
17 |
DER |
AUMENTACIÓN |
LESIÓN BANDA POSTERIOR DE LCA |
MASC |
20 M |
17 |
IZQ |
H-T-H |
NO |
FEM |
16 M |
12 |
DER |
EXTRAFISARIO EN AMBAS ALO+TIGHTROPE |
MENISCECTOMÍA MI |
FEM |
16 M |
17 |
DER |
H-T-H |
CPME SUTURA ALL INSIDE |
MASC |
16 M |
17 |
DER |
H-T-H |
|
MASC |
15 M |
14 |
DER |
ST/RI FÉMUR EXTRAFISARIO |
CPME SUTURA PDS DOBLE |
MASC |
14 M |
17 |
DER |
H-T-H |
CPMI L. LONG. ME 3 SUTURA ALL INSIDE |
MASC |
13 M |
14 |
DER |
RI/ST EXTRAFISARIO FÉMUR |
NO |
MASC |
13 M |
16 |
DER |
ST/RI EXTRA FISARIO FÉMUR |
SUTURA LESIÓN RADIAL, LONG Y RAÍZ ME |
MASC |
12 M |
16 |
IZQ |
H-T-H |
NADA LESIÓN PARCIAL CPME |
Variables: sexo, seguimiento, edad, lado afectado, técnica empleada y lesiones asociadas.
TABLA 2. COMPLICACIONES
COMPLICACIONES |
TELEMETRÍA |
LYSHOLM |
TEGNER |
NO |
SÍ |
100 |
10.7.10 |
ASA DE BALDE MENISCO EXT |
SÍ |
100 |
7.10.10 |
TENDINITIS ROTULIANA |
SÍ |
|
8.7.10 |
|
SÍ |
NO |
NO |
NO |
SÍ |
100 |
4.7.7 |
NO |
SÍ |
100 |
7.7.10 |
|
SÍ |
95 |
7.7.10 |
GRANULOMA POR SUTURA |
SÍ |
90 |
4.7.7 |
NO |
SÍ |
99 |
6.8.10 |
NO |
SÍ |
100 |
7.7.10 |
NO |
SÍ |
100 |
7.6.10 |
NO |
SÍ |
100 |
7.7.10 |
|
SÍ |
90 |
8.7.10 |
NO |
SÍ |
100 |
8.8.10 |
LESÍÓN CORTICAL POSTERIOR Y FIJACIÓN POSTE |
SÍ |
100 |
7.7.10 |
NO |
SÍ |
100 |
7.7.9 |
NO |
SÍ |
99 |
6.7.9 |
NO |
SÍ |
|
NO |
Se solicitaron telemetría, resultados de Lysholm y Tegner.
DISCUSIÓN
Vavken et al. realizaron una revisión sistemática sobre el tratamiento del LCA e informaron pobres resultados clínicos y alta incidencia de lesiones secundarias a nivel meniscal y del cartílago articular con tratamiento conservador en pacientes con fisis abiertas.12 Millet et al. reportaron que el retraso en el procedimiento quirúrgico aumentó la incidencia de lesiones secundarias del 37 al 54% en un lapso de cinco meses.13 Chadia et al., en un estudio retrospectivo de 1252 pacientes en 2011, también han reportado un aumento de las lesiones secundarias cuando se demora el tratamiento quirúrgico.14
Stadelmaier y col. realizaron un estudio en ocho perros en el que evaluaron la formación de barra fisaria con técnicas transfisarias, y concluyeron que la colocación de tejidos blandos de interposición en el túnel disminuía la formación de barra fisaria.18 Sin embargo, otros estudios, como por ejemplo el realizado por Makela y col. en cuarenta y cuatro conejos con cartílagos abiertos, han mostrado que el compromiso por encima del 7% del área fisaria podría generar alteraciones de crecimiento a pesar de la interposición de tejido blando.19, 20 D. Lee y col. reportaron que la utilización de una fresa de 8 mm en un grupo de veintiún pacientes esqueléticamente inmaduros, operados con técnica transfisaria, comprometía aproximadamente el 3.5-4% del área de sección transversal de la fisis, limitando la posibilidad de formación de barra fisaria con la colocación de tejido de partes blandas de interposición (allograft).21
R. Seil y col. publicaron un trabajo con ovejas en el que se realizó la sección del LCA y se labraron túneles de 5 mm en fémur y tibia, y se dividió a los animales en dos grupos (A y B). En el grupo A (seis ovejas) se realizaron túneles de 5 mm y se los dejó vacíos. En el grupo B (doce ovejas) se realizaron plásticas de LCA utilizando autoinjerto Aquiles con fijación cortical en fémur y tibia y túneles de 5 mm. Los animales fueron evaluados a los seis meses con Rx, RM e histológicamente. En el grupo A, con túneles vacíos, se observaron tres casos de deformidad en valgo femoral y acortamiento. En el grupo B, en el que se había atravesado la fisis tibial y femoral, pero los túneles habían sido llenados por el injerto, no se desarrollaron barras óseas ni tampoco alteraciones del crecimiento (deformidades angulares ni discrepancia longitudinal de miembros).22
J. Wang y col. realizaron una evaluación del porcentaje del área comprometida de la fisis mediante reconstrucción 3D de los túneles por resonancia magnética postoperatoria en diecinueve pacientes esqueléticamente inmaduros, de edad media de trece y follow-up mayor a dos años, operados mediante técnica transfisaria transportal con allograft, ubicando los túneles en posición anatómica en el centro del footprint tibial y femoral. El porcentaje de compromiso de la fisis luego de la plástica transfisaria de LCA fue menor al 4%, tanto en fémur distal como tibia proximal, con túneles femorales en una localización más periférica, tanto a nivel anteroposterior como mediolateral respecto de la tibia. Se realizaron también Rx de pie de todo el miembro inferior para evaluar discrepancia de miembros inferiores y deformidades angulares, considerándolas significativas cuando estas eran mayores a 1 cm y a 3°, respectivamente. No se informó ningún caso de deformidad angular, ni discrepancia de miembros inferiores mayores a 8 mm. Debe considerarse también la oblicuidad del túnel en relación con el área fisaria comprometida. La realización de túneles más perpendiculares al área fisaria genera túneles con menor área de sección transversal en la placa de crecimiento.21
Figueroa y col., en un estudio con plásticas transfisarias de LCA en niños con fisis abiertas y seguimiento mayor a diez años, reportaron que no se encuentra en la bibliografía una técnica específica de reconstrucción del LCA que sea superior a otra.23
Engelman y col., en un trabajo publicado en 2014, informaron que no hay diferencia significativa con la utilización de aloinjerto versus autoinjerto en cuanto al índice de falla.24 Ayeni y col. realizaron una revisión sistemática en la que evaluaron pacientes con técnica transfisaria y utilización de aloinjerto no irradiados con buenos resultados funcionales, sin desarrollo de alteraciones de crecimiento y un índice de falla del 8%.25 Otro estudio prospectivo realizado por Razi y col. ha informado que no se observaron diferencias funcionales en plásticas del LCA con fisis abierta utilizando auto o aloinjerto.26
Hay estudios que concluyen que la reconstrucción del LCA en niños con fisis abierta y técnica transfisaria, obtiene buenos resultados funcionales y no se asocia con alteraciones significativas del crecimiento cuando se realiza con una técnica quirúrgica adecuada y evitando la colocación de implantes (tornillos y/o grapas) en la fisis.27-31
Las técnicas epifisarias que respetan la fisis son técnicamente demandantes y debe tenerse en cuenta que en este tipo de reconstrucciones el injerto forma un ángulo agudo (killer curve) similar al observado en las plásticas del LCP con mayor riesgo de necrosis o falla.15
Fauno y col. realizaron un estudio con treinta y nueve pacientes esqueléticamente inmaduros con edad promedio de 11.7 y un seguimiento promedio de sesenta y ocho meses. Fueron evaluados funcionalmente con scores de Lysholm, IKDC, Tegner y radiológicamente con placas largas de miembros inferiores, evaluando la existencia de discrepancias de miembros inferiores (acortamiento y/o alargamiento) y mala alineación (deformidades angulares). Concluyeron que no había cambios significativos en el eje femorotibial anatómico en este grupo de pacientes cuando se comparaba el miembro inferior operado respecto al contralateral.32
En una encuesta realizada por Herodicus Society and the ACL Study Group en 2002, se han informado quince casos de alteraciones del crecimiento (discrepancia de miembros y/o deformidades angulares). Se reportaron ocho casos de deformidad en valgo femoral (ocho casos con arresto en la región femoral distal lateral); tres casos de recurvatum tibial con arresto de la TAT; dos casos de genu valgo sin arresto fisario y dos casos de discrepancia de miembros. Los factores asociados a dichas alteraciones del crecimiento fueron colocación de implantes de fijación del injerto en la fisis femoral lateral en 3 casos, colocación de taco óseo de injerto H-T-H en la fisis femoral distal en tres casos, realización de túneles de diámetro excesivo (12 mm) en dos casos, colocación de implantes de fijación en la TAT en tres casos y la realización de tenodesis extraarticular lateral en dos casos.33
Yoo y col. sugieren que la fijación del injerto sin colocación de implantes en el área fisaria podría explicar la baja incidencia reportada de alteraciones del crecimiento en la población con cartílagos abiertos. Reportaron cinco casos de alteraciones fisarias detectadas en imágenes de RM, en una serie de cuarenta y tres pacientes con una edad promedio de catorce años operados con técnica transfisaria, pero sin evidencia clínica de alteración del crecimiento.34
Longo y col. realizaron una revisión sistemática de cincuenta y tres estudios (985 pacientes) de reconstrucción del LCA en niños con fisis abierta y no encontraron diferencias estadísticamente significativas entre la técnica transfisaria y epifisaria parcial en relación con las alteraciones vinculadas al crecimiento, con una incidencia de 2.6% versus 2.4%, y resultados clínicos funcionales similares tras ser evaluados con scores como IKDC, Tegner, Lysholm y KT-1000.35
Chotel y col. han informado una asociación de hasta 25% de los casos de lesiones meniscales tipo rampa en lesiones del LCA con fisis abierta, por lo que recomiendan la exploración de la región intercondílea de rutina para descartar la existencia de este tipo de lesiones.36
Larson y col., en un estudio con veintinueve pacientes con fisis abierta y seguimiento de cuatro años promedio, han descripto resultados funcionales similares con el uso de auto versus aloinjerto, con un 76% de retorno al mismo nivel de actividad deportiva e índice de falla del 17%.37
Otros autores informan también buenos resultados en pacientes con estadios Tanner 3-4, con técnica transfisaria sin alteraciones significativas del crecimiento.34-38
Cohen y col. realizaron reconstrucciones del LCA transfisarias utilizando injerto semitendinoso/recto-interno cuádruple en veintiséis pacientes con fisis abierta y edad promedio de trece años, con un seguimiento promedio de cuarenta y cinco meses. Debe destacarse que seis de los pacientes operados con técnica transfisaria eran estadios Tanner 1-2. Utilizaron túnel tibial central transfisario y fijación, respetando el área de la fisis, bajo radioscopía, con buenos resultados funcionales y sin alteraciones del crecimiento.39
CONCLUSIÓN
Según nuestra experiencia en dieciocho pacientes, con reconstrucción del LCA con fisis abierta y un seguimiento mínimo de dos años luego de la cirugía, se ha demostrado mejoría de los scores de Lysholm, Tegner e IKDC, permitiendo el retorno al mismo nivel de actividad deportiva en la mayoría de los casos. No se han observado en esta población, en las telemetrías postoperatorias de control, cambios en la angulación del miembro intervenido ni en el desarrollo de alteraciones del crecimiento en ningún caso. Por lo que, basándonos en la bibliografía actual, el tratamiento de elección para este tipo de lesiones, en pacientes con fisis abierta e inestabilidad anterior sintomática y objetivable, es quirúrgico. Debe realizarse con una técnica adecuada, bajo control radioscópico y prestar especial atención en no colocar ningún dispositivo de fijación en el área fisaria femoral y/o tibial.
BIBLIOGRAFÍA
1) Moksnes H; Engebretsen L; Risberg MA. Prevalence and incidence of new meniscus and cartilage injuries after a nonoperative treatment algorithm for ACL tears in skeletally immature children: a prospective MRI study. Am J Sports Med, 2013; 41(8): 1771-9.
2) Popkin CA; Wright ML; Pennock AT; et al. Trends in management and complications of anterior cruciate ligament injuries in pediatric patients. J Pediatr Orthop, 2018; 38(2): e61–5.
3) Nogaro MC; Abram SGF; Alvand A; Bottomley N; Jackson WFM; Price A. Paediatric and adolescent anterior cruciate ligament reconstruction surgery. Bone Joint J, 2020; 102-B(2): 239-45.
4) Fabricant PD; Kocher MS. Management of ACL injuries in children and adolescents. J Bone Joint Surg Am, 2017; 99(7): 600–12.
5) Hui C; Roe J; Ferguson D; Waller A; Salmon L; Pinczewski L. Outcome of anatomic transphyseal anterior cruciate ligament reconstruction in Tanner stage 1 and 2 patients with open physes. Am J Sports Med, 2012; 40(5): 1093-8.
6) Kocher MS; Smith JT; Zoric BJ; Lee B; Micheli LJ. Transphyseal anterior cruciate ligament reconstruction in skeletally immature pubescent adolescents. J Bone Joint Surg Am, 2007; 89(12): 2632-9.
7) Nikolaou P; Kalliakmanis A; Bousgas D; Zourntos S. Intraarticular stabilization following anterior cruciate ligament injury in children and adolescents. Knee Surg Sports Traumatol Arthrosc, 2011; 19(5): 801-5.
8) Samora WP III; Palmer R; Klingele KE. Meniscal pathology associated with acute anterior cruciate ligament tears in patients with open physes. J Pediatr Orthop, 2011; 31(3): 272-6.
9) Lawrence JT; Argawal N; Ganley TJ. Degeneration of the knee joint in skeletally immature patients with a diagnosis of an anterior cruciate ligament tear: is there harm in delay of treatment? Am J Sports Med, 2011; 39(12): 2582-7.
10) Mohtadi N; Grant J. Managing anterior cruciate ligament deficiency in the squeletally immature individual: A systematic review of the literature. Clin J Sport Med, 2006; 16(6): 457-64.
11) Woods G; O´Connor DP. Delayed anterior cruciate ligament reconstruction in adolescents with open physes. Am J Sports Med, 2004; 32(1): 201-10.
12) Vavken P; Murray M. Treating anterior cruciate ligament tears in skeletally immature patients. Arthroscopy, 2011; 27(5): 704-16.
13) Millet PJ; Willis AA; Warren RF. Associated injuries in pediatric and adolescent anterior cruciate ligament tears: Does a delay in treatment increase the risk of meniscal tear? Arthroscopy, 2002; 18(9): 955-9.
14) Chadia AM; Inacio MC; Maletis GB; Csintalan RP; Davis BR; Funashi TT. Are meniscus and cartilage injuries related to time to anterior cruciate ligament reconstruction? Am J Sports Med, 2011; 39(9): 1894-9.
15) Anderson AF. Transepiphyseal replacement of the anterior cruciate ligament in skeletally immature patients: a preliminary report. J Bone Joint Surg Am, 2003; 85(7): 1255-63.
16) Micheli LJ; Rask B; Gerberg L. Anterior cruciate ligament reconstruction in patients who are prepubescent. Clin Orthop Relat Res, 1999; (364): 40-7.
17) Bonnard C; Fournier J; Babusiaux D; Planchenault M; Bergerault F; de Courtivron B. Physeal-sparing reconstruction of anterior cruciate ligament tears in children: results of 57 cases using patellar tendon. J Bone Joint Surg Br, 2011; 93(4): 542-7.
18) Stadelmaier DM; Arnoczky SP; Dodds J; Ross H. The effect of drilling and soft tissue grafting across open growth plates. A histologic study. Am J Sports Med, 1995; 23(4): 431-5.
19) Makela E; Vainionpaa S; Vihtonen K; Mero M; Helevirta P; Tormala P. The effect of a penetrating biodegradable implant on the growth plate. An experimental study on growing rabbit with special reference to polydioxanone. Clin Orthop Relat Res 1989; 241:300-308
20) Janarv PM; Wikström B; Hirsch G. The influence of transphyseal drilling and tendon grafting on bone growth: An experimental study in the rabbit. J Pediatric Orthop, 1998; 18(2): 149-54.
21) Wang J-H; Son K-M; Lee D-H. Magnetic resonance imaging evaluation of physeal violation in adolescents after Transphyseal anterior cruciate ligament reconstruction. Arthroscopy, 2017; 33(6): 1211-8.
22) Seil R; Pape D; Kohn D. The risk of growth changes during transphyseal drilling in sheep with open physes. Arthroscopy, 2008; 24(7): 824-33.
23) Figueroa D; Calvo R; Gili F. Transphyseal anterior cruciate ligament reconstruction in patients with open physes: 10 year follow up study. Am J Sports Med, 2015; 43(2): 289-94.
24) Engelman GH; Carry PM; Hitt KG; Polousky JD; Vidal AF. Comparison of allograft versus autograft anterior cruciate ligament reconstruction graft survival in an active adolescent cohort. Am J Sports Med, 2014; 42(10): 2311-8.
25) Ayeni O; Shanmugaraj A; Skelly M; Duong A; Simunovic N; Volker M; Peterson D. Primary allograft ACL reconstruction in skeletally immature patients – A systematic review of surgical techniques, outcomes and complications. J Knee Surg, 2018; 32(7): 673-85.
26) Razi M; Moradi A; Safarcherati A; Askari A; Arasteh P; A Ziabary; Dadgostar H. Allograft or autograft in skeletally immature anterior ligament reconstruction: a prospective evaluation using both partial and complete transphyseal techniques. J Orthop Surg Res, 2019; 14(1): 85.
27) Aichroth PM; Patel DV; Zorrilla P. The natural history and treatment of rupture of the anterior cruciate ligament children and adolescents: A prospective review. J Bone J Surg Br, 2002; 84(1): 38-41.
28) Andrews M; Noyes F; Barber Westin SD. Anterior cruciate ligament allograft reconstruction in the skeletally immature athlete. Am J Sports Med, 1994; 22(1): 48-54.
29) Lipscomb AB; Anderson AF. Tears of the anterior cruciate ligament in adolescents. J Bone Joint Surg Am, 1986; 68(1): 19-28.
30) Matava M; Sigel MG. Arthroscopic reconstruction of the ACL with semitendinous gracilis autograft in skeletally immature adolescent patients. Am J Knee Surg, 1997; 10(2): 60-9.
31) Aronowitz ER; Ganley TJ; Goode JR; Gregg JR; Meyer JS. Anterior cruciate ligament reconstruction in adolescents with open physes. Am J Sports Med, 2000; 28(2): 168-75.
32) Faunø P; Rømer L; Torsten N; Lind M. The risk of transphyseal drilling in skeletally immature patients with anterior cruciate ligament injury. Orthop J Sports Med, 2016; 4(9): 2325967116664685.
33) Kocher MS; Saxon HS; Hovis WD; Hawkins RJ. Management a complication of the anterior cruciate ligament injuries in skeletally immature patients: Survey of the Herodicus Society and the ACL Study Group. J Pediatr Orthop, 2002; 22(4): 452-7.
34) Yoo WJ; Kocher MS; Micheli LJ. Growth plate disturbance after transphyseal reconstruction of the anterior cruciate ligament in skeletally immature adolescent patients: an MR imaging study. J Pediatr Orthop, 2011; 31(6): 691-6.
35) Longo UG; Ciuffreda M; Casciaro C; Mannering N; Candela V; Salvatore G; Denaro V. Anterior cruciate ligament reconstruction in skeletally immature patients. A systematic review. Boint Joint J, 2017; 99-B(8): 1053-60.
36) Chotel F; Malatray M; Raux S; Peltier A; Pfirmann C; Seil R. Ramp lesions in ACL deficient knees in children and adolescent population: a high prevalence confirmed in intercondylar and posteromedial exploration. Knee Surg Sports Traumatol Arthrosc, 2018; 26(4): 1074-9.
37) Larson C; Heikes C; Elligson C; Wulf C; Giveans R; Stone R; Bedi A. Allograft and autograft transphyseal anterior cruciate ligament reconstruction in skeletally immature patients: outcomes and complications. Arthroscopy, 2016; 32(5): 860-7.
38) Shelbourne KD; Gray T; Wiley BV. Results of transphyseal anterior cruciate ligament reconstruction using patellar tendon autograft in tanner stage 3 or 4 with clearly open growth plates. Am J Sports Med, 2004; 32(5): 1218-22.
39) Cohen M; Ferreti M; Quarteiro M; Marcondes F; Hollanda J; Amaro J; Abdalla R. Transphyseal anterior cruciate ligament reconstruction in patients with open physes. Arthroscopy, 2009; 25(8): 831-8.