Torsión interna de rodilla. Protocolo tomográfico patelofemoral en posición de marcha
Ricardo Manilov,1 Sebastián Maldonado,1 Oscar Orellano,2 Adrián Borbore,2 Manuel Manilov1
1. Clínica Mercedario, San Juan, Argentina
2. Centro Integral de Medicina de Alta Complejidad (CIMAC), San Juan, Argentina
RESUMEN
La mala alineación patelofemoral se manifiesta con dolor y/o inestabilidad y genera deterioro articular precoz. La etiología es multifactorial y es un desafío valorar todos los factores que la producen para realizar un tratamiento adecuado para cada paciente. Las alteraciones torsionales, tanto femorales como tibiales, han demostrado su influencia en la articulación patelofemoral. La combinación entre la anteversión femoral, la torsión tibial y el ángulo de progresión de la marcha pueden generar torsión interna o externa de la rodilla. El objetivo de este estudio es presentar nuestro protocolo tomográfico funcional, con la medición de la torsión interna de rodilla en una posición de simulación de marcha; este índice torsional es una nueva herramienta útil para la toma de decisiones.
Relevancia clínica: este es el primer protocolo tomográfico en estudiar la torsión de rodilla en relación con la línea de dirección de avance del cuerpo.
Tipo de estudio: Metanálisis
Palabras claves: Intrarrotación de Rodilla; Patelofemoral; Protocolo Tomográfico; Alteraciones Torsionales; Ángulo de Progresión de la Marcha; Índice de Torsión Interna de Rodilla.
ABSTRACT
Patellofemoral malalignment manifest with pain or instability, generating early arthritis. The etiology is multifactorial, and it is a challenge to assess all the factors involved, to perform an individualized treatment. Torsional disorders, both femoral and tibial, has shown their influence in patellofemoral joint. The correlation between femoral anteversion, tibial torsion and foot progression angle, can generate internal or external torsion of the knee. The objective of this study is to present our CT functional patellofemoral joint protocol, with the measurement of the knee internal torsion, in a simulating gait position of the knee in the space, and the description of a torsional index as a new tool for the decision making in treatment.
Clinical relevance: this is the first CT protocol that assess the axial torsion of the knee in relationship to the direction of movement of the body.
Type of study: Meta-analysis
Key words: Inward Pointing Knee; Patellofemoral; CT Scan Protocol; Torsional Disorder; Foot Progression Angle; Knee Internal Torsion Index.
INTRODUCCIÓN
La mala alineación patelofemoral se manifiesta con dolor y/o inestabilidad y genera deterioro articular precoz. Su etiología es multifactorial y es un desafío determinar los factores influyentes para realizar un tratamiento adecuado para cada paciente. A diferencia de la articulación femorotibial, que recibe su carga en el eje axial, la articulación patelofemoral la recibe de forma principalmente anteroposterior. Es por lo que mínimos cambios de torsión sobre el eje axial de la rodilla, en relación con la dirección de avance del cuerpo, afectan significativamente esta articulación.
Los trastornos torsionales, tanto femorales como tibiales, han demostrado su influencia en la articulación patelofemoral.1-4 El aumento de la anteversión femoral, y de la torsión tibial externa, pueden generar torsión interna de rodilla compensatoria, según el ángulo de progresión de la marcha (APM) con el que se combinen. El APM es la rotación externa del pie en relación con la línea de avance del cuerpo y es constante entre 10 y 15°,5-7 más allá de la presencia de alteraciones torsionales en fémur y/o tibia ya que es la posición que requiere el pie para tener estabilidad subastragalina, y permitir la flexo-extensión del tobillo (fig. 1).
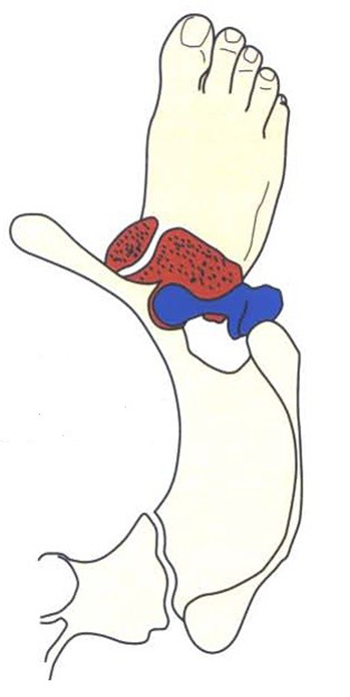
Figura 1: Gráfico de superposición de pelvis, cadera, rodilla y pie. Ángulo de progresión de la marcha normal de 13°, pero que con aumento de torsión tibial externa y de anteversión femoral la rodilla sufre intrarrotación, la cual es generadora de disbalance de fuerzas de reacción articular. (Autorizado por el Dr. Robert Teitge).
Es necesario diferenciar el término “rotación” de “torsión”. Rotación implica el movimiento de toda la estructura alrededor de su eje o el desplazamiento angular recíproco entre dos cuerpos sólidos, por ejemplo: el fémur sobre la tibia. Denominamos torsión a la variación de ángulo entre los respectivos ejes axiales de los extremos de un cuerpo sólido al producirse deformación alrededor de su eje principal, por ejemplo: anteversión femoral (torsión sobre su eje) o torsión interna de rodilla dentro del eje del miembro inferior (considerando el miembro inferior como un solo elemento y con la rodilla torsionada dentro de ese elemento).
Teitge describió la fisiopatología de la torsión interna de la rodilla (TIR) (inwardly pointing knee) generada tanto por una rotación interna de fémur como por un aumento de torsión tibial externa. Ambos pueden causar un vector resultante de fuerzas hacia lateral de la rótula sobre la tróclea que desestabiliza la articulación patelofemoral, ya sea con dolor por aumento de presión entre faceta externa de rótula y tróclea lateral como inestabilidad por tracción del ligamento patelofemoral medial.7 La torsión de rodilla disminuye el área de contacto articular, por consiguiente, aumenta las presiones y fuerzas de reacción articular, lo que puede causar un desgaste prematuro (fig. 2). No está definido en la literatura cuál es el valor normal de TIR fisiológico durante la marcha.
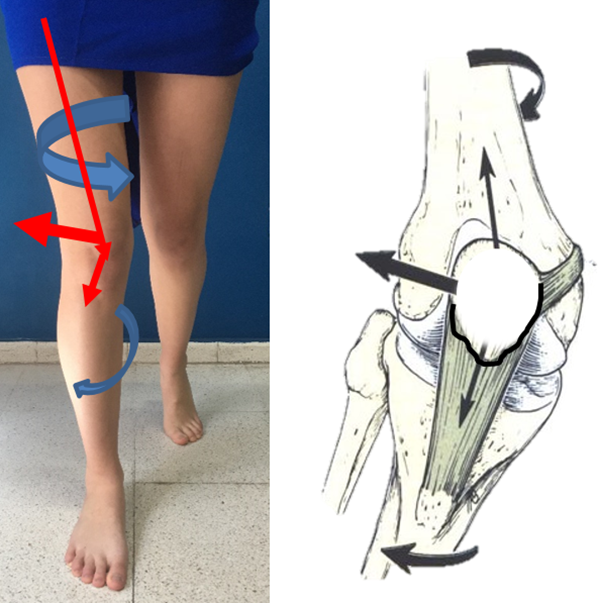
Figura 2: Foto y esquema gráfico de fisiopatología de intrarrotación de rodilla. Nótese como tanto una torsión interna de fémur como una torsión aumentada externa de tibia generan intrarrotación de rodilla (estrabismo convergente) con el consiguiente vector resultante hacia lateral que genera, en primera instancia, tracción hacia lateral de ligamento patelofemoral medial y, posteriormente, según la anatomía de tróclea, inestabilidad y/o dolor de compartimento lateral femoropatelar. (Autorizado por el Dr. Robert Teitge).
No es el valor absoluto de anteversión femoral y/o torsión tibial en sí mismo lo que debemos considerar al momento de planificar nuestro tratamiento, sino el resultado de la combinación de ambos con el ángulo de progresión de marcha y la torsión de rodilla que estos generen, que sería, en definitiva, el causante de los síntomas. Por lo tanto, es preciso cuantificar la torsión de manera objetiva y reproducible para planificar la corrección quirúrgica ante el fracaso del tratamiento conservador.
Hemos desarrollado un método de medición indirecta de TIR en forma clínica: con el paciente en decúbito dorsal sobre la camilla, con la rótula al cenit, la rodilla en 30° de flexión y el tobillo en 90° de flexión dorsal se mide el ángulo de rotación del pie con respecto a la vertical. A este valor se le resta el APM de la huella plantar del paciente al caminar sobre una alfombra de papel. Esta diferencia nos dará, en forma indirecta, la torsión de rodilla. Es un método sencillo, sin costo, que detecta y cuantifica la torsión de rodilla al caminar de cada paciente. Sin embargo, consideramos que es poco preciso para decidir el plan preoperatorio (fig. 3).
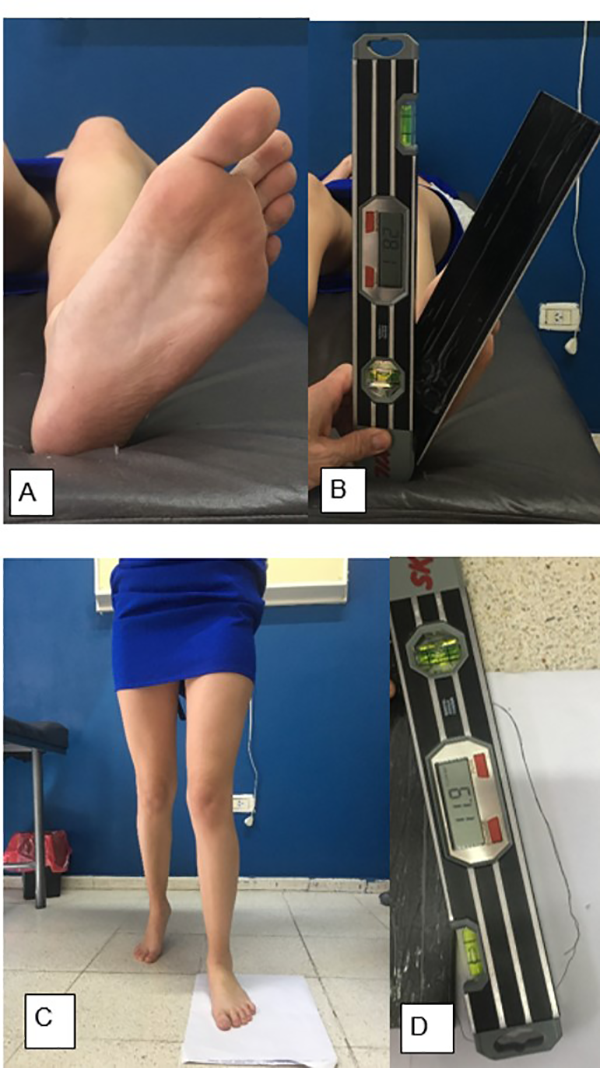
Figura 3: Medición de torsión interna de rodilla en forma clínica (TIR clínico indirecto). A) Posición para medir rotación externa del pie. Foto desde distal, donde se aprecia rótula al cenit con rodilla y tobillo en 30° y 90° de flexión, respectivamente. B) Medición del ángulo de rotación externa del pie, en este caso 28.1°. C) Se toma huella del ángulo de progresión de marcha (APM), se dibuja silueta del pie. D) Medición de APM, en este caso 11.9°. EL ángulo de TIR, medido en forma clínica indirecta, es la diferencia entre la rotación externa del pie con rótula al cenit centrada en 30° de flexión y el ángulo de APM. En este ejemplo, tomado con este método indirecto clínico: 28.1-11.9 = 16.2° es la torsión interna de rodilla al caminar.
La tomografía axial computada ha demostrado ser un método preciso de medición de los factores influyentes en trastornos patelofemorales de manera integral, estudia cadera, rodilla y tobillo, superponiendo cortes axiales. Uno de los protocolos más utilizados es el de Lyon;8 este protocolo, buscando el confort del paciente durante el estudio, lo coloca con rodillas en extensión y con los pies en rotación externa, aproximadamente en 15°, lo que no siempre coincide con el APM. Esto nos puede llevar a una falsa interpretación de las fuerzas torsionales que recibe la rodilla, ya que al caminar o subir una escalera el pie se posiciona en el ángulo de progresión de la marcha generando torsión de rodilla no diagnosticado si no se coloca al paciente en tomógrafo sobre su huella de APM individual (posición funcional) (fig. 4). Por este motivo desarrollamos un método de medición de TIR tomográfico, que recrea las condiciones de rotación de la rodilla durante la deambulación, realizándolo además en 0 y 30° de flexión de rodilla, situación en la cual la rótula recibe las fuerzas de reacción articular.
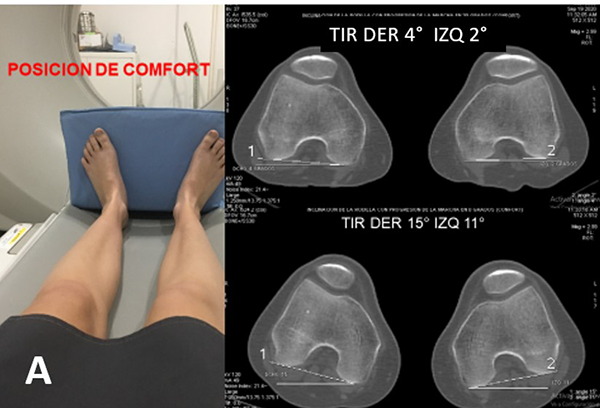
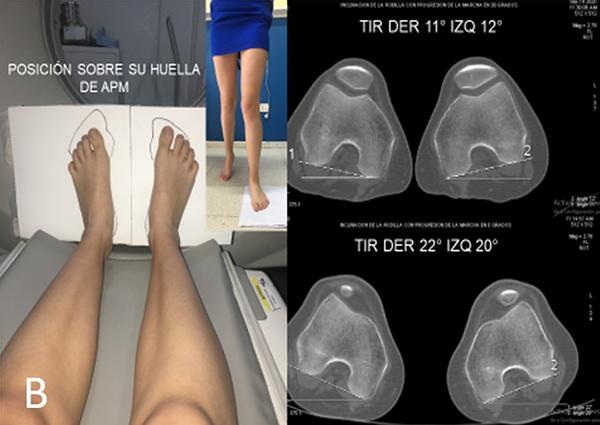
Figura 4: Importancia de posicionar al paciente en ángulo de progresión de marcha para obtener información más cercana a la realidad funcional. A) Medición tomográfica de TIR, con paciente ubicado en tomógrafo, con pies en posición de confort. TIR en 30°, resulta 4° de TIR derecha y 2° de TIR izquierda. En 0° TIR derecha: 15°; TIR izquierda: 11°. B) Medición tomográfica con pies ubicados sobre huella plantar (funcional); TIR en 30° de 11° derecha, 12° izquierda; y TIR en 0° de 22° derecha, y 20° izquierda. En este caso el TIR es entre 7 y 10° menor en posición de confort que sobre huella de APM. Esto nos da información errónea y por lo tanto no permite diagnosticar la necesidad de osteotomía desrotadora.
El objetivo de este trabajo es presentar nuestro protocolo de evaluación integral y funcional tomográfica de la articulación patelofemoral, con la incorporación de la medición de la torsión interna de rodilla en relación con la dirección de avance del cuerpo. Relevancia clínica: primer protocolo que evalúa el TIR en posición de marcha, factor fundamental para decidir una conducta terapéutica que respete la biomecánica articular.
MATERIALES Y MÉTODOS
El procedimiento comienza con la medición de la huella plantar; para esto se le pide al paciente que camine sobre un papel desplegado en el piso, y así registrar la rotación de los pies al caminar, esto es el ángulo de progresión de la marcha (APM). Para obtener la huella del pie se humedece el piso con alcohol medicinal y el paciente deja su marca sobre el papel; luego, antes de que se seque la huella, se dibuja el contorno con lápiz para no perder la referencia (fig. 5).
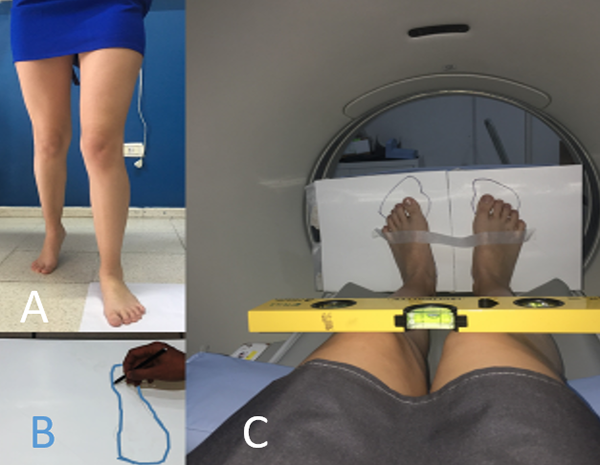
Figura 5: Procedimiento de medición. A) Se toma registro de huella de APM sobre papel en el suelo, previo humedecer el piso con alcohol. B) Se marcan los bordes de la huella antes de que se seque. C) Paciente posicionado en tomógrafo con los pies ubicados sobre su huella de APM, fijos con cinta para evitar movimientos involuntarios durante el estudio. Se toman adquisiciones con rodillas en 0 y 30° de flexión sin modificar posición de los pies.
Se utiliza un tomógrafo General Electric Multislice Brightspeed Elite (16 cortes), software versión 17BW11.2_SP1-1-1.HP_S_P16_G_HLT, (China, 2011). Se realizan cortes de 1.3 mm, 120 kV, 49 mA, matriz 512 x 512 y FOV de 43 x 43. El paciente es posicionado en decúbito dorsal sobre la camilla del tomógrafo, con los pies hacia el orificio del gantry y fijos sobre una tabla donde previamente se colocó el papel con su huella de APM. Debe estar cómodamente en el centro de la camilla evitando asimetrías.
Se obtienen imágenes con la rodilla en 0° y en 30° de flexión con cuádriceps relajado, y con cuidado de mantener los pies sobre su huella de su APM para obtener información de rotación de rodilla simulando la posición funcional.
Se realizan imágenes bilaterales de cadera, rodilla y tobillo. Corroboramos los 30° de flexión de rodilla con goniómetro con su vértice sobre el epicóndilo lateral, la rama proximal siguiendo una línea imaginaria dirigida al trocánter mayor y la distal hacia el maléolo peroneo. Una vez obtenidas las adquisiciones, en una estación de trabajo, se procede a la superposición de imágenes para la medición de los diferentes parámetros.
Áreas que estudiar
En 0° (ambos miembros inferiores extendidos):
- Cadera: desde el borde superior de la ceja acetabular hasta el trocánter menor.
- Rodilla: desde el borde superior de la rótula hasta dos cortes distales al tubérculo anterior de la tibia (TAT).
- Tobillo: a nivel de la sindesmosis tibioperonea.
En 30° de flexión femorotibial:
- Rodilla: desde el borde superior de la rótula hasta dos cortes distal al tubérculo anterior de la tibia.
Análisis y medidas
Ángulo de inclinación patelar (tilt patelar)
Esta medición se realiza en 0 y 30° de flexión de rodilla. Para el cálculo de este ángulo, se superponen las imágenes de dos cortes axiales: el corte donde se visualiza el mayor diámetro transversal de la rótula con otro corte, en el que se visualiza la escotadura intercondílea de morfología redondeada, tipo arco romano (corte de línea bicondílea). La inclinación patelar se obtendrá al medir el ángulo formado por la intersección de dos líneas: una que pasará por el centro de la rótula en su diámetro mayor, y otra que une los bordes posteriores de los cóndilos femorales (línea bicondílea). Valor normal: 10° en extensión según Galland, quien considera patológico más de 20°. La inclinación patelar varía según el ángulo de flexión de rodilla, mayor en extensión y con disminución a medida que se flexiona9, 10 (fig. 6).
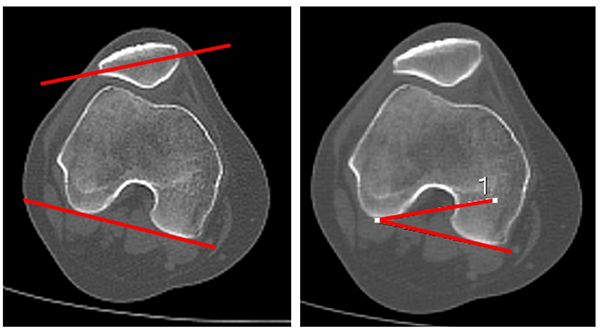
Figura 6: Ángulo de inclinación o tilt patelar. Se mide con la superposición de dos cortes tomográficos: un corte que pase por el eje transversal mayor de rótula y el otro corte en fémur donde se ve figura de arco romano por la línea bicondílea. Se mide el ángulo con las líneas formadas por el eje mayor transversal de rótula y una línea paralela a bordes posteriores de cóndilos femorales. Valor normal: 10°.
Inclinación troclear
Esta medición se realiza en extensión de rodilla. Se utiliza el corte femoral de línea bicondílea. La intersección de esta línea con la línea de inclinación troclear, que va desde el fondo del surco al punto más alto de la tróclea lateral, forma el ángulo de inclinación troclear. Valor normal: 22°, SD 5.5°,9 (fig. 7).
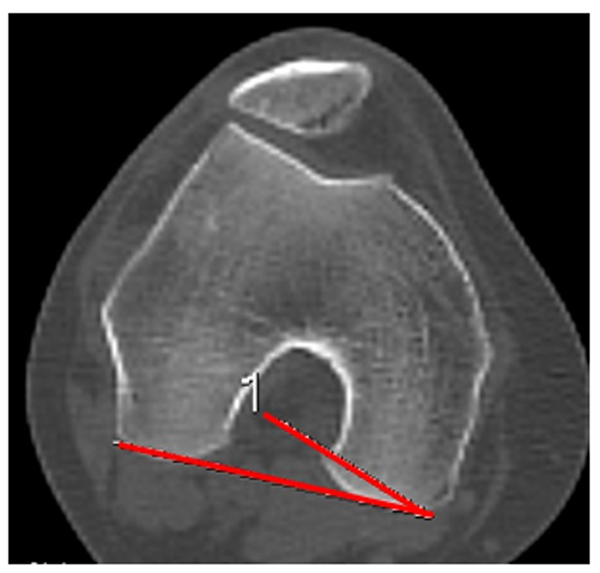
Figura 7: Ángulo de inclinación lateral de tróclea. Formado por la interposición de dos líneas, una paralela a borde posterior de ambos cóndilos femorales (bicondílea) y otra que va desde el punto más profundo del surco troclear hasta el borde superoexterno de la vertiente lateral de la tróclea.
Ángulo del surco
Esta medición se realiza en extensión completa de rodillas. Se utiliza el corte que represente la mayor profundidad del surco troclear, tomando como referencia las vertientes trocleares que lo forman. Se mide el ángulo formado por la intersección de las líneas que representan las vertientes trocleares. Valor Normal 138°, SD 6.9°.9 Se considera displásico un ángulo mayor a 145° (tipo A de la clasificación de Dejour).9, 11 (fig. 8).
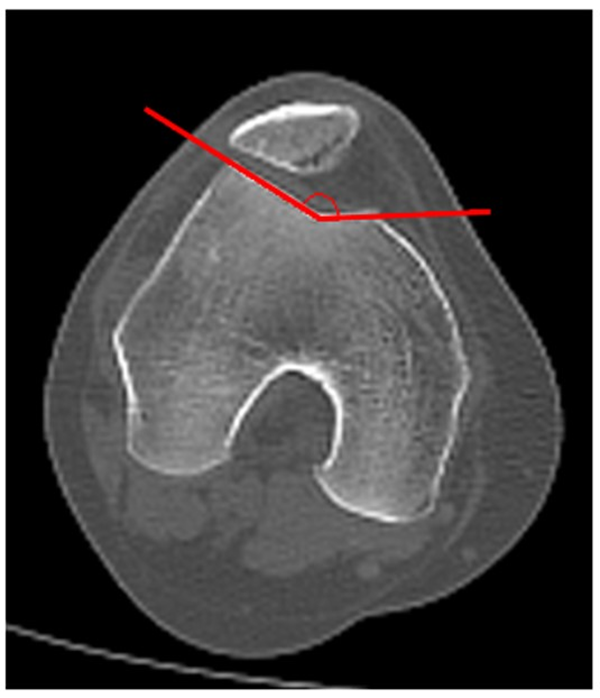
Figura 8: Ángulo de surco. Se forma por la intercepción en el punto más profundo del surco de las dos líneas paralelas a cada vertiente troclear. Normal: 138°.
Distancia surco-tuberositaria (surco-TAT)
Esta medición se realiza en 0 y 30°. Se superponen dos imágenes tomando de referencia dos cortes tomográficos. Uno de ellos es el corte de la línea bicondílea con otro corte que visualiza el tubérculo anterior de la tibia (TAT) en el sitio de inserción del tendón rotuliano. Se trazarán dos líneas perpendiculares a la línea bicondílea, una a través de la mayor profundidad del surco troclear y otra en el centro de la inserción del tendón rotuliano sobre TAT. Se determinará la distancia surco-TAT, en milímetros, entre estas dos líneas. Valor normal: 12 mm, se considera patológico más de 20 mm.9, 11 Camathias encontró en su estudio un valor promedio de 7.8 mm en 0° y 3.9 mm en 30°.12 (fig. 9). Generalmente, este valor es mayor en 0° debido a la torsión externa de la tibia en últimos grados de extensión por mecanismo de tornillo fisiológico. En nuestra serie de trescientas sesenta rodillas evaluadas en pacientes con dolor patelofemoral (descartados los casos de inestabilidad), el valor promedio de distancia surco-TAT fue: en 0° de 14.34 ± 4.21 y en 30° de flexión de 10.39 ± 4.00. Prakash encontró 9.02 ± 5.5 en grupo control versus 19.05 ± 4,8 en grupo de inestabilidad.13
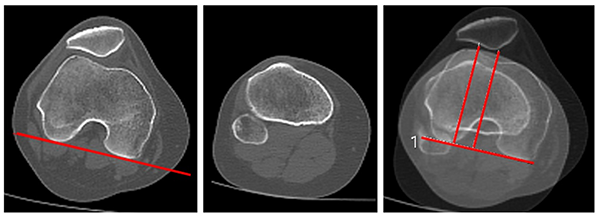
Figura 9: Distancia surco-tuberositaria. Se mide con la superposición de cortes, uno a la altura del punto más profundo de la tróclea, y otro donde se visualice la inserción del tendón patelar en la TAT. La distancia surco-TAT es la que existe entre dos líneas perpendiculares a la bicondílea: una que pasa por el punto más profundo del surco troclear, y otro que pasa por el centro de inserción del tendón patelar en TAT. Se mide en milímetros. Normal: 8 a 12 mm.
Lateralización del TAT
Esta medición se realiza en extensión completa de rodillas. Es una proporción determinada a partir de dos imágenes de la epífisis proximal de la tibia.
Una de ellas es donde se visualiza el platillo tibial en su mayor diámetro transversal con otra imagen donde se visualiza la inserción del tendón rotuliano en el tubérculo tibial anterior. Ya superpuestas estas imágenes, trazaremos una línea basal que pasará por el borde posterior de la meseta tibial. A partir de ahí, mediante líneas perpendiculares, determinaremos dos distancias que representarán el diámetro transversal mayor de la epífisis proximal de la tibia entre los bordes medial (punto A) y lateral (punto B): distancia A-B.
La otra distancia será la comprendida entre el centro de inserción el tendón rotuliano en el tubérculo tibial anterior (punto C) y el borde medial del platillo tibial (punto A): distancia A-C. La lateralización del TAT se calcula como un porcentaje del ancho de la tibia: A-C / A-B x 100. Ando encontró 64% ± 6% en grupo control y 79% ± 9% en grupo con inestabilidad.13 Prakash encontró 60.7% ± 3.1 en grupo control versus 64.1% ± 2.8 en grupo con inestabilidad14 (fig. 10).
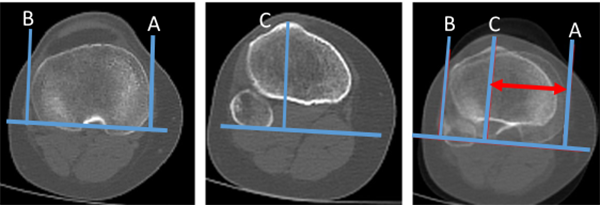
Figura 10: Lateralización de tuberosidad tibial. Se calcula mediante la superposición de dos cortes, uno donde se visualiza la parte más ancha de tibia proximal, y otro corte donde se visualiza la inserción del tendón patelar en TAT. Se marcan tres líneas perpendiculares a la cortical posterior de tibia superior. A) Pasa por cortical medial. B) Pasa por cortical lateral de tibia. C) Pasa por el centro de inserción del tendón patelar. La lateralización se calcula: A-C/A-BX x 100. Se estima el porcentaje de la lateralización.
Medialización del surco
Esta medición también se realiza en extensión completa de rodillas, en el corte axial de la epífisis distal del fémur que represente la mayor profundidad del surco troclear.
Se traza la línea bicondílea. A partir de esta y mediante perpendiculares se determinarán dos distancias en sentido transversal. La primera es la distancia entre el epicóndilo medial (punto A) y el lateral (punto B), la segunda distancia se mide desde la mayor profundidad del surco troclear (punto C), hasta el borde del epicóndilo medial. La medialización del surco es el porcentaje que la distancia A-C ocupa del segmento A-B. Ando, en su estudio, halló 49% ± 5% en grupo control, y 46% ± 6% en grupo con inestabilidad13 (fig. 11).
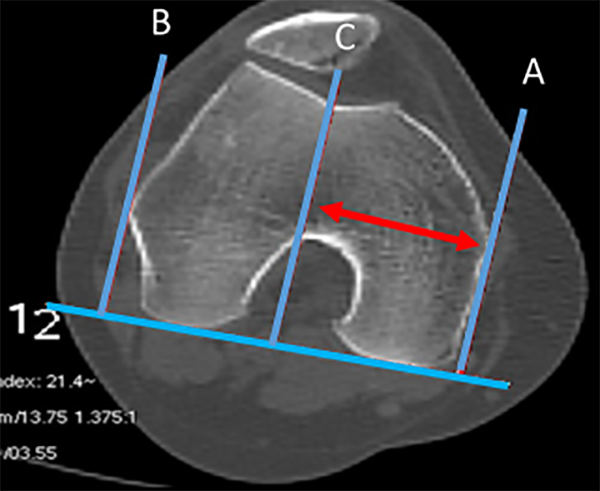
Figura 11: Medialización de surco. Corte tomográfico a nivel del fémur distal donde se visualiza signo de arco romano. Se trazan tres líneas perpendiculares a la línea bicondílea. A) Pasa por el borde medial de ancho de cóndilos femorales. B) Perpendicular que pasa por el borde lateral de cóndilos femorales. C) Perpendicular que pasa por el punto más profundo del surco de tróclea femoral. Porcentaje de medialización del surco se calcula: A-C/A-B x 100.
Rotación de la rodilla (femorotibial)
Esta medición se realiza en extensión de rodilla. La rotación de la rodilla se determina al superponer dos imágenes: el corte de línea bicondílea, donde se visualiza el platillo tibial en su mayor diámetro transversal. Se traza la línea bicondílea y otra que delimita el borde posterior de la tibia proximal. El ángulo formado por la intersección de las líneas corresponde con la rotación de la rodilla femorotibial. Valor normal de 3.2°.9, 15 Es importante diferenciar esta “rotación” del fémur en relación con la tibia, de la “torsión de la rodilla en su conjunto” en relación con el miembro y la dirección de avance del cuerpo a la cual denominamos “torsión de rodilla” (fig. 12).
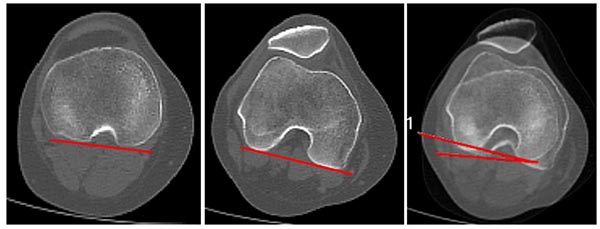
Figura 12: Rotación femorotibial. Se mide luego de la superposición de dos cortes de cóndilos femorales donde se visualiza el arco romano, y corte de tibia proximal donde se ve máximo el ancho. Ángulo con la intersección de línea bicondílea y línea paralela al borde cortical posterior tibial. Normal: de 3 a 5°.
Anteversión femoral (AF)
Esta medición se realiza en extensión completa. En este caso seleccionamos y superponemos dos imágenes axiales según el método descripto por Hernández:16 una donde se observa cabeza, cuello femoral y trocánter mayor, con otra donde se visualiza el corte de la línea bicondílea. El ángulo se forma por la intersección de una línea que pasa por el centro de la cabeza y centro de cuello femoral y la línea bicondílea, de esta manera se obtiene la anteversión femoral. Se expresa en valores positivos cuando es anteversión y negativos cuando es retroversión. Valor normal: 11°,9 (fig. 13).
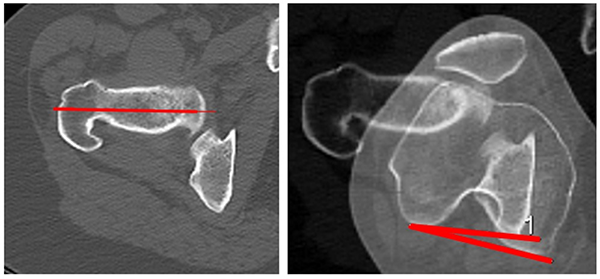
Figura 13: Anteversión femoral. Se mide con la superposición de dos cortes axiales: uno donde se visualiza cabeza y cuello femoral, y otro, el cóndilo femoral. El ángulo de traza por la intersección de la línea que pasa por el centro de la cabeza femoral y el centro del cuello femoral, con la línea bicondílea. Normal: 11° (8°-15°).
Torsión tibial externa (TTE)
Esta medición también se realiza en extensión completa. Se seleccionan y superponen dos imágenes: una axial del platillo tibial, lo más proximal posible donde se visualice cortical posterior, y la otra a nivel de la sindesmosis tibioperonea distal. Se traza una línea paralela a la cortical posterior de la tibia, y otra pasando por el centro de ambos maléolos. El ángulo de torsión tibial externa resulta de la intersección de ambas. Yoshioka describe como valor normal 23° en hombres y 27° en mujeres,17 según Dejour: 33°,11 (fig. 14).
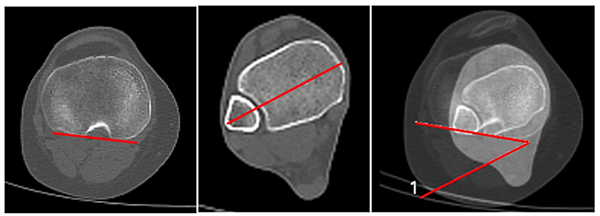
Figura 14: Torsión tibial externa. Se mide superponiendo dos cortes tomográficos, uno lo más proximal en tibia, y el otro a través del tobillo donde se visualicen ambos maléolos. El ángulo se forma por la intersección de la tangente posterior a cortical de tibia proximal y la línea que pasa por el centro de ambos maléolos en tobillo.
Torsión tibial externa - línea epicondílea
Esta medición se realiza en extensión completa. Es el ángulo formado por la intersección entre la línea epicondílea femoral y la línea bimaleolar. Este ángulo es equivalente a la suma de la torsión tibial externa más rotación femorotibial (fig. 15).
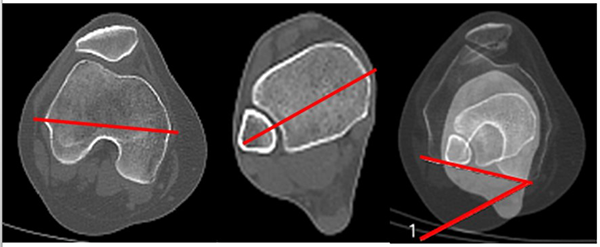
Figura 15: Torsión tibial externa línea epicondílea. Se superponen cortes de cóndilos femorales donde se ve arco romano y tobillo . El ángulo se forma por la intersección de la línea bicondílea y la línea bimaleolar. El valor suele ser la sumatoria de la torsión tibial externa más la rotación femorotibial.
Torsión interna de rodilla (TIR con simulación de marcha)
Se realiza en 0 y en 30° de flexión. Se utiliza el corte de la línea bicondílea (ambos cóndilos posteriores) de fémur. Se traza la línea bicondílea, el ángulo se forma en la intersección de esta línea con una línea de referencia horizontal paralela al piso, en 0 y 30° de flexión. Se consideran positivos los valores de torsión interna (estrabismo convergente), y negativos los valores de torsión externa (estrabismo divergente). La rodilla aumenta la torsión interna en 0° (fig. 16).
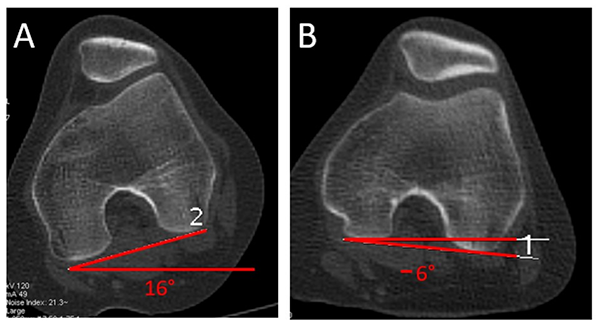
Figura 16: Torsión interna de rodilla (TIR). Se forma por la intersección de línea bicondílea (posterior de ambos cóndilos femorales) y una línea horizontal paralela al piso. Es valor positivo si es interna (estrabismo convergente) y negativo si es externa (estrabismo divergente). El paciente, como en todas las otras determinaciones, se ubica con sus pies sobre su huella plantar, lo que da información de torsión simulando marcha (funcional).
DISCUSIÓN
Se presenta nuevo protocolo tomográfico patelofemoral, el que consideramos integral y funcional. Es integral ya que incluye los factores intrínsecos de la rodilla, habitualmente analizados por otros protocolos, y al medir cadera, rodilla y tobillo permite calcular factores extrínsecos, como torsión tibial y femoral. Lo consideramos funcional dado que ubica al paciente sobre su propia huella de APM, lo que permite estudiar la torsión axial de la rodilla sobre su eje, simulando, justamente, una situación más funcional, como al caminar y/o subir escaleras en relación con la dirección del avance del cuerpo, y de esta forma detectar la torsión real. De no ser ubicado en esa posición podríamos no diagnosticar trastornos torsionales, tal como se describió en la figura 4.
Es el primer protocolo que mide la torsión axial de rodilla en relación con la línea de avance del cuerpo. También profundiza el estudio de la distancia surco-TAT,3 analizando los tres componentes que más influyen sobre ella (lateralización de TAT, medialización de surco y rotación femorotibial). Tensho18 estudió estos tres componentes y cuál influye más en la distancia surco-TAT; demostró que dicha distancia era influenciada más frecuentemente por la rotación femorotibial, pero no discriminó si la causa estaba en fémur, tibia, o ambos. Nuestro protocolo permite analizar igual que Tensho los mismos factores, pero además diagnosticar si la causa de esa rotación es femoral y/o tibial.
No encontramos cuál sería el valor normal (fisiológico) de TIR. Según la fisiopatología descripta por Teitge, sería la torsión interna de rodilla, en definitiva, la que genera las fuerzas desestabilizadoras provocando síntomas.1, 2 La alteración de la torsión femoral o tibial no son factores patológicos por sí mismos, solo cuando se combinan con un APM normal que obliga a la rodilla a compensar con una torsión axial sobre su eje. Lerat describió el índice acumulativo torsional femorotibial y lo combinó con el ángulo de progresión de marcha, relacionándolo con inestabilidad patelofemoral;19 más tarde, Duparc estudió el índice acumulativo torsional de Lerat y lo asoció a afectación de sobrecarga en compartimento medial en genu varo artrósico.20 Dickschas describió también el índice torsional de miembro contemplando los valores de fémur y tibia, y los comparó con valores de torsión normales de cada hueso,21 pero ninguno de estos tres autores mide el TIR que es, en teoría, el factor desestabilizante de fuerzas.
Una situación ejemplificadora de la importancia de contemplar la resultante de AVF, TTE y APM sería un paciente con una torsión tibial externa (TTE) de 45º combinado con una anteversión femoral (AF) de 15° (rotación femoral interna) y con un APM de 15º, generaría un TIR de 15º, con la alteración de fuerzas que eso genera (TTE 45°-AVF 15°-APM 15° = 15° de TIR). Sin embargo, los mismos valores de torsión femoral y tibial combinados con un APM de 23°, daría un TIR de 7° (TTE 45°- AVF 15°-APM 23° = TIR 7°).
También hemos desarrollado un Índice de TIR, que es la diferencia de TIR en 0° menos TIR en 30°.
Es primordial medir con precisión el factor torsional de la rodilla al estudiar a nuestros pacientes ya que pocos grados de deformidad torsional son suficientes para generar dolor y/o inestabilidad patelofemoral.13, 14 Takai encontró aumento de 5° torsión tibial externa en pacientes con dolor anterior de rodilla en relación con grupo asintomático.2 Eckhoff también demostró 5° de aumento de versión de rodilla en pacientes con dolor anterior, en comparación con el grupo control.3 Dejour estudió los factores de inestabilidad patelofemoral, dividió en factores mayores: displasia de tróclea, tilt patelar, rótula alta y aumento de distancia surco-TAT mayor a 20 mm; y factores menores, genu valgo, aumento de anteversión femoral, aumento de torsión tibial externa y otros. Sin embargo, es llamativo que haya considerado factor menor a la anteversión femoral siendo que en su propio trabajo encontró que había solo 4.8° de diferencia de anteversión femoral (15.6° versus 10.8°) en pacientes con inestabilidad versus control, respectivamente.22 Otro factor que genera controversia es que determinó como patológico una distancia surco-TAT mayor a 20 mm y propuso su transferencia como tratamiento para disminuir dicho factor. No obstante, creemos que el uso de valores absolutos para indicar una cirugía es relativo ya que depende del tamaño de la rodilla, de la altura del paciente, etc.23
Tensho y Prakash analizaron los factores que influyen en pacientes con inestabilidad y no fue la lateralización pura de TAT el más importante, por lo que también consideramos que no sería indicación absoluta transferir la tuberosidad tibial ante un paciente con aumento de distancia surco-TAT, sino que debemos analizar cuál de los factores es la causa de ese aumento en ese paciente.14, 18
El término torsión interna de rodilla (TIR) debe ser diferenciado del mecanismo fisiológico de torsión externa de la tibia en relación con el fémur, movimiento de tornillo (screw home movement) de bloqueo femorotibial en los últimos grados de extensión. Esta se produce por la diferencia del radio de curvatura de los cóndilos femorales, y es de rotación de la tibia en relación con el fémur, no de rotación de “toda” la rodilla en relación con la dirección de avance del cuerpo.24
La torsión interna de rodilla (inward pointing knee) fue descripta por Cooke como una causa no reconocida de falla en el tratamiento en una serie de pacientes con aumento de extrarrotación tibial, donde esta no fue corregida inicialmente y los pacientes debieron ser reintervenidos con osteotomía desrotadora tibial.25 No siempre la torsión interna de rodilla está asociada a varo, como la describió Cooke. En nuestra experiencia, de una serie de sesenta y tres pacientes tratados con osteotomía desrotadora supratuberositaria que generaban torsión interna de rodilla por aumento de torsión tibial, solo doce (19%) estaban asociados a varo tibial.26
Cameron y Sasha publicaron también el aumento de torsión tibial externa como un factor subestimado de inestabilidad patelofemoral.27 Stevens publicó una serie de veintitrés pacientes que tuvieron que ser reintervenidos por no haber sido corregido el factor torsional y sugiere corregir con osteotomía desrotadora este factor como primera cirugía cuando se lo encuentre presente.28
Este protocolo ha sido aplicado por nuestro equipo desde abril de 2017 hasta la actualidad. Hasta abril de 2020: cuatrocientas veinte rodillas de doscientos diez pacientes con dolor y/o inestabilidad patelofemoral. De esta serie fueron operados treinta y cinco por fracaso de tratamiento conservador. Los valores de TIR en grupo operado con osteotomía de anteromedialización (Fulkerson) fueron TIR a 0° = 13°, TIR a 30° = 7°, es decir, índice de TIR de 6°. Los pacientes operados por dolor con osteotomías desrotadoras de tibia supratuberositaria presentaron un TIR a 0° = 17°, TIR a 30° = 5°, es decir, índice de TIR de 12°; y los pacientes operados por dolor más inestabilidad (insuficiencia de estructuras mediales por luxación recidivante) que requirieron osteotomía desrotadora de tibia más plástica de ligamento patelofemoral medial presentaron TIR a 0° de 20° y TIR a 30° de 6°, con índice de TIR 14°. Estos resultados nos sugieren que un índice mayor de 10° sería indicación de osteotomía desrotadora.
Lamentablemente no encontramos ningún estudio en la bibliografía que mida el TIR, tampoco sobre este índice descripto por los autores, ni valor de referencia normal para comparar con otros estudios. Es necesario realizar estudios prospectivos, con mayor número de casos y grupo control para darle mayor rigor científico al valor patológico de 10° como límite fisiológico al índice de TIR, lo que será futuro de nuevas publicaciones.
Es una debilidad de este trabajo que no analizamos grupo control en gente asintomática, dado que no consideramos ético irradiar a pacientes que no lo requieran. También encontramos que la deformidad suele ser bilateral, por lo que no se puede utilizar la rodilla contralateral como control, ya que no sabemos si en un futuro no presentarán clínica (contamos en nuestra serie de osteotomías desrotadoras de tibia con nueve casos bilaterales). Estamos desarrollando este mismo protocolo con resonancia nuclear magnética, lo que sí nos permitiría comparar valores de TIR en pacientes asintomáticos.
Como fortaleza, creemos que es una técnica sencilla, reproducible, de costo similar a cualquier protocolo que analice caderas, rodillas y tobillos. También que es el primero que mide la torsión de la rodilla en relación con el avance del cuerpo, factor fundamental a ser evaluado y corregido en primera instancia ante el fracaso del tratamiento conservador.
Es un desafío para el cirujano decidir la conducta a seguir para cada paciente por la presencia de múltiples factores coexistentes, pero creemos que hay que priorizar siempre la causa ósea, con técnicas que respeten la biomecánica, sabiendo que las partes blandas se adaptan a la anatomía ósea. En nuestro tratamiento consideramos esencial primero alinear la rodilla en relación con la dirección de avance del cuerpo, y luego evaluar los factores intrínsecos una vez que se haya corregido y/o descartado el factor torsional.
CONCLUSIÓN
Se presenta nuevo protocolo de valoración tomográfica funcional e integral patelofemoral que incluye la medición de la torsión interna de rodilla en relación con el avance del cuerpo generado por la interacción entre la anteversión femoral, torsión tibial externa y el ángulo de progresión de la marcha. Se describe un nuevo índice, útil para indicación de conducta terapéutica. Tiene implicancia clínica por ser el primer protocolo que evalúa torsión interna de rodilla en relación con la marcha.
BIBLIOGRAFÍA
- Lee TQ; Yang BY; Sandusky MD; et al. The effects of tibial rotation on the patellofemoral joint: assessment of the changes in in situ strain in the peripatellar retinaculum and the patellofemoral contact pressures and areas. J Rehabil Res Dev, 2001; 38(5): 463–9.
- Takai S; Sakakida K; Yamashita F; et al. Rotational alignment of the lower limb in osteoarthritis of the knee. Int Orthop, 1985, 9(3): 209–15.
- Eckhoff DG; Brown AW; Kilcoyne RF et al. Knee version associated with anterior knee pain. Clin Orthop, 1997; 339: 152–5.
- Kaiser P; Schmoelz W; Schoettle P; Zwierzina M; Heinrichs C; Attal R. Increased internal femoral torsion can be regarded as a risk factor for patellar instability: a biomechanical study. Clin Biomech (Bristol, Avon), 2017; 47: 103–9.
- Post WR;Teitge R; Amis A. Patellofemoral malalignment: looking beyond the viewbox. Clin Sports Med, 2002; Jul; 21(3): 521-46, x.
- Teitge RA. “Patellofemoral disorders: correction of rotational malalignment of the lower extremity”. En: Noyes, F. Noyes’ Knee Disorders: Surgery, Rehabilitation and Clinical Outcomes. Philadelphia, Elsevier, 2009, pp. 1026-49.
- Seber S; Hazer B; Köse N; Göktürk E; Günal I; Turgut A. Rotational profile of the lower extremity and foot progression angle: computerized tomographic examination of 50 male adults. Arch Orthop Trauma Surg, 2000; 120(5-6): 255–8.
- Saggin PR; Dejour D; Meyer X; Tavernier T. “Computed tomography and arthro-CT scan in patellofemoral disorders”. En: Zaffagnini S; Dejour D; Arendt EA; (eds). Patellofemoral pain, instability, and arthritis: clinical presentation, imaging, and treatment. Berlín, Heidelberg Springer, 2010, pp. 73–8.
- Galland O; Walch G; Dejour H; Carret, JP. An anatomical and radiological study of the femoropatellar articulation. Surg Radiol Anat, 1990; 12: 119-25.
- Nha KW; Papannagari R; Gill TJ; Van de Velde SK; Freiberg AA; Rubash HE; Li G. In vivo patellar tracking: clinical motions and patellofemoral indices. J Orthop Res, 2008; Aug; 26(8): 1067–74. DOI:10.1002/jor.20554.
- Dejour H; Walch G; Nove-Josserand L; Guier C. Factors of patellar instability: an anatomic radiographic study. Knee Surg Sports Traumatol Arthrosc, 1994; 2(1): 19-26.
- Camathias C; Pagenstert G; Stutz U; Barg A; Müller-Gerbl M; Nowakowski AM. The effect of knee flexion and rotation on the tibial tuberosity-trochlear groove distance. Knee Surg Sports Traumatol Arthrosc, 2016; Sep; 24(9): 2811-7. DOI:10.1007/s00167-015-3508-9.
- Ando T. Factors affecting the rectus femoris-patellar tendon Q-angle, measured using a computed tomographic scan. J Orthop Sci, 1999; 4(2): 73-7.
- Prakash J; et al. Factors affecting tibial tuberosity-trochlear groove distance in recurrent patellar dislocation. Clin Orthop Surg, 2018; 10(4): 420-6.
- Lerat JL; Moyen; B; Bochu M; et al. “Femoropatellar pathology and rotational and torsional abnormalities of the inferior limbs: the use of CT scan”. En: Muller W; Hackenbruch W; (eds). Surgery and Arthroscopy of the Knee, Second Congress of the European Society. Berlín, Alemania, Springer-Verlag, 1988.
- Hernandez RJ; Tachdjian MO; Poznanski AK; Dias LS. CT determination of femoral torsion. AJR Am J Roentgenol, 1981; 137(1): 97–101.
- Yoshioka Y; Siu DW; Scudamore RA; et al. Tibial anatomy and functional axes. J Orthop Res, 1989; 7: 132–7.
- Tensho K; Akaoka Y; Shimodaira H; Takanashi S; Ikegami S; Kato H; Saito N. What components comprise the measurement of the tibial tuberosity-trochlear groove distance in a patellar dislocation population? J Bone Joint Surg Am, 2015; Sep 2; 97(17): 1441-8. DOI:10.2106/JBJS.N.01313.
- Lerat JL. Morphotypes des membres inférieurs de l’adulte. Symposium SOFCOT: les anomalies de rotation des membres inférieurs. Rev Chir Orthop, 1982; 68: 1-71.
- Duparc F; Thomine JM; Simonet J; Biga N. Femoral and tibial bone torsions associated with medial femoro-tibial osteoarthritis. Index of cumulative torsions. Orthop Traumatol Surg Res, 2014; Feb; 100(1): 69-74.
- Dickschas J; Harrer J; Pfefferkorn R; Strecker W. Operative treatment of patellofemoral maltracking with torsional osteotomy. Arch Orthop Trauma Surg, 2012; 132(3): 289–98.
- Dejour H; Walch G; Nove-Josserand L; Guier C. Factors of patellar instability: an anatomic radiographic study. Knee Surg Sports Traumatol Arthrosc, 1994; 2: 19–26.
- Hingelbaum S; Best R; Huth J; Wagner D; Bauer G; Mauch F. The TT-TG Index: a new knee size adjusted measure method to determine the TT-TG distance. Knee Surg Sports Traumatol Arthrosc, 2014; Oct; 22(10): 2388-95. DOI:10.1007/s00167-014-3204-1.
- Zhang LK; Wang XM; Niu YZ; Liu HX; Wang F. Relationship between patellar tracking and the "screw-home" mechanism of tibiofemoral joint. Orthop Surg, 2016; Nov; 8(4): 490-5. DOI:10.1111/os.12295.
- Cooke TD; Price N; Fisher B; Hedden D. The inwardly pointing knee. An unrecognized problem of external rotational malalignment. Clin Orthop Relat Res,1990; Nov; (260): 56-6.
- Manilov R; Chahla J; Maldonado S; Manilov MO; Zampogna B; Altintas B. High tibial derotational osteotomy for distal extensor mechanism alignment in patients with inwardly pointing knee due to increased external tibial torsion: technique and functional results. Knee, 2020; 27(6): 1931–41.
- Cameron JC; Saha S. External tibial torsion: an underrecognized cause of recurrent patellar dislocation. Clin Orthop Relat Res, 1996; 328: 177–84.
- Stevens PM; Gililland JM; Anderson LA; Mickelson JB; Nielson J; Klatt JW. Success of torsional correction surgery after failed surgeries for patellofemoral pain and instability. Strategies Trauma Limb Reconstr, 2014; 9(1): 5–12.