ARTROSCOPIA | VOL. 23, Nº 2 : 47-54 | 2016
ARTÍCULO ORIGINAL
Comparación de Protocolos de Rehabilitación en Cirugía del LCA con Tendón Patelar en Jugadores Profesionales de Fútbol
Jorge Batista, Rodrigo Maestu, Luciano Patthauer, Manuel Ocampo, Gerardo Godoy, Pablo Ortega Gallo, Pablo Rainaudi, Lic. Sergio Brozzi, Lic. Ignacio Pascualini
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Objetivo: El presente estudio investigó la influencia entre 2 protocolos de rehabilitación (agresivo y no agresivo) en los resultados después de la reconstrucción del LCA utilizando autoinjertos de tendón patelar en futbolistas profesionales.
Métodos: Se efectuó un estudio prospectivo ramdomizado incluyendo 84 pacientes divididos en dos grupos iguales tratados con 2 protocolos de rehabilitación diferentes: Agresivo y No Agresivo, en el postoperatorio.
A los 3 años de seguimiento, se realizó una evaluación compuesta por el score IKDC, la medición KT 1000 y las imágenes de RM.
Se utilizó la prueba t para muestras independientes y pareadas y la prueba de Chi-cuadrado de Pearson para el análisis estadístico (p \ 0,05).
Resultados: Sólo 69,04% (N = 58) de los pacientes fueron examinados a los 3 años después de la operación.
Los resultados del score IKDC del grupo de rehabilitación NO agresiva (A 55%, B 35%, C 10%; del grupo de rehabilitación Agresiva A 52%, B 35%, C 13%) y la medición instrumental de la laxitud anteroposterior con artrómetro KT1000 (no agresivo 0.5 ± 2,1 mm, agresivo 0,9 ± 3,2 mm) no mostraron diferencias significativas.
Se encontraron diferencias en las imágenes de RM entre ambos grupos obtenidas durante el postoperatorio inmediato y a 3 años de seguimiento.
Con el protocolo Agresivo de rehabilitación se observó un aumento en la densidad y pérdida de nitidez del neoligamento, además de una diferencia significativa en el ensanchamiento de los túneles óseos y mayor sinovitis en relación al grupo que recibió un protocolo No Agresivo de rehabilitación.
Conclusión: La rehabilitación postoperatoria con un protocolo agresivo de rehabilitación después de la reconstrucción del LCA presenta buenos resultados funcionales con imágenes alteradas de RM a 3 años después de la reconstrucción del LCA con tendón patelar en jugadores profesionales de fútbol.
Nivel de Evidencia: II
Palabras clave: LCA Rehabilitación; Jugadores de Fútbol; IKDC; Estabilidad de Rodilla; RM
ABSTRACT
Purpose:The current study investigated the influence of two-rehabilitation protocol (aggressive and no aggressive) in the results after ACL reconstruction using patellar tendon autografts in professional soccer players.
Methods: A prospective randomized study was initiated including 84 patients divided into two equal groups treated with or without an aggressive rehabilitation protocol Post-operatively.
A 3 years follow-up examination comprised the IKDC score, KT1000 measurement and MR images.
The t test for independent and paired samples and the Pearson’s Chi-square test was used for statistical analysis (p\0.05).
Results: Only 69,04% (N=58) of the patients were examined 3 years post-operatively. IKDC, non-aggressive rehabilitation protocol group results (A 55 %, B 35 %, C 10 %; aggressive rehabilitation protocol group A 52 %, B 35 %, C 13%) and instrumental measurement of anteroposterior laxity with KT1000 (non aggressive 0.5 ± 2.1 mm, aggressive 0.9± 3.2 mm) showed no significant differences.
There were MRI differences between the groups concerning heterogeneous images signal, continuity, and tunnel widening and synovitis findings in the aggressive rehabilitation protocol group.
Conclusion: Post-operative rehabilitation with an aggressive protocol after ACL reconstruction present good functional results with poor images of MR 3 years post reconstruction of ACL with patellar tendon in professional soccer players.
Level of evidence: II
Keywords: ACL Graft; Rehabilitation; Soccer Players; IKDC; Knee Stability; MRI
INTRODUCCIÓN
La reconstrucción del ligamento cruzado anterior (LCA) es una cirugía reproducible, segura y comúnmente realizada por todos los cirujanos artroscopistas que trabajan con pacientes relacionados a algún deporte.
Diversas técnicas para la reconstrucción del ligamento cruzado anterior utilizando distintos tipos de injertos y dispositivos de fijación se han descripto en los últimos treinta años. El uso del tercio central del tendón patelar como injerto autólogo está bien establecido en la literatura y es considerado por muchos artroscopistas como el “gold standard method” en la cirugía del LCA.
En jugadores profesionales de fútbol la elección del injerto para la reconstrucción del LCA es controvertida. No hay evidencia definitiva si el hueso-tendón patelar-hueso (HTH), es mejor que los tendones isquiotibiales en este grupo de atletas y no existe un consenso en relación de los diferentes tipos de rehabilitación.
Los estudios biomecánicos han demostrado que el injerto HTH fijado con un tornillo de interferencia muestra mayor resistencia inicial que cualquiera de los otros dispositivos de fijación probados.1-4
Durante la última década, se ha prestado una creciente atención a la anatomía del LCA, lo que resulta en una mejor comprensión de la estructura del LCA y su función.
Fu y col. han demostrado claramente la presencia de dos bandas funcionales, la anteromedial y la posterolateral cada una con mayor o menor participación en diferentes angulaciones de la rodilla y en el control de la traslación anterior y la rotación.
Como ha sido claramente demostrado por el Dr. Pau Golano, el ligamento cruzado anterior (LCA) es un ligamento intracapsular pero extrasinovial, en virtud de que la membrana sinovial forma una especie de repliegue mesentérico que deja fuera del contacto con el líquido sinovial a los ligamentos cruzado anterior (LCA) y cruzado posterior (LCP).
Este principio anatómico resulta fundamental para entender porque cuando un paciente presenta sinovitis durante la rehabilitación está alterando la calidad del injerto. Durante la reconstrucción del LCA, estamos transformando un ligamento que originariamente es extrasinovial en intrasinovial.
La exigencia del deporte profesional exige plantear una estrategia terapéutica que logre resultados de excelencia y en el menor tiempo posible.1,5-7
Existe un consenso generalizado que la inestabilidad crónica de rodilla producto de la lesión del LCA, conduce al deterioro progresivo de la articulación; sin embargo, no todos los pacientes que tienen una lesión del ligamento cruzado anterior tendrán síntomas o progresión a artrosis.
Mientras que algunos cirujanos consideran que no todas las lesiones del LCA justifican la reconstrucción quirúrgica,4,5,8,9 existen trabajos retrospectivos y prospectivos que han demostrado que ciertas características específicas indican que un paciente presentara un alto riesgo de presentar sintomatología de su rodilla después de una lesión del ligamento cruzado anterior, y por lo tanto es más probable que se beneficien de una reconstrucción.4,10-12
Esta es la situación que se presenta en pacientes jóvenes y altamente competitivos, que participan anualmente en cientos de horas de entrenamiento en deportes que combinan pivoteo y velocidad, y que sufren una ruptura completa del ligamento cruzado anterior, ya sea solo o en combinación con otras lesiones ligamentosas.8,13
El objetivo para el tratamiento de una rodilla con un LCA deficiente debe ser corregir la traslación anterior y la inestabilidad rotatoria (el pívot), que es mucho menos tolerada que la inestabilidad anteroposterior, puesto que ésta última puede ser compensada en algunas ocasiones con el trabajo de fortalecimiento analítico y propioceptivo; pero a la vez deben mantenerse otros parámetros clínicos como: el rango completo de movilidad y la fuerza muscular en una rodilla sin dolor, que se acerque al mejor resultado posible postquirúrgico.
En los últimos años ha crecido la discusión respecto al tiempo necesario para volver a deportes de pivot luego de la reconstrucción del LCA y se ha asociado al prematuro retorno con aumento en el índice de re-rupturas.11,14
En este estudio prospectivo ramdomizado se compararon, resultados clínicos y funcionales a largo plazo en jugadores profesionales de fútbol después de la reconstrucción del LCA mediante autoinjerto del tendón rotuliano (HTH), con un especial interés en comparar dos diferentes tipos de protocolos de rehabilitación: Agresivos y No Agresivos, utilizando el score de IKDC, el KT 1000 y comparando las imágenes la resonancia magnética (RM) inmediatamente después de la cirugía y en el último seguimiento después de la reconstrucción en el transcurso del tercer año del postoperatorio.
Nuestra hipótesis consistió en investigar si la reconstrucción del LCA anatómica con HTH utilizando dos protocolos diferentes de rehabilitación, Agresivos o No Agresivos, arrojaban resultados similares a nivel clínico, funcional, y en las imágenes de RM en la población activa y profesional de jugadores de fútbol.
El conocimiento acerca de la duración del proceso de remodelación de los injertos de LCA puede influir y mejorar los protocolos de rehabilitación. Hallazgos artroscópicos y resultados clínicos después de la reconstrucción del LCA con isquiotibiales muestran resultados satisfactorio tanto con un programa de rehabilitación agresivo o más conservador.9,10,15-17
Las ventajas de los protocolos de rehabilitación acelerada tras la reconstrucción del LCA son el más rápido retorno a la función normal de la rodilla,2,12,13,15,18,19 después de la reconstrucción del LCA primaria a los 6 meses.
Sin embargo, algunos autores encontraron que el pronto retorno a la actividad física vigorosa puede aumentar el riesgo de una mayor laxitud de la rodilla después de la reconstrucción del LCA, pero la influencia de los protocolos de rehabilitación sobre las imágenes del neoligamento en las RM de control no es bien conocido.17,18
MATERIAL Y MÉTODO
Todas las intervenciones se realizaron en la misma clínica por un único cirujano (JPB), usando la misma técnica en cada paciente (H-T-H Anatómico).
Los pacientes fueron asignados al azar por medio del método a sobre cerrado a cada uno de los dos grupos de protocolos de rehabilitación.
Los grupos fueron comparables en términos de edad, sexo, nivel de actividad deportiva y el tipo de deporte.
Treinta pacientes fueron rehabilitados mediante un protocolo de rehabilitación Agresivo y veintiocho con un protocolo No Agresivo.
Observadores independientes realizaron toda la evaluación.
Todos los procedimientos estadísticos fueron realizados con el software IBM SPSS 20 (IBM Corporation, Armonk, NY).
La prueba de la t para muestras independientes y pareados y la prueba de chi-cuadrado de Pearson se aplicaron. Las diferencias se consideraron con un valor p/0.05 estadísticamente significativo.
TÉCNICA QUIRÚRGICA
Se realizó una reconstrucción artroscópica del ligamento cruzado anterior utilizando injerto ipsilateral de tendón patelar (HTH) como injerto.
Se utilizó un abordaje quirúrgico ligeramente medializado con una incisión vertical de 5 cm para reducir el riesgo de lesión del nervio infrarrotuliano cuyos filetes sensitivos se localizan en la región anterolateral de la rodilla.
Se disecó el tercio central del tendón rotuliano con un diámetro del injerto de 10 mm de ancho con tacos óseos de 20 mm de largo en rótula y tibia. Se efectuaron agujeros a través de los taco óseos para pasar por los mismos suturas que permitan izar el injerto durante el procedimiento (Ethibond Nro. 2).
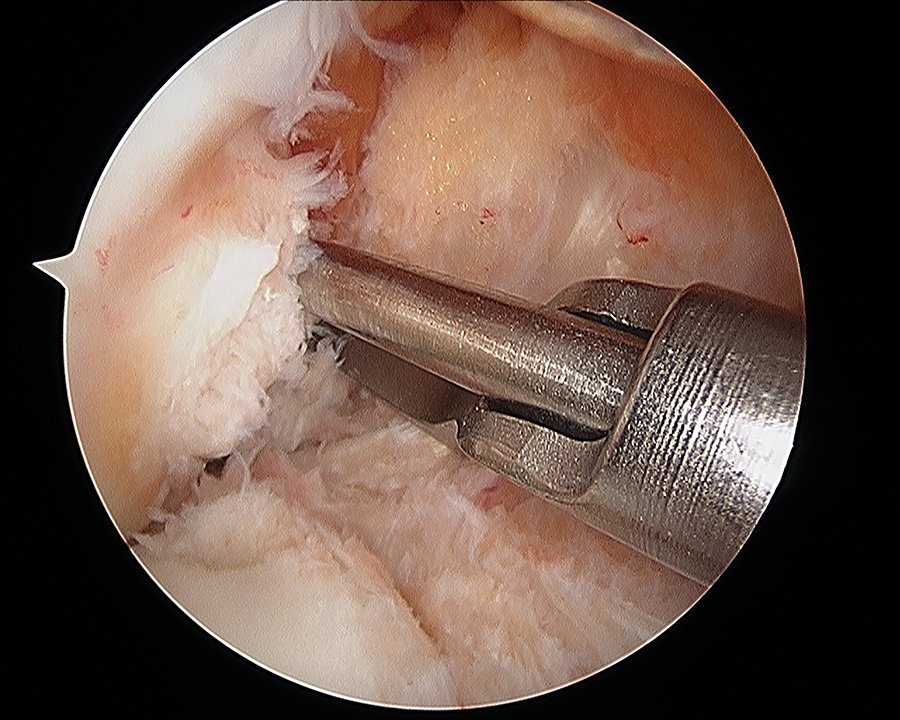
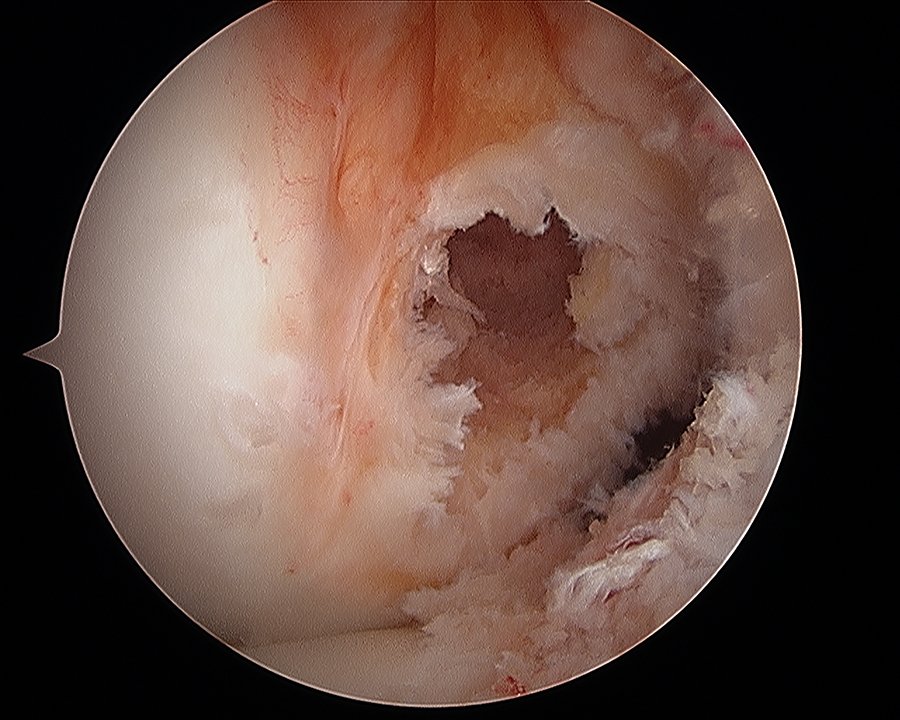
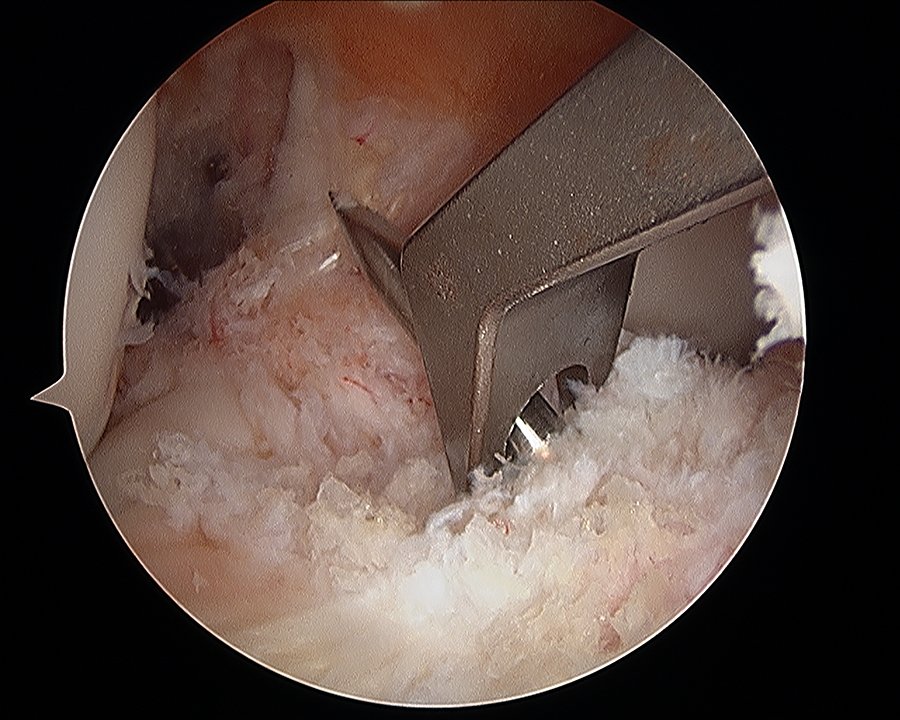
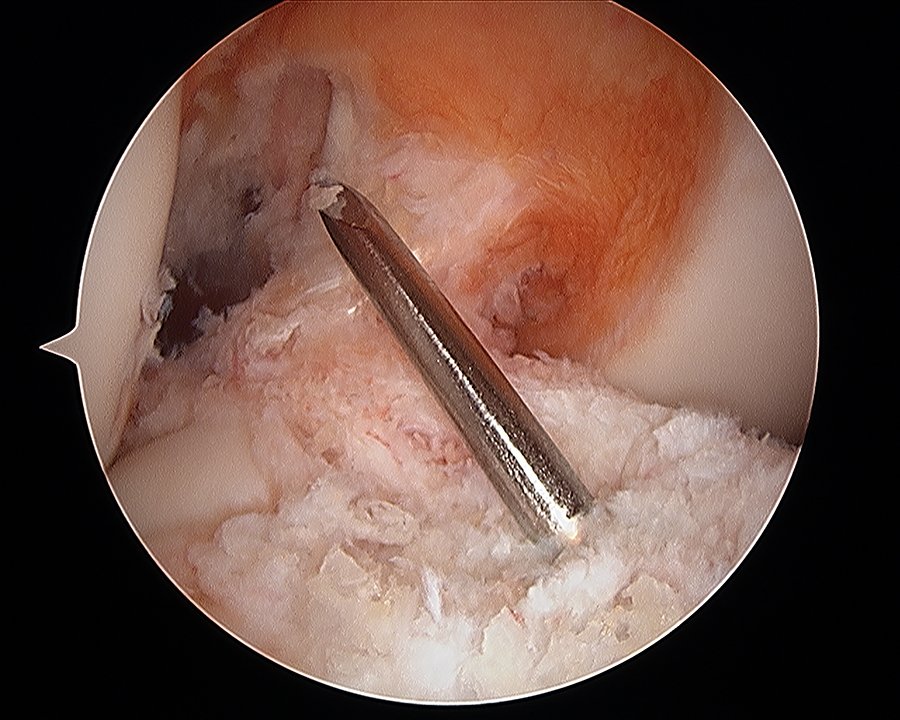
El túnel femoral se realizó a través del portal anteromedial con una hiperflexión de la rodilla de 120º mediante el uso de un taladro con fresa de 10 mm (figs. 1, 2 y 3) (Técnica adentro-fuera), mientras que en la tibia se efectuó el túnel utilizando una guía tibial con angulación de 55º tratando de colocar la punta de la guía promediando las inserciones del fascículo anteromedial (AM) y posterolateral (PL) de la huella del LCA nativo (figs. 4, 5 y 6).
Un pasador de guía con un bucle de Ethibond Nro. 0 se introduce a través del portal anteromedial con la rodilla en hiperflexión y se retira a través del túnel tibial.
El injerto se introduce en los orificios, se iza el mismo hasta su introducción completa en el túnel femoral y se fija con 2 tornillos biocompuestos (PLLA-Trifosfato de Calcio).
Se efectúa cierre del peritendon con puntos de Vicryl 0 y puntos intradérmicos en piel con Mononylon 3.0 con aguja recta, colocándose posteriormente un vendaje compresivo de rodilla.
Figura 1: Posición de hiperflexión para labrar túnel femoral transportal.
Figura 2: Túnel femoral transportal en hiperflexión.
Figura 3: Túnel femoral transportal.
Figura 4: Posición 90° para realizar túnel tibialz.
Figura 5: Túnel tibial sobre footprint.
Figura 6: Túnel tibial sobre foot print.
Rehabilitación
Durante el posoperatorio inmediato, ambos grupos recibieron el mismo tratamiento. Se utilizó el mismo plan analgésico, Ketorolac 20 mg vía oral cada 8-12 hs, utilizando como rescate clorhidrato de Tramadol 20 gotas cada 8 o 12 hs hasta aliviar la sintomatología. No fue utilizado drenaje en ningún caso.
Ambos grupos se les permitió la carga inmediata sin el uso de muletas al día siguiente de la cirugía.
El grupo de pacientes que recibió protocolo no agresivo de rehabilitación, utilizó un inmovilizador de rodilla durante las dos primeras semanas las 24 hs del día.
Luego de la primera curación al séptimo día del postoperatorio, se les indico realizar ejercicios de movilidad autoasistida dos veces por día, utilizando la férula para deambular hasta completar la segunda semana del post op.
El protocolo de rehabilitación comenzó en la tercera semana, con especial énfasis en la recuperación del arco de movilidad, con ejercicios de movilización pasiva asistida y auto asistida de la rodilla, ejercicios de extensión, ejercicios isométricos de cuádriceps e isquiotibiales y ejercicios en la piscina dependiendo del nivel de agua en superficie, después de la cicatrización de la herida.
Luego de la cuarta semana, se introdujeron ejercicios de cadena cerrada bipodal sin sobrecarga (sin sobrepasar los 90 grados de flexión de rodilla), comenzando con bicicleta fija a partir de la séptima semana con el fin de evitar la carga cíclica del injerto y como un intento de evitar la aparición de sinovitis.
Se realizaron trabajos específicos de zona media progresando en su complejidad (estabilización lumbopélvica) durante los primeros 4 meses de la rehabilitación.
Los ejercicios de cadena cinética cerrada bipodal con carga fueron introducidos progresivamente a partir del segundo mes y medio de la rehabilitación progresando en complejidad (fig. 7).
Ningún ejercicio de cadena abierta isotónica se introdujo hasta pasado el 2do mes (progresando en carga y en rango articular).
Los ejercicios de cadena cerrada unipodal comenzaron a realizarse a partir del 3 mes (en superficies estables), progresando en complejidad hasta finalizar en ejercicios dinámicos en planos inestables (fig. 8 a, b, c).
No fueron incluidos saltos hasta el 4to. mes y medio del post operatorio, debemos remarcar en éste punto ,que no se trata de salto en alturas, sino para romper el patrón inhibitorio de propulsar hacia delante.
Como trabajo previo a comenzar a trotar se hicieron ejercicios coordinativos y de técnica de carrera (en el transcurso del 3er mes y medio).
Los trabajos progresivos en el campo se introdujeron después del cuarto mes del postoperatorio.
Por otro lado, el grupo de pacientes que recibió un protocolo Agresivo de rehabilitación, no recibió inmovilización de rodilla y los pacientes fueron autorizados a caminar sin muletas al día siguiente de la cirugía.
El protocolo de rehabilitación se inició en la primera semana, con especial atención en la recuperación de arco de movilidad, ejercicios de extensión, ejercicios de movilización pasiva asistida y auto asistida de la rodilla y ejercicios isométricos de cuádriceps.
Después de la segunda semana, se introdujeron ejercicios de cadena cerrada bipodal con carga, primero sin peso y luego del primer mes con peso progresivo así como también se comenzó en forma progresiva con la bicicleta estacionaria a partir de la tercer semana.
La cadena cerrada unipodal fue introducida al mes y medio y los ejercicios de step y saltos (primero a dos piernas y progresando a una pierna) fueron introducidos durante el transcurso del segundo mes como preparación previa al trote.
Ningún ejercicio de cadena abierta isotónica se introdujo hasta el segundo mes (progresando en carga y en rango articular).
Los trabajos progresivos en el campo fueron introducidos durante el tercer mes del postoperatorio.
A ambos grupos se les permitió el retorno a la actividad deportiva completa después del 6to mes de la cirugía.
Figura 7: Cadena cerrada bipodal.
Figura 8: Cadena cerrada unipodal con plano estable
RM
Realizamos dos resonancias magnéticas con equipo 1.5 Tesla, la primera se realizó 1 semana después de la intervención quirúrgica y la segunda a los 3 años después de la reconstrucción en plena actividad deportiva de los pacientes según protocolo de evaluación de resultados.
Se realizaron cortes cada 3 mm axiales, coronales y sagitales, con secuencias T1, T2 y Fat Sat poniendo especial énfasis en la señal del LCA para evaluar continuidad del injerto, señal del injerto (homogénea o heterogénea), edema óseo, presencia de sinovitis, localización y tamaño de los túneles y presencia de lesiones asociadas.
RESULTADOS
Ochenta y cuatro jugadores profesionales de fútbol entre 20 y 34 años de edad, fueron sometidos a una reconstrucción artroscópica del LCA con un autoinjerto del tendón rotuliano ipsilateral, entre julio de 2005 y agosto de 2011.
Veintiséis pacientes no pudieron ser seguidos, ya que continuaron sus carreras en clubes del exterior del país.
Por lo tanto sólo 58 pacientes (69,04%) pudieron efectuar los controles evaluativos a los 3 años después de la cirugía.
Treinta (51,7%) de ellos fueron rehabilitados con un protocolo Agresivo, mientras que 28 (48,27%) fueron rehabilitados con un protocolo No Agresivo. El promedio de edad fue de 26 ± 6 años en el grupo del protocolo de rehabilitación Agresivo y de 27 ± 7 años en el grupo del protocolo de rehabilitación No agresivo.
Una trombosis venosa profunda postoperatoria y una infección de rodilla debió ser tratada en el grupo de rehabilitación del protocolo Agresivo.
Dos pacientes sufrieron una re ruptura del injerto en el grupo del protocolo de rehabilitación Agresivo a los 11 meses después de la cirugía, y 1 paciente presentó una nueva ruptura del injerto en el grupo del protocolo de rehabilitación no agresivo a los 10 meses después de la cirugía.
Durante todo el curso del estudio, tres pacientes del grupo de protocolo de rehabilitación agresiva presentaron lesión de menisco medial con un daño condral del cóndilo femoral medial que llevó a la resección meniscal parcial y microfracturas durante el transcurso del postoperatorio.
Un paciente del grupo de rehabilitación no agresivo debió ser revisado por artroscopía (second look) debido a una hipertrofia del tejido cicatrizal infrapatelar combinado con un déficit de 5º de la extensión. El estudio anatomopatológico mostró una metaplasia condral.
Las evaluaciones de rutina pre y post operatorias (rango de movimiento, circunferencia muscular, derrame) y las pruebas de estabilidad (prueba de Lachman, prueba de desplazamiento del pivote, varo / valgo prueba de esfuerzo) no revelaron diferencias estadísticamente significativas entre los grupos.
Los puntajes IKDC no mostraron diferencias significativas entre ambos grupos en relación con el déficit de movimiento pasivo, sensación de estabilidad, fuerza y función de la rodilla.
Los resultados del socre IKDC del grupo del protocolo de rehabilitación No Agresivo fueron:
A 55%, B 35% y C 10%; mientras que en el grupo del protocolo de rehabilitación Agresivo fueron: A 52%, 35% B, C 13%) no mostrando diferencias significativas.
El artrómetro KT1000 fue utilizado para medir la traslación tibial anterior con tracción máxima manual.
La medición de la laxitud anteroposterior con el artrómetro KT1000 (No agresivo 0,5 ± 2,1 mm, Agresivo 0,9 ± 3,2 mm) mostró una diferencia no significativa entre ambos grupos. La evaluación fue realizada al 6to mes y durante el transcurso del tercer año del postoperatorio.
En cuanto a la resonancia magnética (RM), encontramos diferencias significativas en la señal de la imagen del neo LCA en el plano sagital y coronal.
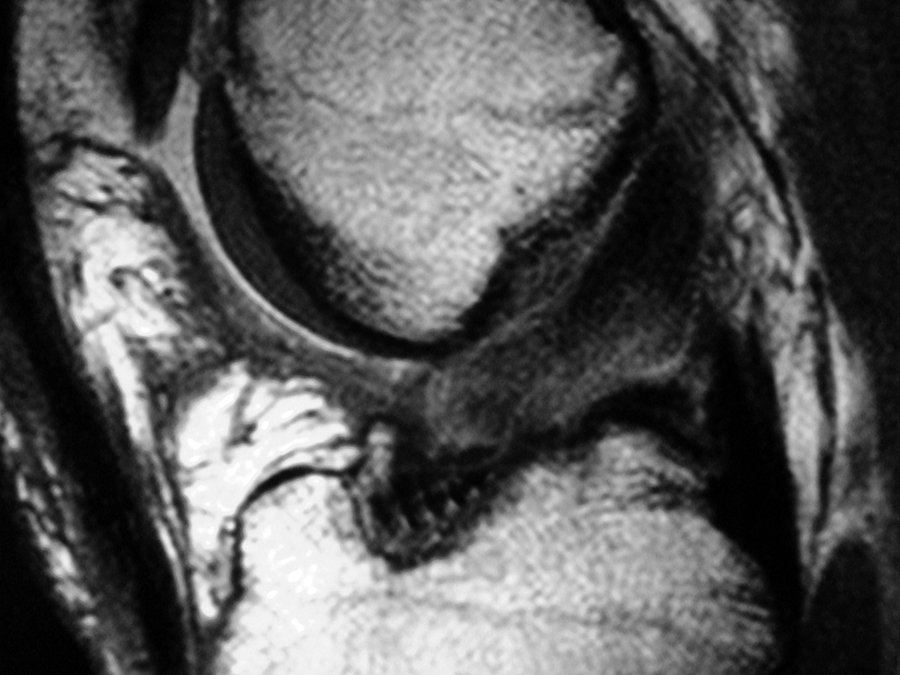
En relación al grupo con protocolo de rehabilitación Agresivo, 19 pacientes (63,33%) presentaron la misma imagen de RM al tercer año en comparación a las imágenes de RM obtenidas a la semana del post operatoria en cuanto a homogeneidad de la señal, persistencia de bordes nítidos de la plástica y continuidad (fig. 9).
Once pacientes (36,66%) que mostraban una señal del neoligamento homogénea y continua en la RM efectuada a la semana de la cirugía, presentaron 3 años después de seguimiento imágenes heterogéneas en la señal de LCA, no siendo posible delinear claramente los bordes del neo LCA.
Cinco pacientes en este grupo mostraron lesiones óseas subcondrales del cóndilo femoral lateral.
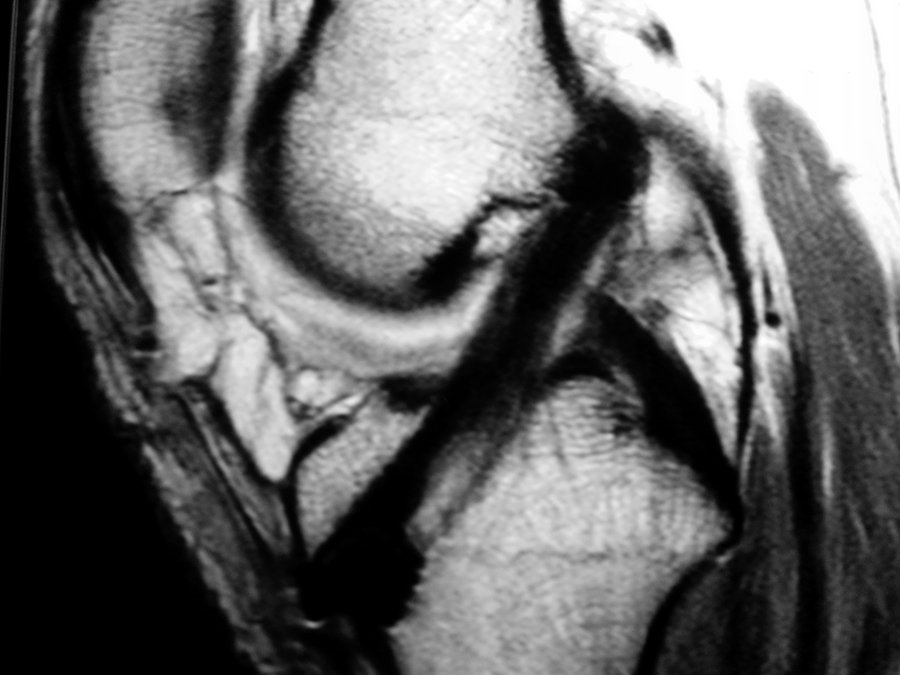
En el grupo de rehabilitación No Agresivo, 26 pacientes (92,85%) presentaron una señal continua de RM de aspecto homogéneo con bordes nítidos a la semana de la cirugía, mostrando imágenes muy similares 3 años después durante la evaluación alejada (fig. 10).
Solo 2 pacientes (7,15%) presentaron una señal de RM alterada en los controles post op a los 3 años cuyas imágenes diferían de la RM efectuada a la semana de la cirugía.
Un agrandamiento del túnel tibial y femoral fue documentado en 35% de los pacientes en el grupo de rehabilitación Agresiva en relación con el agrandamiento de los túneles solamente del 6% en el grupo de rehabilitación No Agresiva.
En cuanto al derrame articular, una ligera sinovitis se documentó en el 37% de los pacientes rehabilitados con el protocolo Agresivo mientras que 3 años después de la cirugía un 14% de éste grupo persistía con sinovitis ocasional, no pudiendo determinar con exactitud si este derrame leve estaba relacionada con algún tipo de micro-inestabilidad rotatoria o producto del riguroso entrenamiento al que éstos pacientes estaban sometidos.
Sólo 1 paciente (3,51%) del protocolo de rehabilitación No Agresivo presentó sinovitis durante las primeras 4 semanas que se resolvió mediante el uso de crioterapia, reposo y AINES.
Figura 9: RM 3 años post Rehabilitación agresiva.
Figura 10: RM 3 años post Rehabilitacio¦ün conservadora.
DISCUSIÓN
El objetivo de una rehabilitación agresiva luego de la reconstrucción del LCA es conseguir que los pacientes recuperen una función normal de la rodilla lo más rápido posible.
Las intensas agendas en el deporte requieren que los atletas reanuden la actividad física dentro del menor tiempo posible después de la lesión. Existen presiones de todo tipo dentro de los que se incluyen cuerpo técnico, representantes de los jugadores y en algunos casos del propio jugador que quiere retomar la actividad lo antes posible sin evaluar complicaciones devastadoras y riesgos para su salud.
Durante el proceso de incorporación y maduración del injerto están involucrados factores mecánicos y biológicos. Este proceso consiste en: 1) inflamación, 2) proliferación, 3) síntesis de matriz y 4) remodelación de la matriz.19,20
A pesar de la frecuencia de la reconstrucción del LCA, todavía existen innumerables discrepancias con respecto a la preferencia del cirujano en la elección del injerto, dispositivos de fijación, protocolos de rehabilitación y el tiempo de recuperación para volver a la actividad deportiva.
El objetivo de la reconstrucción del LCA es proporcionar la estabilidad articular adecuada para permitir el buen funcionamiento de la articulación y para proteger la rodilla de desarrollar daño del cartílago, lesiones meniscales, y osteoartritis.
La rehabilitación ha sido considerada durante mucho tiempo uno de los factores clave para la recuperación de la fuerza muscular y el control neuromuscular para volver a las actividades deportivas después de la lesión del LCA luego de una cirugía de reconstrucción.
Consideramos que el rehabilitador debe conocer cada una de las etapas por las que atraviesa el neoligamento luego de la reconstrucción para poder interpretar que ejercicios pueden estresar o modificar la normal incorporación del mismo al túnel y cuáles no.
Cada etapa por la que transcurre el injerto hasta llegar a su maduración debería ser acompañada por gestos y ejercicios de rehabilitación que no alteren ninguna de las 4 etapas fundamentales durante la integración del injerto: necrosis, revascularización, ligamentización y maduración del injerto.
Las tasas de ruptura de una plástica primaria del LCA varían entre las reconstrucciones transtibiales (isométricas) 8% y las reconstrucciones anatómicas (transportales) 13%.
El mayor número de fracasos en las plásticas primarias anatómicas ocurren entre el sexto y el octavo mes del postoperatorio, mientras que las plásticas isométricas presentan el mayor porcentaje de rupturas entre el décimo y décimo segundo mes del postoperatorio.
Los investigadores han puesto mucho énfasis durante los últimos 20 años en estudiar las variables técnicas y anatómicas que pueden llevar a una mejor reconstrucción del LCA, sin embargo este avance no ha sido acompañado por la modificación de los protocolos de rehabilitación. Rehabilitamos de una misma forma las reconstrucciones anatómicas que las isométricas.
Fu y col., en una muy reciente publicación, han documentado claramente que la mayor tensión que sufre el injerto en una reconstrucción anatómica del LCA ocurre a 30° de flexión de rodilla, mientras que la mayor tensión de las reconstrucciones isométricas ocurren en angulaciones de rodilla mayores a 30°.19
Esto podría explicar porque aumenta levemente la incidencia de re-rupturas en plásticas anatómicas. Si utilizamos protocolos de rehabilitación con carga unipodal en etapas tempranas de la rehabilitación estaremos estresando el injerto, cosa que no ocurría cuando realizábamos el mismo ejercicio en el mismo momento de la rehabilitación luego de una plástica de reconstrucción isométrica.
Un programa de rehabilitación ideal no sólo debe ser lo suficientemente lento como para evitar daños a los tejidos blandos y a la incorporación del injerto, sino que también debe ser lo suficientemente rápido para no causar limitaciones en el rango de movimiento y la atrofia muscular.
Los resultados de nuestro trabajo, al igual que Isber y col.,14,20 demostraron que los programas de rehabilitación no tuvieron diferencias estadísticamente significativas en la función (IKDC - KT1000) y el retorno a la actividad competitiva hasta 3 años después de la reconstrucción del LCA.
En donde sí hubo diferencias significativas fue en la alteración que ocurrió en las imágenes de RM de control post quirúrgicas efectuadas inmediatamente después de la cirugía en relación a las imágenes de RM realizadas 3 años después de la cirugía en el grupo que fue sometido a un protocolo de rehabilitación agresivo.
Este cambio en las imágenes de RM no es más que la manifestación de una alteración que ha ocurrido en alguna de las etapas de integración del injerto.
Un programa de rehabilitación no agresivo puede parecer bioquímicamente, histológicamente y clínicamente más deseable.16,21
Se necesitan estudios de seguimiento más prolongados para examinar el efecto que pueden causar los diferentes protocolos de rehabilitación y remarcamos que deben diferenciarse los protocolos de rehabilitación de las plásticas de reconstrucción anatómicas con respecto a las isométricas. Este estudio mostró algunas diferencias en los resultados clínicos entre los dos protocolos de rehabilitación después de 3 años de seguimiento.
Ambos programas de entrenamiento proporcionan mejoras similares a largo plazo en la extensión de la rodilla, la fuerza muscular, el rendimiento de la rodilla y la calidad de vida.
Algunas limitaciones deben ser señaladas. Los desafíos más importantes a los estudios de seguimiento prospectivos a largo plazo son los abandonos del protocolo y las pérdidas durante el seguimiento.
En este estudio en particular, hemos perdido 26 pacientes que continuaron su carrera profesional en el exterior. Una reducción en el poder estadístico debido a la deserción podría ser considerada significativo.
La mayoría de los estudios ramdomizados de reconstrucción de LCA han comparado diferentes tipos de programas de ejercicios (por ejemplo: ejercicios de cadena abierta vs. ejercicios de cadena cerrada). Debemos enfatizar que nuestro objetivo no ha sido comparar estos dos tipos de ejercicios (cadena abierta vs. cerrada), sino incorporar a cada uno de ellos en distintas etapas de cada protocolo de rehabilitación, tratando de documentar si esto modificaba el curso clínico o imagenológico postquirúrgico.
Nuestro programa comparó los mismos ejercicios de rehabilitación administrados en dos intervalos de tiempo diferentes en un esfuerzo por entender cómo la dosis biomecánica de ejercicios administrada durante la rehabilitación afecta a la respuesta de curación del autoinjerto HTH y la rodilla.
Del mismo modo, en nuestro trabajo no hemos documentado diferencias significativas en la laxitud de la rodilla intervenida entre una rehabilitación Agresiva y No Agresiva, resultando similar al estudio realizado por Heijne y Werner, quienes no encontraron diferencias en la laxitud de rodilla entre los programas de rehabilitación que se implementaron realizando ejercicios de cadena cinética abierta para cuádriceps a las 4 semanas en comparación con las 12 semanas estipuladas en otros protocolos después de la reconstrucción.
La rehabilitación temprana con carga de peso sin restricciones y la incorporación temprana de ejercicios de cuádriceps controlados (cadena abierta vs. cerrada) es una práctica habitual y eficaz según esta establecido por la mayoría de los rehabilitadores, pero es importante destacar que aún no está claro en qué momento introducir cada una de ellas, con qué rapidez, frecuencia y estimulación de la actividad del cuádriceps se pueden administrar y cuáles de estas actividades que soportan peso pueden ser realizadas sin producir un aumento en la laxitud de la rodilla mayor que la observada en este estudio.
La evidencia de este estudio prospectivo comparando los resultados objetivos y subjetivos en ambos grupos muestra que un programa de rehabilitación Agresiva, individualizada, con pacientes sometidos a evaluaciones de seguimiento regulares, ofrece ventajas con respecto a los programas de rehabilitación convencionales en términos de cumplimiento del paciente, satisfacción y viabilidad del injerto. Sin embargo, las imágenes de RM alejadas muestran que no existe una correlación directa entre satisfacción del paciente y vuelta al deporte con las imágenes de RM puesto que hemos demostrado en este estudio que aquellos pacientes que fueron sometidos a un stress inicial modifican la señal del neoligamento tiempo después.
Algunos rehabilitadores utilizan un programa sumamente agresivo y logran que sus pacientes retornen a la función normal y las actividades deportivas en tiempos más cortos que los pacientes con un programa de rehabilitación convencional. Pero la pregunta que nos debemos hacer es “¿a qué costo?”. Recordemos las palabras de John Karlson quién en la revista de la ESSKA, de julio del 2014, plantea que: “Mientras existe una percepción generalizada que la cirugía de reconstrucción del LCA es lo suficientemente exitosa para permitirle retomar la actividad física en plenitud a los deportistas, la realidad puede ser muy diferente, tan sólo el 45% de los pacientes retornan al mismo nivel deportivo previo a la lesión durante su participación deportiva”.22
Según éste prestigioso cirujano, la mayoría de los atletas no están preparados para un regreso seguro a los deportes antes de los 8 meses después de la operación, a lo que agregaríamos nuestra impresión personal que no están maduros psicológica, ni físicamente hasta después del año.
Si, debemos mencionar, que con protocolos de rehabilitación agresivos hemos detectado menos problemas con los síntomas articulares patelofemorales en los pacientes, y el número de procedimientos necesarios para obtener la extensión completa de la rodilla se vio reducido.
Además, los datos comparativos de los dos grupos en esta población de estudio demuestran que la amplitud de movimiento, la fuerza y la función que puede lograrse mediante cualquiera de los 2 protocolos de rehabilitación no comprometen la estabilidad articular.
Hasta donde sabemos, este es el primer estudio para reportar los hallazgos de resonancia magnética después de dos protocolos de rehabilitación diferentes.
CONCLUSIÓN
La rehabilitación postoperatoria con un protocolo agresivo después de la reconstrucción del LCA con tendón patelar en jugadores de futbol presenta buenos resultados funcionales, con imágenes alteradas de RM, con neoligamentos mal definidos y agrandamiento de túneles tibial y femoral tres años después de la cirugía.
Deberían diferenciarse protocolos de rehabilitación para técnicas anatómicas y técnicas isométricas en virtud de que durante la incorporación del injerto cada una está sometida a tensiones que alteran la incorporación del injerto en distintas angulaciones de la rodilla.
BIBLIOGRAFÍA
-
Zantop T, Welbers B, Weimann A, Ru¨mmler M, Hedderich J, Musahl V, Petersen W. Biomechanical evaluation of a new cross-pin technique for the fixation of different sized bonepatellar tendon-bone grafts. Knee Surg Sports Traumatol Arthrosc. 2004; 12:520–527.
-
Chen NC, Brand JC Jr, Brown CH Jr. Biomechanics of intratunnel anterior cruciate ligament graft fixation. Clin Sports Med. 2007; 26:695–714.
-
PauloH. Araujo, MD; Shigehiro Asai, MD; Mauricio Pinto, MD; Thiago Protta,MD; Kellie Middleton, MD; Monica Linde-Rosen, BSME;James Irrgang, PT, PhD; Patrick Smolinski, PhD; Freddie H. Fu, MD. ACL Graft Position Affects in Situ Graft Force Following ACL reconstruction.
-
J Bone Joint Surg Am, 2015 Nov 04; 97 (21): 1767 -1773. http://dx.doi.org/10.2106/JBJS.N.00539
-
Johnson, R. J.; Beynnon, B. D.; Nichols, C.E.; and Renstrom, P. A. F. H.: Current concepts review. The treatment of injuries of the anterior cruciate ligament. J. Bone and Joint Surg. Jan. 1992; 74-A:140-151.
-
Drogset JO, Strand T, Uppheim G, Odega°rd B, Boe A, Grontvedt T related that the ability to produce high force quickly in sports is important. 2010.
-
Clancy, W. G., Jr.; Ray, J. M.; and Zoltan, D. Acute tears of the anterior cruciate ligament. Surgical versus conservative treatment. J. Bone and Joint Surg. Dec. 1988;70-A:1483-1488.
-
Autologous patellar tendon and quadrupled hamstring grafts in anterior cruciate ligament reconstruction: a prospective randomized multicenter review of different fixation methods. Knee Surg Sports Traumatol Arthrosc 18(8):1085–1093.
-
Casteleyn, P.-P.; and Handelberg, F.: Nonoperative management of anterior cruciateligament injuries in the general population. J. Bone and Joint Surg. 1996; 78-B(3):446-451.
-
Marumo K, Saito M, Yamagishi T et al. The ‘‘ligamentization’’ process in human anterior cruciate ligament reconstruction with autogenous patellar and hamstring tendons. Am J Sports Med. 2005; 33:1166–1173.
-
Janssen RP, van der Wijk J, Fiedler A et al (2011) Remodelling of human hamstring autografts after anterior cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 2011;19:1299–1306.
-
Rosenberg, L. S.; and Sherman, M. F. Meniscal injury in the anterior cruciated eficient decision-making. Sports Med. 1992; 13:423-432.
-
Shelbourne KD, Nitz P. Accelerated rehabilitation alter anterior cruciate ligament reconstruction. Am J Sports Med. 1990; 18:292–299.
-
Current Concepts Review - The Science of Reconstruction of the ACL. J Bone Joint Surg Am. 1997;79:1556-76.
-
E. Herbst, C. Hoster, C. Hildebrandt, C Raschner, C. Hepperger, H.Pointner, C. Finf. Functional assessment for decisión-making refarding return to sports following ACL reconstruction. Part II: clinical application of a new test battery. Knee Surg Sports Traumatol Arthrosc. 2015; 23:1283-1291.
-
E. Herbst, C. Hoster, C. Hildebrandt, C Raschner, C. Hepperger, H.Pointner, C. Finf. Functional assessment for decisión-making refarding return to sports following ACL reconstruction. Part II: clinical application of a new test battery. Knee Surg Sports Traumatol Arthrosc. 2015; 23:1283-1291.
-
Scheffler SU, Unterhauser FN, Weiler A. Graft remodeling and ligamentization after cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 2008; 16:834–842.
-
Me´ne´trey J, Duthon VB, Laumonier T et al. Biological failure’’ of the anterior cruciate ligament graft. Knee Surg Sports Traumatol Arthrosc. 2008; 16:224–231.
-
Beynnon BD, Johnson RJ, Naud S et al. Accelerated versus nonaccelerated rehabilitation after anterior cruciate ligament reconstruction: a prospective, randomized, double blind investigation evaluating knee joint laxity using stereophotogrammetric analysis. Am J Sports Med. 2011; 39:2536–2548.
-
Yunshen Ge., Hong Li, Hongyue Tao, Yinghui Hua, Jiwu Chen, Shishi Chen. Comparison of tendon-bone healing between autografts and allografts after cruciate ligament reconstruction using magnetic resonance imaging. Knee Surg Sports Traumatol Arthrosc. 2015; 23:954-960.
-
Isberg J, Faxe´n E, Laxdal G, Eriksson BI, Ka¨rrholm J, Karlsson J Will early reconstruction prevent abnormal kinematics after ACL injury? Two-year follow-up using dynamic radiostereometry in 14 patients operated with hamstring autografts. Knee Surg Sports Traumatol Arthrosc. 2011;19:1634–1642.
-
Keishi Marumo, MD, Mitsuru Saito, Tsuneo Yamagishi, and Katsuyuki Fujii. From the Department of Orthopaedic Surgery, The Jikei University School of Medicine, Tokyo, Japan, and the Department of Orthopaedic Surgery, Mutual Benefit Association for Tokyo Metropolitan Employees, Aoyama Hospital, Tokyo, Japan. The “Ligamrntization” Process in Human Anterior Cruciat Ligament Reconstruction Whit Autogenous Patellar and Hamstring Tendons. A Biochemical Study. The American Journal of Sports Medicine. 2005; Vol. 33 No. 8.
-
Jon Karlsson · Roland Becker. Return to sports after ACL reconstruction: individual considerations. Knee Surg Sports Traumatol Arthrosc (2015) 23:1271–1272.