Manejo de la Luxación Recidivante de Hombro en Pacientes Epilépticos. A propósito de Cuatro casos y Revisión de la Bibliografía
ARTROSCOPIA | VOL. 24, N° 1: 6-9 | 2017
Manejo de la Luxación Recidivante de Hombro en Pacientes Epilépticos. A propósito de Cuatro casos y Revisión de la Bibliografía
Francisco Arcuri,1,2 Fernando Barclay,1,2 Máximo Fernández Moores1 y Jorge Cavallo1,2
1Clínica Bessone, San Miguel, Buenos Aires, Argentina
2IADT, CABA, Argentina
RESUMEN
La epilepsia es una condición neurológica grave que debido a las convulsiones que provoca, el 30% de ellos tienen dificultades en controlar los episodios. Siendo la luxación anterior la más frecuente, y la posterior sin antecedente traumático se puede considerar como patognomónica de esta afección. El objetivo del presente trabajo es reportar una serie de 4 casos y realizar una revisión bibliográfica, para evaluar las posibles opciones terapéuticas. Cuatro pacientes fueron intervenidos quirúrgicamente, tres de los cuales eran recidivas de una cirugía por inestabilidad. En dos de los casos se le realizó una reconstrucción capsulolabral artroscópica balanceada ya que poseían defecto óseo menor al 20%. En otro caso, ya que poseía un defecto óseo mayor al 20% se le realizó una técnica de Latarjet y por último, un caso que a pesar de seguir siendo inestable decidió no operarse. La clave en el tratamiento adecuado de este tipo de pacientes es controlar farmacológicamente la epilepsia, evitando a aparición de las crisis. Si bien el algoritmo terapéutico no sería diferente al de un paciente no epiléptico, si lo son los resultados esperados y los índices de recidiva que son peores en este grupo de pacientes.
Tipo de Estudio: Reporte de casos
Nivel de Evidencia: V
Palabras Clave: Epilepsia; Luxación de Hombro; Inestabilidad; Artroscopia; Latarjet
ABSTRACT
Epilepsy is a serious neurologic condition that causes seizures, 30% of these patients are unable to control their crisis. The anterior dislocation is the mostly frequent one, but a posterior dislocation in the absence of a traumatic event is virtually pathognomonic of a seizure event. The purpose of this study is to repost a case series of four patients with epilepsy and anterior shoulder instability, and discuss the different therapeutic options reviewed in the literature. Four patients were operated on, three being redislocations after a primary surgery for instability. In two cases a capsulolabral reconstruction was performed because they had a glenoid defect less than 20%, in one case, with a glenoid defect greater than 20% a Latarjet procedure was performed. One patient refused to have a revision surgery after having an unstable shoulder. The key to success in these patients is a adequate treatment and compliance of the epilepsy treatment. Even though the treatment algorithm is the same in these patients, their functional results and redislocation rates are worse.
Type of Study: Case Report
Level of Evidence: V
Key Words: Epilepsy; Shoulder Dislocation; Instability; Arthroscopy; Latarjet.
Recibido: 13 de octubre de 2016. Aceptado: 23 de febrero de 2017.
INTRODUCCIÓN
La epilepsia es una condición neurológica grave que afecta a más de 60 millones de personas adultas en el mundo,1 el 30% de estos pacientes tienen dificultades para controlar adecuadamente con el tratamiento médico especifico las convulsiones características que esta enfermedad produce, padeciendo diversas lesiones musculo esqueléticas debido a esto.2 La incidencia de luxación de hombro en pacientes epilépticos es de 0,6%, pudiendo ser aún mayor debido a la falta de diagnóstico y deficiente base de datos. Esta enfermedad neurológica afecta con mayor frecuencia a hombres activos de entre 20 y 45 años de edad3 y la inestabilidad de hombro está presente en hasta 2/3 de los mismos. La luxación anterior es la más frecuente.3,4 En ausencia de un antecedente traumático la luxación posterior es virtualmente patognomónica de una convulsión en especial si es bilateral.5
Podemos dividir el espectro de lesiones provocadas en cuatro entidades clínico-quirúrgicas diferentes, el primer episodio de luxación, la inestabilidad recurrente de hombro, con y sin defecto óseo, la luxación de hombro inveterada y la fractura luxación de hombro.
Convulsión es cualquier evento clínico anormal causado por una descarga eléctrica en el cerebro, y en la epilepsia hay una la tendencia a tener episodios de convulsiones a repetición. En la población general la epilepsia primaria, que aparece en la infancia tiene una prevalencia del 0,5%, pero el riesgo de tener una convulsión a lo largo de la vida por cualquier causa es del 5%.6,7 En los adultos jóvenes las causas de convulsiones más frecuentes no epilépticas son, el abuso de sustancias, diabetes o traumatismo de cráneo y en los adultos mayores se suma la patología cerebrovascular y los tumores.
Los tratamiento propuestos en la literatura para la luxación recidivante de hombro en pacientes epilépticos van desde el manejo conservador hasta la indicación de cirugías de reconstrucción Capsulolabral abiertas o artroscópicas o la utilización de técnicas de aumentación de la superficie glenoidea como la transferencia coracoidea, osteotomías humerales e inclusive artrodesis.
A pesar de que la mayoría de estos procedimientos técnicos para el manejo de la luxación recidivante de hombro en pacientes no epilépticos ya han sido suficientemente probados, la persistencia de dolor,3 la recurrencia de la inestabilidad y la incapacidad laboral es mucho más alta en la población epiléptica que en la no epiléptica (69% vs. 10%).3,8 Las crisis convulsivas persistentes, el mal manejo de la medicación y la rebeldía de estos pacientes a seguir planes sistemáticos de tratamiento, así como también factores inherentes a la propia patología como los defectos óseos glenoideos y humerales, la edad del primer episodio y el número de luxaciones, contribuyen sin duda a esta mayor recurrencia.3,9
Nuestro objetivo es reportar los resultados de 4 pacientes epilépticos tratados por luxación recidivante de hombro y hacer una revisión de la bibliografía acerca de esta asociación de patologías para intentar clarificar la conducta terapéutica a implementar.
REPORTE DE CASOS
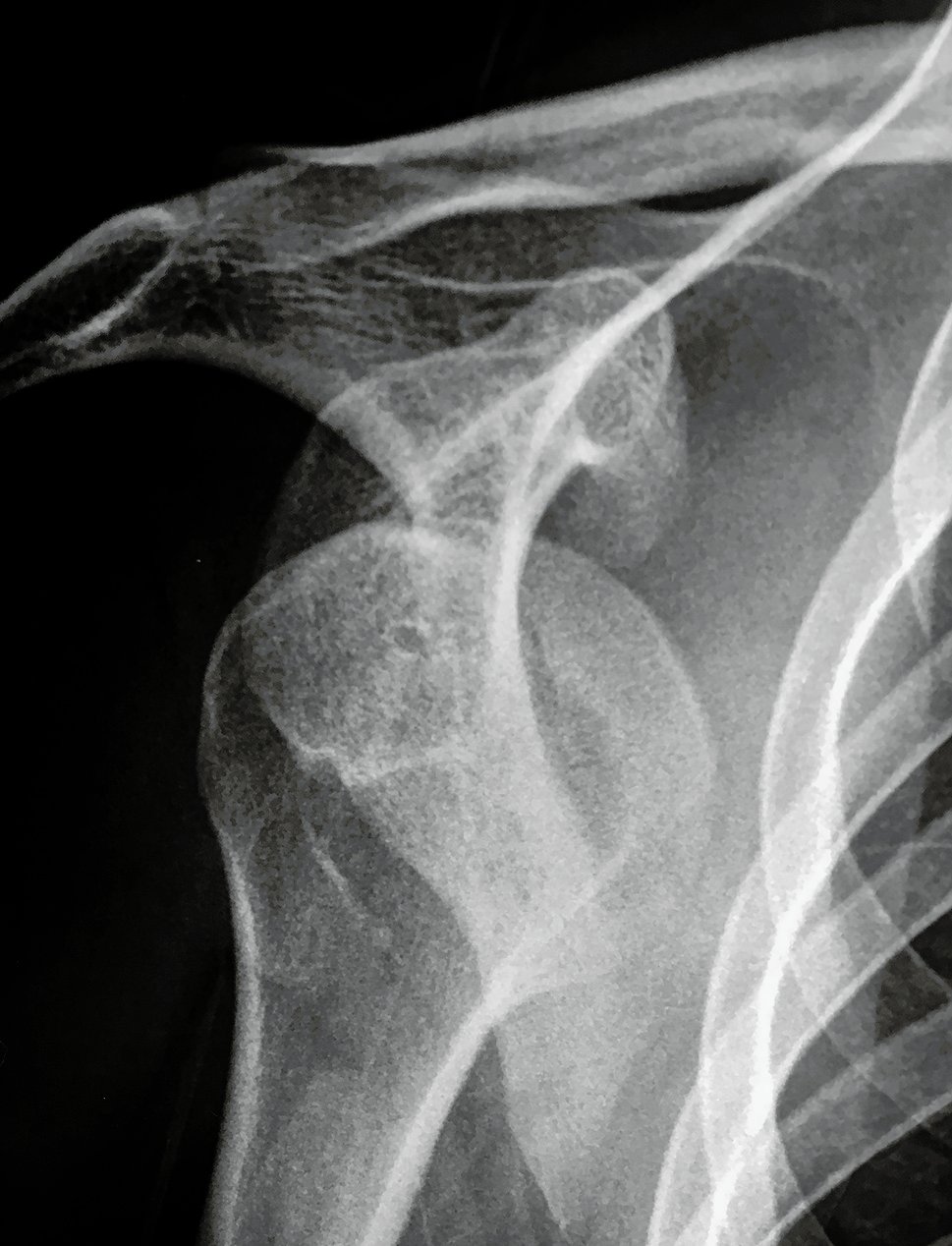
Reportamos cuatro casos, tres pacientes de sexo masculino y una paciente femenina, todos ellos con diagnóstico de epilepsia, tres de los cuatro pacientes ya habían tenido una cirugía primaria por inestabilidad recurrente de hombro derecho (Figura 1), dos reconstrucciones artroscópicas con anclajes solo anteroinferiores con reluxación antes de año de operados luego de una crisis y la paciente femenina había tenido una cirugía primaria abierta sin anclajes en donde no pudimos identificar el tipo de técnica quirúrgica empleada, con recidiva luego de una crisis también antes del primer año de operada, el restante paciente nos consulta por luxación recidivante de hombro izquierdo con más de diez episodios, la mayoría relacionados con crisis epiléptica.
Tres de los cuatro casos tenían la característica de ser pacientes rebeldes al tratamiento farmacológico administrado para el manejo de las crisis convulsivas y el restante tenía un cuadro neurológico con convulsiones y pérdida de conocimiento muy frecuente y de muy complejo manejo farmacológico.
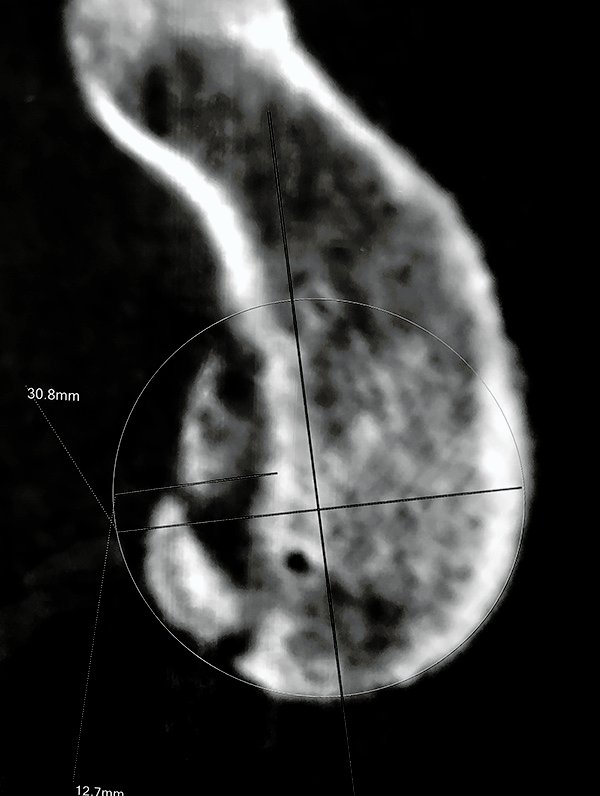
En todos los casos realizamos una evaluación clínica estricta con estudios por imágenes habituales para una paciente con inestabilidad de hombro, RX, RMN y TAC con reconstrucción 3D para evaluar defectos óseos (Figura 2).
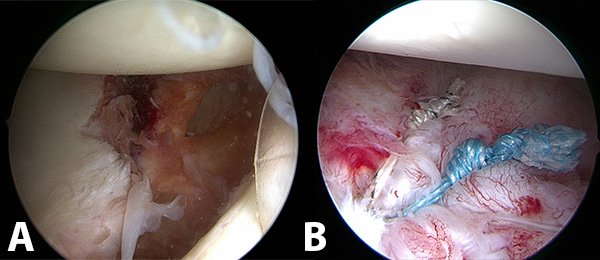
Luego de los estudios realizados, dos pacientes de las tres revisiones tenían un defecto óseo glenoideo menor del 20% con lesiones de Hill Sachs On Track,10 por lo que les realizamos una reconstrucción artroscópica capsulolabral anteroinferior y posteroinferior con anclajes biocompuestos logrando plicaturas balanceadas y buen centrado de la cabeza humeral (Figura 3). Creemos que la causa de la falla puede haber sido la crisis epiléptica y la insuficiente plicatura capsulolabral, por el hallazgo intraoperatorio de un gran receso inferior y la falta de plicatura posteroinferior. Ninguno de estos pacientes han tenido episodios de recurrencia con luego un año postoperatorio, a pesar de seguir teniendo crisis, con un rango de movilidad con limitación de 10° en la abducción y rotación externa que no les afecta la actividad de la vida diaria.
Figura 1: Paciente de 25 años de edad con reluxación luego de una crisis convulsiva al año. Se visualizan los orificios de los implantes en la glena.
Figura 2: Reconstrucción Topográfica de un paciente de 28 años con un defecto glenoideo más del 25%, motivo por el cuál se le realizó una cirugía de Latarjet.
Figura 3: A) Visión Artroscópica por portal Anterosiperolateral, observándose una lesión de Bankart ósea menor al 25%. Hombro derecho. B) Control del anclaje más inferior en hora 5:30, observando que ambas suturas no solo toman el labrum sino que realizan plicaturas capsulolabrales.
El tercer caso de revisión, la paciente femenina, es un caso tratado en el 2002, que a pesar de tener un defecto glenoideo superior al 20%, le realizamos un plicatura capsulolabral posteroinferior con suturas PDS sin anclajes y una plicatura anteroinferior con anclajes de titanio con sutura simple. La paciente sufrió una nueva luxación antes del año luego de una crisis y no quiso someterse a una nueva revisión hasta la actualidad.
Finalmente al paciente con luxación recidivante primaria, le realizamos una plicatura artroscópica anteroinferior y posteroinferior con anclajes que recidivo a los dos años de la cirugía luego de una crisis y en la revisión preferimos hacerle una reconstrucción abierta con técnica de Latarjet modificada, cursando actualmente dos años de la cirugía sin recurrencia a pesar de haber tenido varias crisis convulsivas.
DISCUSIÓN
El manejo de la inestabilidad de hombro en pacientes epilépticos requiere definitivamente de una visión multidisciplinaria, en donde el paciente como principal actor entienda que el control adecuado del número y calidad de las crisis convulsivas es tan importante como la optimización de cualquier procedimiento quirúrgico moderno. En la evaluación preoperatoria es fundamental la interconsulta con neurología para intentar reducir al mínimo la posibilidad de crisis convulsivas sobre todo en el postoperatorio inmediato. El monitoreo periódico del uso de la medicación por parte del paciente es clave ya que su falta de aplicación se reconoce como una de las principales causas de fracaso de la intervención quirúrgica sobre el hombro.4
Buhler y Gerber,4 en el 2002, reportan los resultados obtenidos sobre 34 luxaciones de hombro en 26 pacientes epilépticos. La inestabilidad anterior se observó en 24 casos y se asociaba a mayor defecto óseo. De toda la serie solo 3 se re luxaron a pesar de estar utilizando la terapia anticonvulsivante adecuada. En esta serie la recurrencia de la inestabilidad fue mucho más alta que para la luxación posterior (47% vs 12%). Utilizaron diferentes tipos de técnicas quirúrgicas, como Hybinette, Bristow, osteotomías desrotadoras y plicaturas capsulolabrales.
Thangarajah y Lambert3 evaluaron una serie de 49 hombros en 33 pacientes. Se incluían en esta serie 36 luxaciones anteriores (24 pacientes), 8 posteriores (6 pacientes) y 5 multidireccionales (3 pacientes). 21 hombros tenían una lesión de Hill-Sachs grande, 11 casos presentaban un defecto óseo glenoideo de más del 25% y dos casos con defectos óseo de más del 50%. La cirugía más frecuentemente realizada fue la plicatura capsulolabral (23 hombros), y bloque óseo (11 hombros) (9 cirugías de Latarjet y 2 injertos de cresta). El índice de recurrencia fue de 69% (25 de 36 hombros), no encontrando diferencias estadísticamente significativas entre la orientación de la luxación y la recurrencia. Al discriminar la incidencia de reluxación teniendo en cuenta la técnica quirúrgica utilizada, el 72% de reluxaciones se dió con técnicas de reconstrucción de partes blandas (17 de 24 hombros) y el 28% (p=0,004) restante fue con técnicas de aumentación óseo (5 de 25 hombros). Esto concuerda con la serie reportada por Hutchinson en 1995,11 que reportó 14 pacientes epilépticos tratados por luxación recidivante de hombro con técnicas de aumentación ósea sin recurrencias.
A pesar de los resultados alentadores reportados anteriormente utilizando técnica de aumentación ósea, Rais y Walsh en 2012,12 revisaron una serie de 12 pacientes epilépticos (14 hombros), en los cuales se le realizó una cirugía de Latarjet. Con un seguimiento medio de 8,3 años y el índice de recurrencia fue de 43%, generalmente como consecuencia de nuevas convulsiones. Las complicaciones fueron frecuentes, 4 casos con ruptura del implante y dos con fractura de coracoides. Siendo el tamaño de la coracoides y el mal manejo de la enfermedad epiléptica los factores que incidirían en dicha recurrencia.
Para definir un algoritmo de tratamiento que puede ser útil en el manejo de estos pacientes, sería imprescindible encontrar mayor cantidad de estudios publicados y con mejor nivel de evidencia, que puedan delimitar las indicaciones y los resultados de cada una de las diferentes técnicas quirúrgicas, pero al mismo tiempo al ser una patología poco frecuente, existen pocos trabajos publicados que puedan evaluar los méritos de los diferentes procedimientos quirúrgicos. La mayoría son series de casos con una gran heterogeneidad de pacientes, tipo de lesión y técnicas quirúrgicas empleadas.3,4,11,12
Para nosotros la toma de decisiones para un paciente con epilepsia y luxación recidivante de hombro no difiere demasiado del manejo para un paciente sin esta enfermedad neurológica. De forma multidisciplinaria debemos ser muy estrictos con el manejo de la medicación anticonvulsivante para intentar disminuir la periodicidad de las crisis, informar al paciente que posee una mayor incidencia de reluxación que en la población general y definir la técnica quirúrgica a utilizar según los criterios ya definidos para un paciente no epiléptico.
En ausencia de defecto óseo glenoideo, una reconstrucción artroscópica de Bankart con plicaturas balanceadas, es una buena opción para este pequeño grupo de pacientes. En pacientes con defectos óseos glenoideos o humerales de consideración pensar en técnicas con bloques óseos como la técnica de Latarjet, con injerto de coracoides o técnicas con injerto de cresta iliaca o aloinjertos en caso de defectos mayores.12 Algunos autores contraindican el uso de técnicas de reconstrucción con bloques óseos en pacientes epilépticos por la alta incidencia de ruptura de los implantes utilizados luego de la recurrencia por una crisis convulsiva y la dificultad técnica para una revisión que esto provocaría.11-13
Si bien existen series de casos de rescate de cirugía de Latarjet con prótesis o artrodesis, no dejan de ser series muy pequeñas que no permiten sacar ninguna conclusión definitiva y los autores mismos sugieren que la indicación de la técnica a utilizar sea considerada caso por caso.14
CONCLUSIÓN
El manejo de la inestabilidad de hombro en pacientes epilépticos es un gran desafío. Estos pacientes son generalmente jóvenes que necesitan un hombro estable e indoloro para realizar las actividades de la vida diaria y tolerar los episodios de crisis convulsivas sin que estas le produzcan una luxación.
Para tener éxito en su tratamiento, es fundamental el manejo farmacológico adecuado de la epilepsia, evitando que tengan crisis frecuentes, evaluar adecuadamente la presencia de defectos óseos glenoideos y humerales y realizar una técnica quirúrgica de reconstrucción adecuada.
Indicar técnicas de reconstrucción de parte blandas solo para pacientes con defectos óseos menores al 25%, realizando plicaturas capsulolabrales balanceadas que logren un buen centrado de la cabeza humeral en el intraoperatorio y técnicas de aumentación de la superficie glenoidea utilizando coracoides o injerto de cresta en aquellos pacientes con defectos óseos mayores.
Finalmente reconocer que los resultados obtenidos seguramente van a ser inferiores que los esperados indistintamente de la técnica utilizada, teniendo en cuenta las características particulares de este tipo de paciente.
BIBLIOGRAFÍA
- Ngugi AK, Kariuki SM, Bottomley C, Kleinschmidt I, Sander JW, Newton CR. Incidence of epilepsy: a systematic review and meta- analysis. Neurology 2011;77:1005-12.
- Kwan P, Brodie MJ. Early identification of refractory epilepsy. N Engl J Med 2000;342:314-9.
- Thangarajah T, Lambert S. The management of recurrent shoulder instability in patients with epilepsy: a 15-year experience. J Shoulder Elbow Surg 2015;24:1723-7.
- Bühler M, Gerber C. Shoulder instability related to epileptic seizures. J Shoulder Elbow Surg 2002;11:339-44.
- Shaw JL. Bilateral posterior fracture-dislocation of the shoulder and other trauma caused by convulsive seizures. J Bone Joint Surg [Am] 1971; 53-A:1437-1440.
- Allen CMC, Lueck CJ, Dennis M. Neurological disease. In: Boon NA, Colledge NR, Walker BR, eds. Davidson’s principles and practice of medicine. 19th ed. Edinburgh: Elsevier, 2002:1145-1256.
- Chang BS, Lowenstein DH. Mechanisms of Disease: Epilepsy. N Engl J Med 2003;349:1257-66.
- Kim SH, Ha KI, Kim SH. Bankart repair in traumatic anterior shoulder instability: open versus arthroscopic technique. Arthroscopy 2002;18:755-63.
- Brophy RH, Marx RG. The treatment of traumatic anterior instability of the shoulder: nonoperative and surgical treatment. Arthroscopy 2009;25:298-304.
- Yamamoto N,et et al.: Contact between the glenoid and the humeral head in abduction, external rotation, and horizontal extension: A new concept of glenoid track. J Shoulder Elbow Surg 16:649-656, 2007.
- Hutchinson JW, Neumann L, Wallace WA. Bone buttress operation for recurrent anterior shoulder dislocation in epilepsy. J Bone Joint Surg Br 1995;77:928-32.
- Raiss P, Lin A, Mizuno N, Melis B, Walch G. Results of the Latarjet procedure for recurrent anterior dislocation of the shoulder in patients with epilepsy. J Bone Joint Surg Br 2012;94:1260-4.
- Warner JJP, Shah AA. Open Bony Aumentation of Glenoid Bone Loss- Iliac Crest and Allograft- Surgical Technique. In: Provencher M, Romeo A,eds. Shoulder Instability, A Comprehensive Approach. Elsevier,2012: 226-233.
- Thangarajah T, Alexander S, Bayley I, Lambert SM. Glenohumeral arthrodesis for the treatment of recurrent shoulder instability in epileptic patients. Bone Joint J 2014;96-B:1525-9.