Inestabilidad Patelofemoral Asociada a Displasia Severa de Tróclea: Presentación de Un Paciente Tratado con Trocleoplastía
ARTROSCOPIA | VOL. 24, N° 2: 71-74 | 2017
Inestabilidad Patelofemoral Asociada a Displasia Severa de Tróclea: Presentación de Un Paciente Tratado con Trocleoplastía
Juan Pablo Zícaro, Carlos Yacuzzi, Marco Chávez, Matías Costa Paz
Hospital Italiano de Buenos Aires. Ciudad Autónoma de Buenos Aires, Argentina.
RESUMEN
La inestabilidad rotuliana crónica, relacionada a displasia severa de la tróclea determina plantear procedimientos como la trocleoplastía para restablecer el encarrilamiento rotuliano y la anatomía funcional.
Se presenta un caso luxación crónica de rótula asociado a una displasia severa de tróclea, al cual se le realizó una trocleoplastía asociada a osteotomía de la Tuberosidad Anterior de la Tibia y reconstrucción del Ligamento Patelo-Femoral Medial.
Tipo de estudio: Reporte de Caso
Nivel de evidencia: V
Palabras clave: Inestabilidad Rotuliana; Displasia de Tróclea; Trocleoplastía
ABSTRACT
Chronic patellar instability related to severe trochlear dysplasia requires procedures such as trochleoplasty to restore patellar tracking and functional anatomy.
We present a case of chronic knee dislocation associated with severe trochlear dysplasia, treated with a trochleoplasty associated to a Tibial Anterior Tuberosity osteotomy and Medial Patello-Femoral Ligament reconstruction.
Type of study: Case Report
Level of evidence: V
Key words: Patellar Instability; Trochlear Dysplasia; Trochleoplasty
Juan Pablo Zícaro
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Recibido: 23 de marzo de 2017. Aceptado: 27 de marzo de 2017.
INTRODUCCIÓN
La etiología de la inestabilidad de rótula habitualmente es multifactorial. Puede estar relacionada con alteraciones en la alineación y rotación del miembro inferior, la altura rotuliana, la conformación de la tróclea1 y la integridad de ciertas estructuras ligamentarias.
El tratamiento combinado de partes blandas y altura rotuliana puede ser insuficiente en aquellos pacientes con displasia severa de tróclea. Presentamos un paciente con inestabilidad recidivante severa de rótula tratado con una osteotomía de la Tuberosidad Anterior de la Tibia (TAT), reconstrucción del Ligamento Patelofemoral Medial (LPFM) y trocleoplastía con técnica de Dejour. Realizamos una evaluación clínica a los 37 meses de seguimiento.
PRESENTACIÓN DEL CASO
Se trata de un paciente de 18 años que en el año 2013 consulta a nuestro centro por inestabilidad patelofemoral severa. Como antecedente en el año 2009 se le realizó en otro centro una cirugía de medialización de rótula con arpones, con el fin de otorgar mayor estabilidad a la misma. En el postoperatorio, el paciente presentó incapacidad para la extensión activa de la rodilla, con inestabilidad rotuliana severa e incapacidad para subir y bajar escaleras, o realizar actividad deportiva de bajo impacto.
Clínicamente no presentaba dolor. Su rótula se encontraba subluxada hacia lateral en extensión y se luxaba completamente al realizar flexión, con pérdida absoluta de la función extensora de la rodilla pasados los 30 grados. Maniobras de aprehensión positiva e hipotrofia muscular del cuádriceps.
En estudios por imágenes se observaba una rótula lateralizada, con 2 arpones ubicados en la faceta lateral externa, de acuerdo a los antecedentes quirúrgicos (fig. 1a, 1b y 1c), índice de Insall Salvatti de 0,75. En Tomografía Axial Computada (TAC) y Resonancia Magnética (RM) se evidenciaba una displasia troclear severa tipo D (fig. 2a y 2b) según la clasificación de Dejour.2 Además presentaba un incremento de la distancia entre el surco intercondíleo y la TAT. No presentaba deseje ni otros trastornos rotacionales significativos del miembro inferior.
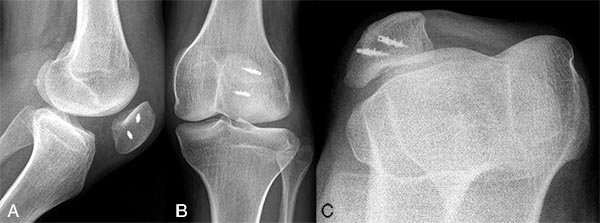
Figura 1: Rx frente, perfil y axial de rótula. Nótese la lateralización de la rótula y los arpones de lateral a medial.
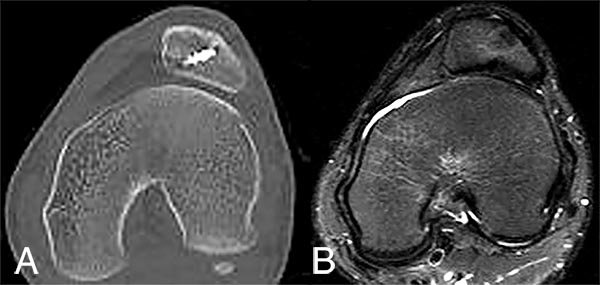
Figura 2: A) TAC y B) RM. Se observa ausencia de surco troclear.
Procedimiento quirúrgico
Se realizó un abordaje anterior de rodilla por la incisión previa, observando en el plano muscular el avance del vasto interno realizado en la cirugía previa, luxándose completamente hacia externo al pasar los 30° de flexión (fig. 3a). Se realizó primero una osteotomía de la TAT, descubriéndose una tróclea cóncava, con ausencia absoluta del surco troclear (fig. 3b). Utilizando un escoplo y una fresa motorizada, se profundizó el surco troclear desde el límite anterior y proximal entre el cartílago y la cortical anterior del fémur, conservando la superficie articular y trabajando inmediatamente por debajo de esta, (fig. 3c y 3d). Una vez lograda la profundidad deseada, esculpiendo la tróclea para lograr una estructura similar a una normal, con la faceta externa más amplia y profunda que la interna, se fijó el cartílago utilizando clavijas biodegradables (Smart nails) (fig. 3e). Se realizó luego la medialización de la TAT a 1 cm de su ubicación previa y se fijó la misma con dos tornillos de 4.5 de cortical. Finalmente, se realizó la plástica del LPFM con injerto de semitendinoso autólogo, fijándose a nivel patelar con 1 arpón de titanio de 5.0 mm ubicándolo a en los 2/3 proximales y en el fémur en su punto isométrico, proximal y posterior al epicóndilo externo, fijandolo con 1 tornillo biodegradable con la rodilla a 30° de flexión. Previo al cierre se comprobó un correcto encarrilamiento de la rótula, sin resalto ni subluxación de la misma.
Se realizó una TAC postoperatoria para evaluar el grado de corrección del surco troclear. La figura 4 muestra las imágenes intraoperatorias y tomográficas pre y postoperatorias. Para la rehabilitación se utilizó una férula en extensión por 45 días, realizando ejercicios de movilidad pasiva de la rodilla luego de 1 semana postoperatorio. Una vez logrado el rango de movilidad completo (aproximadamente a los 2 meses), se continuó con ejercicios de fortalecimiento, principalmente del cuádriceps.
Con 37 meses de evolución, el paciente no presentó ningún episodio de luxación de patelofemoral. Cuenta con un rango de movilidad completo, con gran mejoría del tono muscular del cuádriceps y aprehensión negativa al examen físico. Realiza actividad deportiva de bajo impacto y actividades de la vida diaria sin inconvenientes. Los resultados funcionales a través de las escalas de IKDC y Lysholm mejoraron significativamente de 18 a 73 y de 19 a 96, respectivamente.
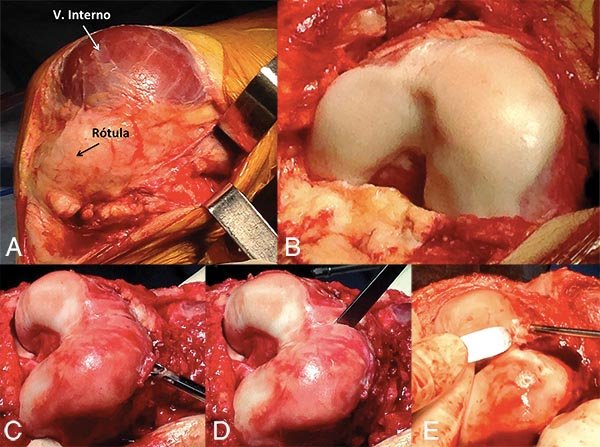
Figura 3: A) Vasto interno completamente sobre la tróclea y luxación de la rótula. B) Tróclea displasica, cóncava. C) Profundización del surco troclear utilizando buhr por debajo de la superficie articular. D) Utilización del escoplo para dividir el cartílago y E) luego fijarlo con 2 implantes biodegradables.
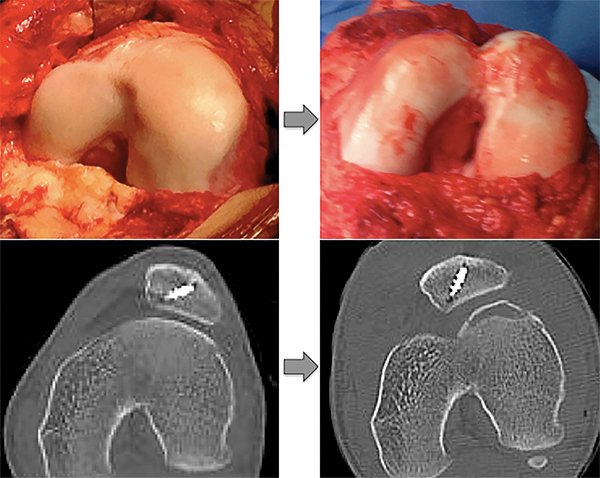
Figura 4: Imagen clinica y tomográfica pre y postoperatoria.
DISCUSIÓN
La displasia troclear se caracteriza por un surco troclear poco profundo y aplanado relacionado con la inestabilidad patelofemoral.3,4 La trocleoplastía, como procedimiento correctivo de la anomalía ósea, está destinada a mejorar la estabilidad patelofemoral en aquellos pacientes con displasia severa troclear.5-7 Existen distintas técnicas quirúrgicas descriptas, ya sea realizando una osteotomía de resección en la faceta externa preservando la superficie articular y fijándola con 2 tornillos como describió Masse,1,8 elevando la faceta externa con injerto óseo estructural siguiendo la técnica de Albee9 o profundizando el surco troclear con una fresa motorizada por debajo de la superficie articular como describió Dejour.9 De todas maneras, ésta técnica debe estar siempre asociada a otros procedimientos ya sea de partes blandas (LPFM o liberación de retináculo externo) u óseas (osteotomías de la TAT).1,5,9 La principal complicación en pacientes tratados con dicho procedimiento es el dolor residual, a expensas de los cambios degenerativos de la articulación patelofemoral.10 Se trata de una técnica quirúrgica exigente, agresiva, pero con gran potencial para mejorar el encarrilamiento rotuliano, que debe ser reservada para aquellos pacientes con grados severos de displasia.9
Los resultados después de trocleoplastia tanto aislados6 como asociados a otros procedimientos de partes blandas u osteotomías,9 han informado muy buenos resultados en el corto plazo a través de evaluaciones subjetivas (Knee Injury and Osteoarthritis Outcome Score) de 67% a 95,7% en el postoperatorio.10 De todas maneras, si bien no se cuenta con evaluaciones a largo plazo, la mayoría de los autores recomiendan la trocleoplastía en aquellos pacientes con displasia severa con el objetivo de reducir el riesgo de artrosis patelofemoral.4,6,9,10
Presentamos un caso de luxación crónica de rótula con una displasia severa de tróclea tratado con una trocleoplastía asociada a osteotomía de la TAT y reconstrucción del LPFM. En correlación con la literatura, el paciente evolucionó favorablemente, mejorando significativamente su calidad de vida y logrando comenzar a realizar actividades deportivas de bajo impacto. Luego de 37 meses postoperatorio, no presentó dolor ni tuvo un nuevo episodio de subluxación. En la radiografía de control no se evidenciaron cambios degenerativos.
CONCLUSIÓN
En pacientes con displasia severa de tróclea, el tratamiento combinado de partes blandas y altura rotuliana puede ser insuficiente. La trocleoplastía para mejorar encarrilamiento rotuliano, si bien es una técnica altamente demandante, ha demostrado buenos resultados en el corto y mediano plazo.
Luego de 37 meses de seguimiento evidenciamos una muy buena evolución clínica y funcional en un paciente tratado con trocleoplastía asociada a osteotomía de TAT y reconstrucción del LPFM.
BIBLIOGRAFÍA
- Beaufils P, Thaunat M, Pujol N, Scheffler S, Rossi R, Carmont M. Trochleoplasty in major trochlear dysplasia: current concepts. Sports Med Arthrosc Rehabil Ther Technol. 2012;21;4:7.
- Lippacher S, Dejour D, Elsharkawi M, Dornacher D, Ring C, Dreyhaupt J, Reichel H and Nelitz M. Observer Agreement on the Dejour Trochlear Dysplasia Classification: A Comparison of True Lateral Radiographs and Axial Magnetic Resonance Images. Am J Sports Med 2012;40(4):837-843.
- Matthew Bollier MD, John P. Fulkerson MD. The Role of Trochlear Dysplasia in Patellofemoral Instability. J Am Acad Orthop Surg 2011;19:8-16.
- Schöttle PB, Schell H, Duda G, Weiler A. Cartilage viability after trochleoplasty. Knee Surg Sports Traumatol Arthrosc. 2007;15(2):161-7.
- LaPrade RF, Cram TR, James EW, Rasmussen MT. Trochlear dysplasia and the role of trochleoplasty. Clin Sports Med. 2014;33(3):531-45.
- Song GY, Hong L, Zhang H, Zhang J, Li X, Li Y, Feng H. Trochleoplasty versus nontrochleoplasty procedures in treating patellar instability caused by severe trochlear dysplasia. Arthroscopy. 2014;30(4):523-32-
- Verdonk R, Jansegers E, Stuyts B. Trochleoplasty in dysplastic knee trochlea. Knee Surg Sports Traumatol Arthrosc. 2005;13(7):529-33.
- Thaunat M, Bessiere C, Pujol N, Boisrenoult P, Beaufils P. Recession wedge trochleoplasty as an additional procedure in the surgical treatment of patellar instability with major trochlear dysplasia: early results. Orthop Traumatol Surg Res. 2011;97(8):833-45.
- Ntagiopoulos PG, Dejour D. Current concepts on trochleoplasty procedures for the surgical treatment of trochlear dysplasia. Knee Surg Sports Traumatol Arthrosc. 2014;22(10):2531-9.
- Sami Faruqui BS, Matthew Bollier MD, Brian Wolf MD, Ned Amendola MD. Outcomes after Trochleoplasty. Iowa Orthop J. 2012;32:196-206.
