Fracturas de metáfisis proximal de tibia
Dr, Julián Ricardo Bourimborde (*)
RESUMEN: Entre los años 1989 y 1995 tratamos una serie de 21 casos de fracturas de Metáfisis Proximal de Tibia (MPT) realizando la reducción y osteosíntesis bajo control artroscópica y en algunos casos con el agregado de intensificador, de imágenes. Las reducciones se mantuvieron con tomillos anulados con o sin arandela, y con clavijas tipo Steinmann o Kirschnenners en algunos casos. El rápido inicio de la rehabilitación (24 o 48 hs del postope-ratorio) y la falta de complicaciones en esta serie, nos lleva a realizar esta presentación, con-vencidos de la utilidad de este método.
SUMMARY: Since 1989 we have treated a serie of 21 cases of Tibial Plateau Fractures (TPF), under arthroscopic control, with imagen intensificator device. The reduction was fixed with pins, like Steinmann or Kirschnner (in some fractures), or cantmla ted screws, for stronger fixation. we used this method in fractures Type I, II and I + of Holh cassification. The early beginning of the rehabilitation, and the low incidence of complications, motivate us to do this reported.
INTRODUCCION
Desde que instalamos la práctica de la Artroscopía convencidos del avance terapéutico que representaba, tratamos de aplicar sus principios a todas las patologías posibles al alcnace de nuestro equipo inicial.
Dentro del universo de la patología articular de la Rodilla, centramos nuestra atención en las fracturas de la metáfisis Proximal de Tibia (MPT), que fueran pasibles de reducción y fijación bajo el control visual del artroscopio. Este método lo hallamos descripto, tanto por L. Johnson como por Serge Parisier en sus respectivas obras, donde se mencionan los casos que son pasibles de recibirlo, aunque comen-zamos haciendo artroscopías para buscar lesiones asociadas (meniscales, condrales, etc.)
Al realizar el primer caso de fractura de platillo tibial, y ver su evolución, nos decidimos a realizar en forma rutinaria la exploración artroscópica de estas lesiones, con la intención de realizar la osteo-síntesis bajo control visual y "articulación cerrada".
En el replanteo del método, comenzamos a manejar el concepto de Articulación Cerrada, y a evaluar sus ventajas en este tipo de patologías. Conceptualmente, este principio nos convencía lo suficiente para ponerlo en práctica y comparativamente, la evolución de las cirugías convencionales de dicha patología parecía afirmar este criterio. Un buen complemento técnico para este procedimiento, es el uso de intensificador de imágenes, que nos per-mite una más rápida y eficaz colocación de los alambres guía de los tomillos canulados, o del elemento de síntesis que decidamos usar; además de mostrar la necesidad de colocación de injerto en aquellos casos que lo requirieran (hundimientos centrales).
Clasificación
Todas las clasificaciones de fracturas de MPT, coinciden en dividirlas de acuerdo a la fisiopatología, decribiéndolas con un mayor o menor detalle. Basándonos en la de Holt, que las divide en cinco grupos (I a V) de acuerdo a su mecanismo, utilizamos una simplificación de ésta:
Fracturas MPT:
I Por Compresión Axial (cizallamiento)
II Por Valgo forzado
III Por Varo forzado
y elegimos para tratar de esta manera a las de los grupos I y II, y las de tipo I + II. En esta selección evaluamos factores positivos y negativos para la misma, como:
Positivo: Articulación cerrada + menor agresión
No remoción de hematoma fracturario
Control visual de la reducción
Fijación con menor cantidad de elementos Movilización precoz 90° flexión al 39-5° día Mínimo tiempo de inter nación (no + 48 hs)
Ostesíntesis menos con fiable
Negativos:
Mayor control post-operatorio preventivo Mayor ansiedad del paciente para cargar
Realizamos una detallada explicación del método y del post-quirúrgico a cada uno de los pacientes, para lograr un buen resultado, ya que la buena evolución clínica suele alentar el apoyo precoz no autorizado.
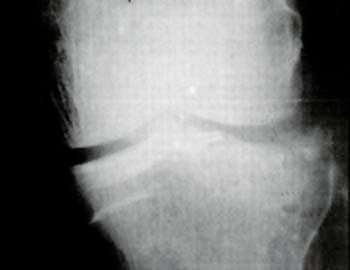
Foto 1
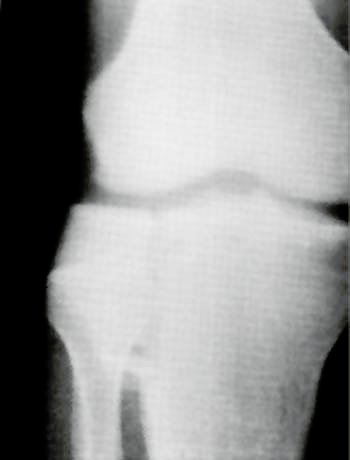
Foto 1 A
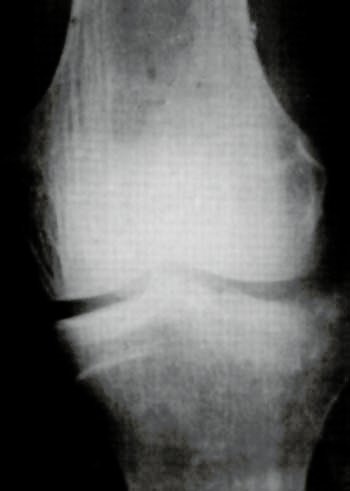
Foto 2
MATERIAL Y METODO
Desde Marzo de 1989 hasta Octubre de 1995, realizamos en 21 casos de fracturas articulares de MPT, tratamiento bajo control artroscópico, las que corresponden a los tipos I, II y I+II de la clasifica-ción mencionada. En uno de ellos se asociaba una fractura intercondfiea de fémur, resuelta de la misma forma, y en otro, la lesión abarcaba ambas tuberosidades tibiales (Tipo V de Holt).
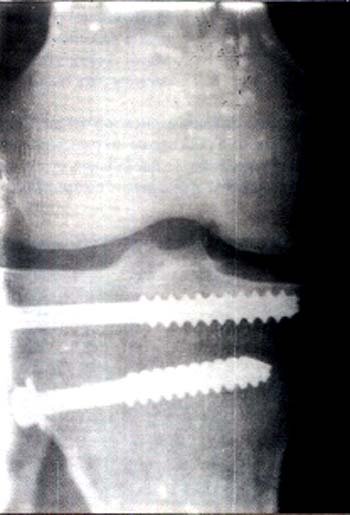
Foto 6
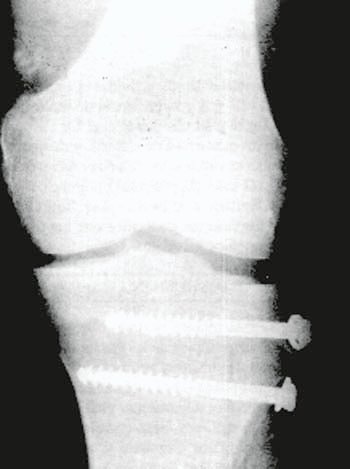
Foto 4

Foto 5

Foto 7
Las edades presentaron un rango de 12 a 70 arios, con una edad promedio de 43.9 años. Correspondieron a sexo masculino 14 (66%), y en sólo un caso se debió colocar injerto por hundimiento central. En estos casos se hallaron como lesiones asociadas: rupturas meniscales en 4 casos, usuras condrales en 9 casos, lesión de LCA en un caso, lesiones de otros ligamentos en ningún caso.
Técnica Qurúrgica
Las intervenciones se realizaron bajo anestesia raquídea o general inhalatoria, con manguito hemostático con la rodilla en 909 de flexión, y con brete sujeta-muslo. Se inicia la exploración realizando un exhaustivo lavado articular para mejorar la visión. Una vez localizada la fractura, se realizan las maniobras para su reducción y se fija el fragmento con alambres de Kirschrmer que servirán como guía a los tomillos canulados que ubicamos como osteo-síntesis. Dichos torrúllos se introducen en forma prácticamente percutánea por insiciones no superiores a los 15-20 mm de acuerdo a si se utilizan arandelas o no. Luego de realizado este paso, se suelta el manguito hemostático y se procede a lavar la articulación nuevamente. Se coloca drenaje aspirativo por 12 hs, y equipo de frío. se inmoviliza con férula en extensión, y a las 24 hs. se inician las movilizaciones activas del miembro lesionado. El contar con intensificador de imágenes en quirófano facilita y acelera bastante el proceso, pues ayuda en la colocación de los alambres guías de los tomillos, y en la elección de la longitud de los mismos, así como a ver la necesidad de injerto, en los casos de hundimientos centrales. El paciente se deja con férula de extensión y no se autoriza el apoyo hasta conseguir la consolidación radiológica; pero inicia la rehabilitación entre 24 y 48 hs de post-operatorio, consiguiendo habitualmente los 909 de flexión en los primeros días.
RESULTADOS
La evaluación de estos casos nos presentaba la dificultad de ser un grupo etario de edad madura cuyos requerimientos mecánicos a su articulación no eran demasiados, y su apreciación subjetiva muy variable. Decidimos usar los siguientes parámetros que considerábamos objetivos.
Consolidación, Rehabilitación y Complicaciones
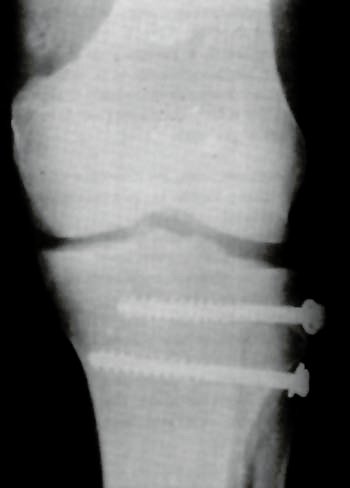
Foto 8
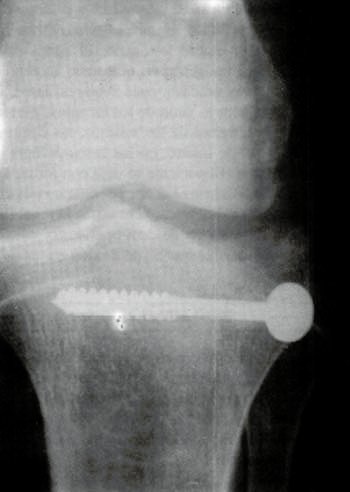
Foto 9
- Consolidación: La consolidación radiológica se consiguió en todos los casos antes de la 109 semana (promedio de 8.5).
- Rehabiltación: Los pacientes de este grupo comenza su rehabilitación a las 48 hs como máximo, consiguiendo extensión completa y flexión + de 909, entre el 3° y el 69; y la mayoría pasó deejercicios caseros al gimnasio. Complicaciones: estas las dividimos en unmediatas y mediatas, siendo las primeras sépticas y mecánicas las otras.
I) Sépticas: usamos de rutina la cobertura ATB por 96 hs y no hemos sentido infecciones.
2) Mecánicas: no observamos casos de adherencias ni fallas de síntesis, pero si un caso varo residual leve, aún asintomático.
Se constató recidiva de hundimiento central en otro caso y se debieron retirar los tomillos en tres más. Tomando en cuenta los parámetros mencionados: Consolidación, Rehabilitación, Complicaciones y agregando el factor Actividad, hemos obtenido los siguientes resultados:
Muy Buenos 11 (52,4%)
Buenos 6 (28,6%)
|
Regulares |
3 (14,2) |
|
Malos |
1 (4,8%) |
|
Total |
21 (100%) |
El tiempo de reinicio de sus actividades es la diferencia entre el MB y B y la presencia de limitación por dolor en los R y M. En dos R el dolor residual los producían los elementos de síntesis, y desapare-ció al retirar éstos; y el tercero debió ser menisectomizado (MI). El caso M, (65 años) presentó dolor persistente, y limitación de su actividad. Su follow-up no superó los O meses y sabemos que fue reope-rado pero no tenemos más datos.
DISCUSION
Originahnente esta técnica se desarrolla a partir de la exploración artroscópica de las fracturas de MPT, a fin de determinar lesiones asociadas. Se observa entonces la posibilidad por ligamentotaxis, bajo control visual directo; de mantener dicha reducción, con clavijas al principio, y luego con elementos más finnes, como tomillos comunes y canulados; y finalmente la posibilidad de iniciar precozmente la rehabilitación. En nuestra serie, los buenos resultados conseguidos en los primeros casos nos entusiasmaron con la misma nos llevaron a mejorarla. La posibilidad de no perder el Hematoma Fracturado y de no exponer el cartílago articular; consiguiendo un rápido inicio de la rehabilitación nos impulsaron a realizar esta serie, que hoy presentamos. El material de osteosíntesis usado fue: alambre de Kirschnner de 2,5 mm en lgunos casos, colocados en forma radiada; clavos de Steinmann de 3 mm (al principio), y tomillos de esponjosa y bulones, hasta conseguir los tomillos canulados de uso actual. Estos tomillos nos permiten realizar la reducción, fijarla con clavijas temporarias, controlar la misma y colocar los alambres guía de los tomillos controlados con intensificador de imágenes. La mecanización de la técnica, con el agregado del intensificador de imágenes simplifica y acorta el procedimiento. La necesidad de inmovilización post-operatoria, depende de las caracteristicas del paciente, en los que se refiere a seguir nuestras indicaciones de no carga. En los casos en que tenemos dudas, utilizamos férulas bi-valvadas, que se retiran 3 o 4 veces al día para realizar los ejercicios de rehabilitación. Si bien el "follow up" no es muy significativo, ya que los primeros casos datan de fines de 1989; todos los pacientes retomaron a su actividad laboral ante-rioral accidente, y a la práctica amateur de deportes, con buena función y sin limitaciones manifiestas. Ninguno de ellos era deportista de alta performance (HP) y un grupo elevado era de + de 40 años.
CONCLUSIONES
Luego de realizar y evaluar este procedimiento cre-emos que la exploración artroscópicxa de las fractu-ras de MPT, sobre todo las externas, de la llamada "zona muda", es una alternativa por demás intere-sante, que nos permitió, en los casos mencionados, la resolución de las mismas por abordajes mínimos, una muy buena evolución y un regreso a las tareas en un tiempo sustancialmente menor que el habitual para estas lesiones. La dificultad mayor a nuestro criterio es la correcta selección del tipo de fractura y las características del paciente en cuanto a respetar nuestras indicaciones. Además al no abrir el foco, evitatnos la pérdida del hematoma fracturario que es el primer paso en la consolidación de la fractura; al no realizar una artrotomía convencional minimi-zamos la agresión del cartílago, y al realizar el lavado de la hemartrosis evitamos el riesgo de las adherencias post-quirúrgicas y aceleramos y facilitamos el proceso de rehabilitación. Estos tres factores fundamentan nuestro criterio de "articulación cerrada" que mencionamos anteriormente y que consideramos que justifican que sigamos tratando de aplicar los métodos artroscópicos en esta patología.
BIBLIOGRAFIA
- Bennett WF, Browner B: Tibial plAteau fractures: a study of associated softtisue injuries. J -Orthop-Trauma. 1994; 8 (3); 183.
- Gaspari RB, et al: The role of arthrocopy in the manage-ment of Tibial Platean Fractures. Arthroscopy, 1:76-1985.
- Gauchoiz J and Daborge A: fractures de l'exu.emité superieur du Tibia, EMC 44805, 1970.
- Dandy D: Arthroscopic Surgery of the Knee. Livingstone, Edimburgo, 1983.
- Fowble CD, Zimmer JW, Schepsis AA: The role of Arthrosopy in the assessment and treatment of Tibial Platean Fractures. Arthroscopy. 1993; 9 (5), 584,
- Guanche CA, Madanan AW: Arthroscopic magement of Tibial Platean Fractures. Arthroscopy, 1993; 9 (4): 467.
- Holh M: Tibial Condylar Fractwrs. JBJS; Am: 49; 1455.
- Holzach P, Matter P, Minter J: Arthroscopically assis-ted treatment of lateral Tibial Platean Fractures in skiers: use of cannulated reduction sistem. J Orthop Trauma. 1994. Aug; 8 (4): 273.
- Hplzach P, Matter P: Arthroscopically guided oste-osyntesis of lateral Tibial Platean Fractures. Z- U- V: 1993; Suppl. 1: 157 (Medline Ref).
- Insall JM: Surgery of the Knee. 1984.
- Itokatzu M, Matsunaga T: Arthroscopyc restoation of depressed Tibial Platean Fractures using bone and hydroxiapatite graft. Arthroscopy, 1993; 9 (1): 103.
- Jenninngs JE: Arthroscopy management of Tibial Platean Fractures. Arthroscopy. 1: 160, 1985.
- Johnson Lanny L: Arthroscopyc Surgery. Mosby & Cía, 1986.
- Koval ICL, sabders R, Borrelli J, et al: indirect reduc-tion and
- Kohut M, Leyvraz PF: Les lesiones cartilagineuses, meniscales et ligamentaries dans le pronostic des fractures des plateaux tibial. Acta Orthop. Belg. 1994; 60 (1):81.
- Keofh P, Kelly C, Cashman WF, et al: percutaneus screw fixation of Tibial Platean Fractures. Injury. 1992; 23 (6):: 387.
- Levy O, Salai M, Ganel A, et al: The operative results of Tibial Platean Fractures in older patients: a long term follow-up and review. Bull - Hosp - Jt - Dis, Spring 1993; 53 (1): 15.
- O'Dwyer KJ, Bbic VR: Arthroscopic management of Tibial Platean Fractures Injury, 1992; 23 (4): 261.
- Parisier Serge J: techniques in Therapeutic Arthroscopy. Rayen Press, 1993.
- 20 Sarmiento A, Kimnan PB and Latta LL: Closed func-tional treatment of Fractures NY. Springen - Vend. 1981.
- Segal D, Mallik AR, Wetzier MY, et al: Early weigth bearning of lateral Platean Tibial Fractures. Clin-Orthop. 1993. Sept. (294): 232.
- Sefa. Muezzinoglu, Guntekin guner; et al: Arthroscopically assited Tibial Platean Fracture management: a modified method. Arthroscopy. 1995; 11 (4): 506.
- Smillie JM: Traumatismos de la Articualción de la Rodilla. JIMS, 1980.
- Vanganess CT Jr; Ghaderi B, Hohl M, Moore TM: Arthroscopy of meniscal injuries with Tibial Platean Fractures. JBJB -Br. 1994 May; 76 (#):488.
- Young MJ, Barrack RLK: Compliactions of internal fixation of Tibial Platean Fractures. Orthop. Rev. 1994 Feb; 23 (2): 149.
(*) Esquel. Chubut. Para optar a Miembro Titular..
