ARTROSCOPIA | VOL. 21, Nº 3 : 95-101 | 2014
ARTÍCULO ORIGINAL
Experiencia y Manejo en Artritis Séptica (AS) en Cirugía de Reconstrucción de Ligamento Cruzado Anterior (LCA)
Dr. Rafael Calvo1, Dr. David Figueroa1, Dr. Alex Vaisman1, Dra. Zoy Anastasiadis1,
Dra. Paulina De La Fuente2, Dr. Arturo Olid3, Dr. Federico Gili1, Dr. Juan José Valderrama4
1Departamento de Traumatología y Ortopedia, Clínica Alemana de Santiago, Chile. 2Departamento de Traumatología y Ortopedia Infantil, Clínica Alemana de Santiago, Chile. 3Hospital de San Carlos de Chillán, Región del Bío-Bío, Chile. 4Mutual de Seguridad de Santiago, Chile.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
RESUMEN
Objetivo: Identificar la incidencia, factores de riesgo asociados y resultados funcionales en un grupo de pacientes que presentaron una artritis séptica luego de la reconstrucción primaria de ligamento cruzado anterior.
Materiales y Métodos: Estudio retrospectivo de una serie de pacientes sometidos a reconstrucción primaria del ligamento cruzado anterior, entre enero del 2000 y mayo del 2011. Se revisaron las fichas clínicas y protocolos operatorios analizando incidencia, presentación, gérmenes involucrados, factores de riesgo, tratamiento y resultados funcionales.
Resultados: Analizamos 1.796 casos de reconstrucciones primarias del ligamento cruzado anterior, edad promedio de 26.5 años, identificando 9 casos de infecciones articulares y con una incidencia global de 0,5%. Siete se presentaron en pacientes con autoinjerto de isquiotibiales, 2 en aloinjerto y ninguna en autoinjerto HTH. Entre los factores de riesgo intraoperatorios evaluados no se encontró correlación significativa. En todos los pacientes se realizó aseo quirúrgico artroscópico, preservando el injerto en el 67% de los casos. El score de Lysholm promedio fue 95 puntos.
Conclusiones: La artritis séptica luego de la reconstrucción de ligamento cruzado anterior es una complicación de baja frecuencia. El manejo precoz es fundamental para obtener buenos resultados funcionales, no siendo necesaria la remoción del injerto en la mayoría de los casos.
Nivel de Evidencia: IV.
Tipo de Estudio: Serie de Casos.
Palabras claves: Reconstrucción LCA; Infección Articular; Artritis Séptica; Complicaciones
ABSTRACT
Objective: To identify the incidence, associated risk factors and functional outcomes of a group of patients who presented septic arthritis after anterior cruciate ligament reconstruction.
Materials and Methods: Retrospective study of a series of patients who underwent anterior cruciate ligament reconstruction between January 2000 and May 2011. Medical and operative charts were reviewed to analyze incidence, presentation, involved microorganisms, intraoperative risk factors, treatment and functional results.
Results: We analyzed 1.796 cases of primary ACL reconstructions, mean age 26.5 years, identifying 9 cases of joint infections with an overall incidence rate of 0.5%. Seven occurred in patients with hamstring autograft, 2 in allograft and none in HTH autograft. Among the intraoperative risk factors evaluated, no significant correlation was found. All patients underwent arthroscopic drainage preserving the graft in 67% of the cases. The average Lysholm score was 95 points.
Conclusion: Septic arthritis after anterior cruciate ligament reconstruction is a rare complication. Early management is essential to obtain good functional results, not requiring graft removal in most of the cases.
Level of Evidence: IV.
Study Design: Cases Series.
Key words: ACL Reconstruction; Articular Infection; Septic Arthritis; Complications
INTRODUCCIÓN
La lesión del ligamento cruzado anterior es una patología frecuente y una de las condiciones más comúnmente tratadas en la rodilla, con tasas estimadas de más de 100.000 reconstrucciones al año en los Estados Unidos.1 No obstante, éste procedimiento no está exento de complicaciones, siendo la artritis séptica una de las más temidas. Si bien ésta no tiene una presentación frecuente, con una incidencia reportada entre un 0.14-1.7%, es una complicación seria que de no ser tratada oportunamente puede generar consecuencias devastadoras para la articulación, como falla del injerto, daño del cartílago y disfunción articular.2-5
La correcta identificación de este cuadro clínico en conjunto con los factores predisponentes son fundamentales para el inicio de una terapia precoz y efectiva, que permita así disminuir las comorbilidades asociadas,6 asegurando además el éxito la de la cirugía. Sin embargo, pese a que los signos clínicos son similares a los de una artritis séptica clásica, hay autores que han descrito su presentación de forma indolente,7 lo cual dificulta el diagnóstico y tratamiento oportuno, siendo fundamental contar con un alto índice de sospecha.
Por otro lado la baja frecuencia y heterogeneidad de los reportes en la literatura, describen una gran variedad de tratamientos con un amplio rango de resultados y diferentes factores de riesgo que tienden a generar mayor confusión, motivo por el cual actualmente no existe consenso ni guías clínicas claras para el manejo de este cuadro infeccioso.5
La mayoría de los autores está de acuerdo en el aseo quirúrgico artroscópico en conjunto con antibióticos específicos, siendo el punto de mayor controversia la retención o remoción del injerto.
Matava et al.8 realizó una encuesta sobre este tema a directores de programas de becas ortopédicas, en que la mayoría coincidió que la preservación del injerto y la repetición del lavado artroscópico tantas veces como fuera necesario sería la mejor indicación. Sin embargo, algunos autores aun creen que la eliminación del injerto es una parte esencial del proceso de curación. Un grupo de autores plantea retirar el injerto de forma inmediata, mientras que otros lo hacen con la presencia de una infección persistente o imágenes macroscópicas claras de compromiso del injerto utilizado. La falta de resultados concluyentes hace que sea difícil conseguir un consenso respecto a la mejor conducta en el tratamiento de esta patología.
El objetivo de nuestro trabajo fue determinar la incidencia de artritis séptica en pacientes sometidos a una reconstrucción primaria del LCA, en conjunto con la identificación de factores de riesgo asociados y resultados funcionales en estos pacientes.
MATERIAL Y MÉTODOS
Se realizó una revisión retrospectiva a través del registro electrónico de todos los pacientes sometidos a reconstrucción primaria de LCA, en un período de 11 años y 4 meses (entre enero del 2000 y mayo del 2011). Se identificaron todos aquellos casos que cursaron con un cuadro de artritis séptica posterior al procedimiento quirúrgico, calculándose la incidencia correspondiente. El seguimiento fue realizado a todos los pacientes que presentaron una infección intra-articular post-operatoria en un rango de 18 a 108 meses. El estudio contó con la aprobación del comité de ética de nuestro centro.
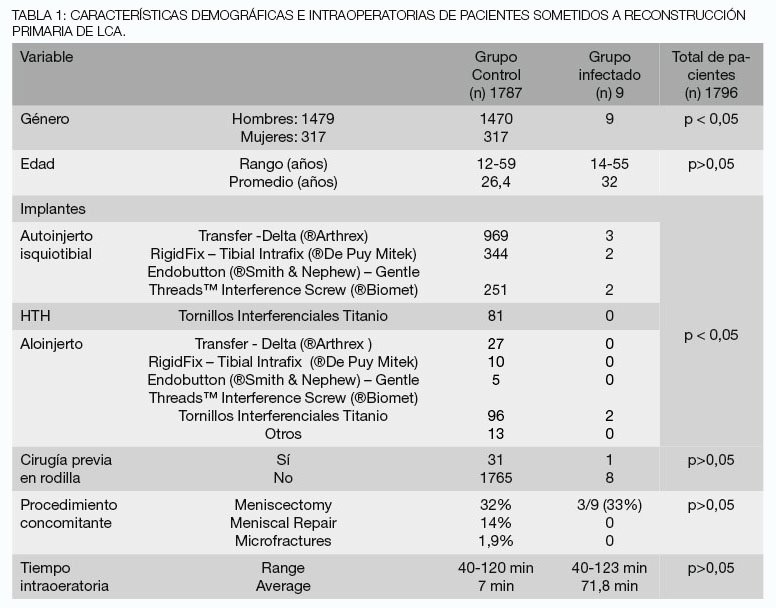
La muestra incluyó 1.796 pacientes sometidos a reconstrucción primaria de LCA con diferentes tipos de injerto. El promedio de edad del grupo estudiado fue de 26.5 años (rango 12 a 59 años), siendo 82.3% hombres y 17.7% mujeres (Tabla I).
En todos los casos se realizó reconstrucción de LCA con asistencia artroscópica, se utilizó torniquete de isquemia y profilaxis perioperatoria con cefazolina intravenosa, hasta completar 24 horas. Se utilizó clindamicina intravenosa en los casos de alergia a penicilina. La preparación peri-operatoria del sitio quirúrgico fue realizada con solución de clorhexidina gluconato jabonosa 2%, seguido por pincelado con solución de clorhexidina tinturada con base alcohólica.
En 1.564 pacientes se utilizó autoinjerto de isquiotibiales (STG), en 81 pacientes autoinjerto de tendón patelar hueso-tendón-hueso (HTH), y en 151 pacientes aloinjerto. Los implantes de fijación utilizados para cada caso se describen en la Tabla I. En los casos de reconstrucción con STG se utilizó un drenaje intrarticular y además un drenaje en el sitio de la toma de injerto por 24 hs. En los casos de reconstrucción con HTH y aloinjerto se utilizó un drenaje intrarticular. Todos los pacientes se hospitalizaron de rutina 2 días.
En todos aquellos pacientes que presentaron síntomas como derrame, aumento de temperatura local y fiebre post-operatoria, se inició una evaluación diagnóstica para artritis séptica. En ellos se solicitó exámenes de sangre (hemograma, velocidad de sedimentación (VHS), proteína C reactiva (PCR) y punción articular para estudio del líquido. Se estableció el diagnóstico de infección intra-articular post-operatoria en aquellos que presentaron parámetros inflamatorios alterados y/o alteración del análisis del líquido articular. En ellos se realizó un lavado artroscópico inmediatamente hecho el diagnóstico. Se repitió el aseo quirúrgico en aquellos casos en que no hubo evolución favorable. En todos se inició tratamiento antibiótico intravenoso de amplio espectro una vez tomado un cultivo, con ajuste posterior de terapia según cultivo y antibiograma. En todos se completó tratamiento intravenoso por 4 semanas y luego vía oral por 2 semanas.
Todos los pacientes continuaron luego del alta en controles ambulatorios y reiniciaron su pauta de rehabilitación kinésica, ajustándose según síntomas y dolor. Se realizó al final del seguimiento una evaluación con el Test de Lysholm a todos los pacientes y una encuesta respecto al retorno deportivo.
El análisis estadístico se realizó con programa Stata 11.0® (StataCorp, College Station, TX 77845) para evaluar qué variables podrían influir en la presentación de artritis séptica versus el global de pacientes. Se utilizó un análisis de regresión simple para variables cuantitativas (edad y tiempo operatorio) y tipo de fijación utilizado; y un test de Chi-cuadrado para variables categóricas (procedimientos intraoperatorios asociados, cirugía previa ipsilateral), considerando significativo un valor p <0,05. Se analizó además los resultados funcionales de los pacientes que presentaron infección con test de U de Mann-Whitney.
RESULTADOS
Se analizaron 1.796 casos de reconstrucciones primarias del LCA, identificando 9 casos en los que se estableció el diagnóstico de artritis séptica postoperatoria, determinando una incidencia global de 0.5% infecciones.
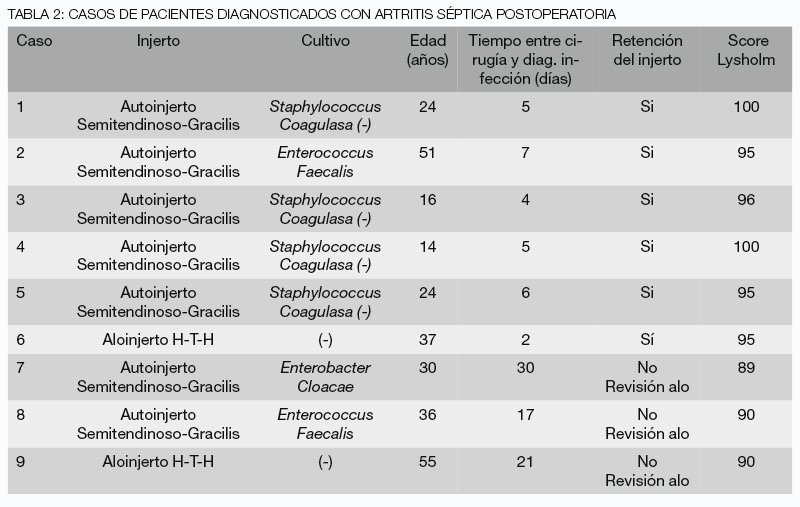
Los pacientes con diagnóstico de artritis séptica presentaron un rango etario promedio de 32 años (14 – 55 años). . El tiempo de isquemia promedio de la cirugía de reconstrucción fue de 75 minutos.
El diagnóstico de infección intrarticular se realizó entre 2 y 30 días post reconstrucción de LCA. Al momento del diagnóstico todos los pacientes presentaron dolor y derrame, 4 pacientes presentaron fiebre con temperatura mayor a 38°. A todos se les realizó cultivo del líquido articular.
El agente infeccioso más frecuentemente aislado fue el Staphylococcus Coagulasa (-) en 4 de los 9 casos, seguido de Enterococcus Faecalis en 2 casos y Enterobacter Cloacae en 1 caso. Los cultivos resultaron negativos en los dos casos correspondientes a aloinjerto.
En cuanto al tipo de injerto utilizado, 7 infecciones ocurrieron en pacientes con autoinjerto de STG, 2 en aloinjertos y ninguna en autoinjerto de HTH.
La incidencia registrada fue de 0.45% para autoinjerto STG versus 1.3% para aloinjerto, con una diferencia no estadísticamente significativa (p=0.17).
En 3 casos se utilizó fijación femoral con TRANSFIX® (Arthrex) y tibial con tornillo interferencial Delta® (Arthrex), en 2 casos fijación femoral con RIGIDFIX® (De Puy) y tibial con INTRAFIX® (De Puy), en 2 casos se utilizó Endobutton® (Smith & Nephew) femoral y tornillo interferencial tibial Gentle Threads™ (®Biomet); y en dos casos se utilizaron tornillos interferenciales (Tabla I). En tres pacientes se realizó menisectomía parcial asociada a la reconstrucción. En ninguno de estos pacientes se realizaron otros procedimientos asociados en el mismo tiempo quirúrgico. Ninguno de los pacientes registró cirugías previas (Tabla I).
Todos los pacientes fueron sometidos a un lavado artroscópico profuso al momento del diagnóstico clínico. No se esperó la confirmación del cultivo del líquido intrarticular para el inicio de tratamiento. Se controlaron parámetros inflamatorios cada 48 hs., y se repitió el lavado quirúrgico en aquellos casos en que no hubo una evolución favorable. En 6 de los 9 pacientes (67%) se preservó el injerto requiriendo sólo un aseo quirúrgico. En 2 pacientes se debió repetir el lavado articular y retirar el injerto e implantes en el tercer lavado quirúrgico por persistencia de infección clínica y elevación de parámetros inflamatorios. En 1 paciente se retiró el injerto en el primer lavado (infección en aloinjerto) por su mal aspecto macroscópico. En estos tres casos el tiempo transcurrido entre la reconstrucción primaria y el diagnóstico de infección fue mayor a 1 semana (rango de 17 y 30 días) y en todos se objetivó una colonización del túnel tibial con cultivos de tejido positivos. En los 3 pacientes en que se retiró el injerto, se realizó revisión con aloinjerto una vez resuelto el cuadro infeccioso.
Al evaluar factores intraoperatorios; tiempo quirúrgico, procedimientos asociados, tipo de fijación y antecedentes de cirugía de rodilla previa, no se encontró correlación significativa con el desarrollo de artritis séptica postoperatoria. Tampoco hubo correlación significativa respecto a la edad de los pacientes (Tabla I). No se evaluó profilaxis antibiótica preoperatoria ni uso de drenaje, ya que se siguió el mismo protocolo en todos los pacientes.
En cuánto a la evaluación funcional al final del seguimiento (12-101 meses), el score de Lysholm promedio fue 95 puntos (rango 89 a 100 puntos) (Tabla II). Se comparó estadísticamente el resultado de los 6 pacientes en que se preservó el injerto con los 3 pacientes en que se retiró, siendo significativamente mejor en el primer grupo (p=0.03).
En todos los casos se logró control definitivo y erradicación de la infección. No hubo casos de reinfección al final del seguimiento.
DISCUSIÓN
La incidencia de infección luego de una reconstrucción artroscópica del LCA es una complicación rara,5 pero que sin embargo debe siempre tenerse en cuenta debido a las consecuencias devastadoras que puede generar en la articulación, tales como pérdida del cartílago hialino y artrofibrosis.7
En nuestro estudio con una serie de 1.796 pacientes, 9 casos presentaron un cuadro de infección, obteniendo una incidencia global de 0.5%, lo cual confirma la baja frecuencia reportada de esta patología en la literatura.
Si bien la mayoría de los autores reportan presentaciones clínicas similares,9 con dolor, eritema, derrame y secreción, también se ha descrito que el cuadro puede ser indoloro y el diagnóstico no ser tan obvio estando enmascarado por cambios del postoperatorio,6,7 especialmente frente a la presencia de patógenos con moderada agresividad como el estafilococo coagulasa negativa.10
En nuestra serie, los pacientes se manifestaron con signos similares a los descritos para una artritis séptica clásica presentando dolor y derrame como síntomas principales, solo en 4 se objetivo fiebre (temperatura mayor a 38°) al momento del diagnóstico.
En cuanto al tiempo de presentación de la infección, se debe prestar especial atención a aquellos pacientes que presenten síntomas el primer mes de post operados, ya que es en este tiempo el período en que se manifiestan la mayoría de las infecciones post-operatorias.
Scollin-Borg et al. plantean la importancia de la duración de los síntomas, ya que mientras el dolor postoperatorio generalmente dura unos pocos días, la persistencia de éste y la ausencia de mejoría en los síntomas deben hacer sospechar una artritis séptica.7
Williams11 en una serie de 7 pacientes reporta 21 días como promedio de diagnóstico, Indelli12 entre los 9 y 34 días, Mcallister13 entre 8 y 18 días y otros estudios entre los 2 y 45 días.3,9,14,15 En nuestra serie el diagnóstico se realizó entre los 2 y 30 días, acorde con lo reportado previamente.
Además de la clínica, el diagnóstico se basa en los estudios de laboratorio y el análisis del líquido articular, que confirmarán la infección si el cultivo es positivo. En general el recuento de glóbulos blancos en el hemograma no se ve constantemente alterado como sí ocurre con la VHS y PCR,9,13 las cuales sí nos son útiles cuando estamos sospechando el diagnóstico.
Una variedad de microorganismos han sido implicados en la artritis séptica post reconstrucción del LCA, siendo típicamente infecciones bacterianas.5
Los gérmenes más reportados en la literatura son el estafilococo aureus11-14 (31%) seguido del estafilococo coagulasa-negativo, principalmente el estafilococo epidermidis3 (14%).
Si bien en nuestra serie el microorganismo más comúnmente encontrado fue este último (44%), existen otros reportes que concuerdan con nuestros resultados. Judd9 en su serie encontró un 72% de los cultivos positivos para e. epidermidis, Van Tongel3 reportó 63.3% y Torres-Claramunt6 66% confirmados con e. coagulasa-negativo.
Respecto al tipo de injerto, en nuestra serie no hubo infecciones en el grupo intervenido con autoinjerto HTH. El 78% de las infecciones se presentaron en el grupo de autoinjerto STG versus el 22% en aloinjertos, sin embargo registramos una mayor incidencia en éste último grupo 0.45% (7/1564) versus 1.3% (2/151) respectivamente, siendo ésta diferencia estadísticamente no significativa (p>.05).
La tendencia de menores infecciones con autoinjertos de HTH en comparación con injertos de isquiotibiales ha sido previamente descrita en la literatura.
Judd et al.9 evaluó los resultados de 1.615 pacientes durante un período de 8 años, con una tasa global de infección profunda de 0.68%, en la cual encontraron que todas las infecciones se presentaron en injertos de isquiotibiales pese a que la mitad de sus reconstrucciones se realizaron con autoinjertos HTH. Maletis et al.16 en una serie de 10.626 casos, reportó que los autoinjertos de isquiotibiales presentaron un riesgo de 8.2 veces mayor que los de HTH para infecciones profundas.
Por otro lado, al comparar autoinjertos de isquiotibiales versus aloinjertos, nuestros hallazgos no coinciden con lo reportado por la mayoría de los estudios en la literatura, que en general demuestran una mayor incidencia de infecciones en los primeros.9,16,17
Barker et al. en una serie de 3.126 reconstrucciones de LCA encontró un 0.58% de infecciones; 0.44% en aloinjertos y 1.44% en autoinjerto de isquiotibiales.
Creemos que esta tasa de infecciones relativamente mayor observada en nuestro grupo de aloinjertos se puede atribuir al número limitado de casos en que se utilizó este injerto, ya que representa apenas el 8.4% del total de la serie.
Sin embargo, al analizar la incidencia específica de infecciones con isquiotibiales, presentamos menores tasas (0.45%) que las reportadas por estudios como el de Maletis et al. (0.74%),16 Barker el al. (1.44%)17 y Judd et al. (5.6%).9
En cuanto a los factores de riesgo asociados a este cuadro infeccioso, la cirugía de rodilla previa y procedimientos quirúrgicos de forma concomitante han sido a menudo, pero no universalmente, descritos.7,9 Este último, probablemente por el aumento de los tiempos operatorios, mayores incisiones y/o uso de materiales de sutura que resultan como un cuerpo extraño.9
En nuestro estudio, al evaluar factores de riesgo intraoperatorios: tiempo quirúrgico, procedimientos asociados, tipo de fijación y antecedentes de cirugía de rodilla previa, no se encontró correlación significativa con el desarrollo de artritis séptica postoperatoria.
Si bien no existen guías especificas sobre el tratamiento ideal en este tipo de pacientes, la mayoría de los reportes en la literatura12,18 están de acuerdo con el tratamiento precoz con aseos y debridamiento artroscópico, antibióticos endovenosos y en lo posible retención del injerto, siempre y cuando este no esté afectado.
Autores como Burks14 recomiendan retirar el injerto si éste se observa comprometido a la visión artroscópica o si hay dificultad para controlar la infección, realizando una cirugía de revisión precoz al terminar la terapia antibiótica, con la certeza de haber erradicado la infección.
En el 67% de nuestros pacientes se mantuvo el injerto. De los 3 casos en que se retiró, en 2 se debió a la persistencia de la infección y en 1 por su mal aspecto macroscópico.
Barker et al.17 comenta que en una revisión de 188 casos de infección reportados en la literatura, 76 injertos fueron retenidos (64%), resultado similar al observado en nuestra serie.
Un hecho que llama la atención en nuestros 3 casos en que se retiró el injerto, es que el diagnóstico se realizó con más días de evolución desde la cirugía respecto a los casos en que se preservó (23 versus 5 días promedio).
Wang et al.2,5 concluye que el diagnóstico temprano es importante para la retención del injerto, ya que en su serie los pacientes diagnosticados después de 7 días desde el inicio de la infección tuvieron una mayor tasa de retiro del injerto.
Por otro lado, en los 2 casos en que se retiró el injerto por persistencia de la infección, destaca que los cultivos fueron positivos para gérmenes atípicos (E. Cloacae, E. Faecalis), confirmándose la colonización del túnel tibial con cultivos de tejido positivos, lo cual podría influir en la persistencia de la infección pese a los aseos quirúrgicos repetidos en estos casos.
Saper et al.5 realizó una revisión sistemática de 11 trabajos con 90 pacientes en los cuales identificó como uno de los factores de falla al tratamiento de una artritis séptica post reconstrucción del LCA la presencia de microorganismos como el S. Aureurs, ya que aparentemente tendrían una mayor virulencia y por lo tanto una mayor severidad del cuadro infeccioso.
Esto mismo se ve reflejado por Indelli,12 en una serie de 6 pacientes observando mejores resultados en pacientes con cultivos positivos para E. epidermidis. De 3 pacientes que presentaron infección por E. aureus, debió retirar el injerto en 2 de ellos (ambos con diagnóstico de infección después de 7 y 20 días) y el único que evolucionó satisfactoriamente con retención del injerto fue aquel en que el diagnóstico se realizó a los 2 días. Es así como sugiere que la decisión de preservar el injerto podría tomarse en pacientes con cultivos positivos para gérmenes de menor virulencia.
En cuanto a la evolución de estos pacientes desde el punto de vista funcional, en la literatura se reportan en general buenos resultados, con puntajes de Lysholm promedio que van desde los 71 puntos3,9 hasta resultados sobre 90 puntos.13-15,19 En nuestra serie se obtuvo una mediana global de 95 puntos, con una diferencia estadísticamente significativa (p=0.03) a favor de los pacientes en que se preservó el injerto; 97 versus 90 puntos promedio.
Creemos que el actuar precozmente en el control de la infección e intentar preservar el injerto, ayudan a obtener buenos resultados (Fig. 1).
Actualmente existe consenso en que el daño condral derivado del proceso infeccioso junto a un comienzo tardío en el proceso de rehabilitación serían las principales causas de resultados funcionales desfavorables a largo plazo.9,18,20 No nos fue posible determinar factores demográficos ni intraoperatorios asociados al desarrollo de la infección, por lo que la sospecha clínica oportuna se convierte en el factor de mayor importancia para lograr un diagnóstico oportuno
CONCLUSIÓN
Podemos concluir luego de esta revisión que la artritis séptica post reconstrucción de LCA es una complicación de baja frecuencia, y tendiendo esto en cuenta es fundamental poder reconocer los signos y parámetros de laboratorio que orientan a este cuadro para así manejarlo de forma precoz, permitiendo a los pacientes un retorno satisfactorio a sus actividades previas. La retención del injerto en la medida que sea posible es importante para la obtención de mejores resultados funcionales.
BIBLIOGRAFÍA
- LM, Battaglia TC, Patino P, Reichmann W, Hunter DJ, Richmond JC. A retrospective comparison of the incidence of bacterial infection following anterior cruciate ligament reconstruction with autograft versus allograft. Arthroscopy. 2008 Dec;24(12):1330-5.
- Wang C1, Lee YH, Siebold R. Recommendations for the management of septic arthritis after ACL reconstruction. Knee Surg Sports Traumatol Arthrosc. 2013 Sep 6.
- Van Tongel A, Stuyck J, Bellemans J, Vandenneucker H. Septic arthritis after anterior cruciate ligament reconstruction: a retrospective analysis of incidence, management and outcome. Am J
-
Sports Med. 2007;35:1059-1063.
Sonnery-Cottet B1, Archbold P, Zayni R, Bortolletto J, Thaunat M, Prost T, Padua VB, Chambat P.Prevalence of septic arthritis after anterior cruciate ligament reconstruction among professional athletes. Am J Sports Med. 2011 Nov;39(11):2371-6. - Saper M1, Stephenson K2, Heisey M3. Arthroscopic Irrigation and Debridement in the Treatment of Septic Arthritis After Anterior Cruciate Ligament Reconstruction. Arthroscopy. 2014 Jun;30(6):747-754.
- Torres-Claramunt R1, Pelfort X, Erquicia J, Gil-González S, Gelber PE, Puig L, Monllau JC. Knee joint infection after ACL reconstruction: prevalence, management and functional outcomes. Knee Surg Sports Traumatol Arthrosc. 2013 Dec;21(12):2844-9.
- Binnet MS, Bas¸ahir K (2007) Risk and outcome of infection after different arthroscopic anterior cruciate ligament reconstruction techniques. Arthroscopy 23:862–868.
- Matava MJ, Evans TA, Wright RW, Shively RA (1998) Septic arthritis of the knee following anterior cruciate ligament reconstruction: results of a survey of sports medicine fellowship directors. Arthroscopy 14:717–725.
- Judd D, Bottoni C, Kim D, Burke M, Hooker S. Infections following anterior cruciate ligament reconstruction. Arthroscopy. 2006;22:375-384.
- Schollin-Borg M1, Michaëlsson K, Rahme H. Presentation, outcome, and cause of septic arthritis after anterior cruciate ligament reconstruction: a case control study. Arthroscopy. 2003 Nov;19(9):941-7.
- Williams RJIII, Laurencin CT, Warren RF, Speciale AC, Brause BD, O’Brien S (1997) Septic arthritis after arthroscopic anterior cruciate ligament reconstruction: diagnosis and management. Am J Sports Med 25:261–267.
- Indelli PF, Dillingham M, Fanton G, Schurman DJ: Septic arthritis in postoperative anterior cruciate ligament reconstruction. Clin Orthop Relat Res.2002;398:182–8.
- McAllister DR, Parker RD, Cooper AE, Recht MP, Abate J (1999) Outcomes of postoperative septic arthritis after anterior cruciate ligament reconstruction. Am J Sports Med 27:562–570.
- Burks RT, Friederichs MG, Fink B, Luker MG, West HS, Greis PE (2003). Treatment of postoperative anterior cruciate ligament infections with graft removal and early reimplantation. Am JSports Med 31:414–418.
- Viola R, Marzano N, Vianello R. An unusual epidemic: staphylococcusnegative infections involving anterior cruciate ligament reconstruction with salvage of the graft and function. Arthroscopy. 2000;16:173-177.
- Maletis GB1, Inacio MC, Reynolds S, Desmond JL, Maletis MM, Funahashi TT. Incidence of postoperative anterior cruciate ligament reconstruction infections: graft choice makes a difference. Am J Sports Med. 2013 Aug;41(8):1780-5.
- Barker JU1, Drakos MC, Maak TG, Warren RF, Williams RJ 3rd, Allen AA. Effect of graft selection on the incidence of postoperative infection in anterior cruciate ligament reconstruction. Am J Sports Med. 2010 Feb;38(2):281-6.
- Riel KA, Primbs J, Bernett P (1994) Arthroscopic distensión irrigation in acute postoperative infection of the knee joint–longterm follow-up. Chirurg 65(11):1023–1027.
- Guala Agustín, Makino Arturo, Costa Paz Matías, Ayerza Miguel, Sánchez Marisa, Músculo D. Luis. Artritis séptica luego de la reconstrucción artroscópica del LCA. Rev Argent Traum Deport 2008.
- Mouzopoulos G1, Fotopoulos VC, Tzurbakis M. Septic knee arthritis following ACL reconstruction: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2009 Sep;17(9):1033-42.