ARTROSCOPIA | VOL. 8, Nº 1 : 12-19 | 2001
L.C.P. Area de Insercion Tibial
Dres. Aleandro Ranalletta, Nestor Brigatti, Walter Rossi, Maximiliano Ranalletta
RESUMEN:
El L.C.P. se extiende desde su area de insercion de 13 X 13 mm en la cara posterior de la tibia, dirigiendose hacia arriba y hacia adentro, para insertarse en un area de 30 X 13 mm en la cara interna del condilo interno del femur'.
La &It& de reconstruccion de los ligamentos cruzados, debe tener como objetivo imprescindible, la exacta reproduccion de su isometria.
Mucho se discute de corm, donde y cuantos haces deben de emplearse para reproducir la anatomia y la isometria femoral del L.C.P.
Por el contrario la insercion tibial posee una anatomfa poco difundida, y de escasas a nulas referencias tecnico-quirurgicas, para una adecuada reproducci6n de su isometria.El proposito de este trabajo es referirnos a esta area de insercion del LCP, a travez nuestra experiencia en la investigacion anatomica, en la practica quirurgica y la revision bibliografica.
ABSTRACT:
The P.C.L. extends from the tibia to the femur. Its tibial attachment about 13 X 13 mm, lies in the back side of the tibia in the distal portion of the tibial sulcus. The femoral attachment 30 X 13 mm, is located in the medial femoral condile.
The reconstructive cruciate ligament surgery must have the goal of reproducing the exact ligament isometry.
Much about discussion of how, where and how many bands should be use to reproduce the anatomy and the femoral isometry of the P.C.L.
On the other hand the tibial attachment has a little diffused anatomy, and insufficient to null technical-surgical references, for an appropriate reproduction of its isometry.
It is the purpose of this paper to refer to this area of the P.C.L. attachment, through a bibliographical revision and contributing with our experience in the anatomical investigation and in the surgical practice.
INTRODUCCION
La reconstruccion del ligamento cruzado posterior (LCP) por via artroscopica se ha difundido notoriamente, desde la simple reinsercion de sus fibras a las superficies oseas (28) hasta su reemplazo por medio de autoinjertos o aloinjertos.(35, 36)
Dentro de los topicos de la cirugia del LCP, a nivel de la isometria femoral la discusion se centra entre la reconstruccion con uno o dos haces. (3,9,10,18,19,20, 21,22,27,29,34) Harner (22), basado en estudios de laboratorio sugiere reconstruir por separadas las bandeletas anteroexterna y posterointerna; sin embargo todavia no existen trabajos clinicos a largo plazo que sustenten las ventajas de esta variante sobre la utilizacien de un haz simple.
Aunque la reproduccion de la isometria tibial no ostenta en la bibliografia tanta relevancia como la femoral, (1,7,8,16,18,19,20,19,20,23,24,25,27,28,40,42) en nuestra experiencia quinirgica el paso Inas complejo a realizar ha sido la btisqueda del punto isometrico inferior, en la cara posterior de la tibia. (Fig. 1 y 2) El proposito de esta publicacion es realizar las consideraciones anatomicas y quinirgicas necesarias que nos permitan acceder, en forma sencilla y segura al punto isométrico tibial.

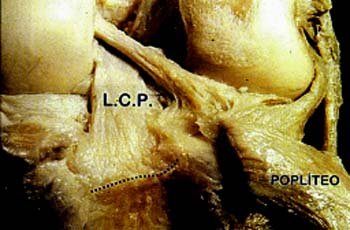
Foto n° 1: Vista posterior de tibia derecha: El sulcus tibial se refiere a la depresi6n 6sea interglenoidea, sitio de insercion del L.C.P.
CONSIDERACIONES ANATOMICAS
El LCP se inserta en la cara externa del condilo femoral interno y de allf se dirige en direcci6n oblicua descendente de medial a lateral hasta el borde inferior del sulcus interglenoideo tibial. (5,11,17,34,37,39,43) Su area de insercion femoral mide entre 28 y 32 mm en sentido antero posterior, siendo la tibial de 13 mm x 13 mm aproximadamente. (1,17,35,37) (Fig. 3)
El "foot print" del LCP en la tibia (Fig. 2) se encuentra rodeado por la convergencia de diversos elementos anatomicos. A este nivel las fibras mas posteriores del LCP se fusionan entremezclandose con las fibras de la capsula articular y del periostio subyacente. A esta imbricada disposicion debemos agregar que el LCP se encuentra envuelto por un estuche de sinovial (Fig. 4 y 5) circundado por un tejido areolar laxo, y apoyando su cara anterior sobre los ligamentos posteriores de insercion de ambos meniscos (Fig. 13) (5,11,17,34,35,39,41,43)
Estas caractenisticas anatomicas hacen que el punto isometrico tibial no presente un acceso quirúrgico sencillo y se encuentre condicionado su realizacion a una adecuada liberacion posterior o capsulotomia. Esta capsulotomia permite en primer lugar una optima visualizacion de las estructuras involucradas y en segundo termino la correcta colocacion de la gula tibial para evitar lesionar los cuernos posteriores de ambos meniscos (Fig. 13) y rechazar los elementos neurovasculares popliteos.

Foto n° 2: Vista posterior de tibia derecha: Se referencia la relacion entre las inserciones del L.C.P., la capsula articular y el musculo poplfteo.
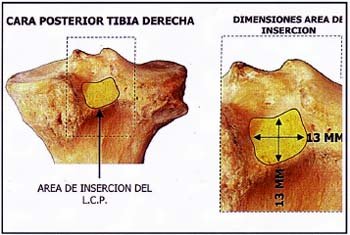
Foto n° 3: Vista posterior de tibia derecha: El area de insercion tibial del L.C.P. es de 13 mm x 13 mm.
CONSIDERACIONES QUIRURGICAS
Posicion del paciente
Dectibito dorsal. Flexion de rodilla a intervenir a 902 y elevacion por sobre la rodilla contralateral que de-be estar abducida (33) (Fig. 8)
La flexion y elevacion de la rodilla y la separaci6n de las piernas nos permitird trabajar en el lado medial con elementos largos como el shaver y el artroscopio con camara, los cuales alcanzan dimensiones de 35 a 40 cm. de longitud.

Foto n° 4: Corte sagital de rodilla derecha: Rodilla en extension. La cavidad articular se encuentra Ilenada de color azul para mostrar relacion entre el L.C.P. y las estructuras vecinas.
VISTA POSTERIOR TIBIA DERECHA
Los 2/3 distales del muslo deberan quedar colgando por fuera del borde de la camilla (12,13,15,33) para permitir que el hueco popliteo este libre y no se cornpriman las estructuras neurovasculares sobre la cara posterior de la tibia.

Foto n° 5: Corte sagital de rodilla derecha: Detalle a gran aumento de la zona de insercion del L.C.P. C: capsula articular; L: ligamento cruzado posterior; P: musculo popliteo. Por delante de la insercion tibial del L.C.P. se observa el ligamento de insercion del cuerno posterior del menisco interno.

Foto n° 6: Corte sagital de tibia derecha: Por detras de la espina tibial interna, se observa el sulcus tibial en toda su extension, siendo su tercio posterior el sitio de insercion del L.C.P.
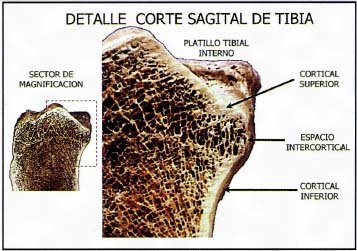
Foto n° 7: Corte sagital de tibia derecha: Detalle a gran aumento del sulcus tibial, mostrando que por debajo existe un espacio de hueso esponjoso(espacio intercortical), situado por arriba del cierre metafisario tibial.
PORTALES
Via anteroexterna: Pararotuliana a 10 o 12 mm por encima de la interlinea articular. La realizacion de una via alta nos permitirá acceder mas facilmente al compartimiento posterointerno ya que el artroscopio se deslizará en forma oblicua desde arriba hacia abajo y de afuera hacia adentro, flanqueando por su cara interna al ligamento cruzado anterior cayendo en el fondo de saco posterointerno.
De esta manera se logra transiluminar dicha region perceptible desde el exterior, que se toma como guia para la realizacion del portal posterointerno.
Via transtendon rotuliano: En varias oportunidades hemos de recurrir a la realizacion de esta via accesoria ya que nos permite colocar la guia tibial en la posicion ideal, es decir bien medial y lo mas a externo posible en el borde inferior del sulcus tibial. (3,4,7,8,9,10,11,12,26,27)
Via posteroexterna: La utilizacion de la via posteroexterna la hemos reservado para aquellos pacientes con rodillas muy voluminosas de dificil manejo, o en aquellos que presentan una patella baja o rotula infera. En estos casos es aconsejable contar con una optica de 702 (Fig. 9).
Via postero interna: El primer paso para efectuar este portal es distender la capsula posterior. Esto se consigue con la flexion de la rodilla a 902, lo cual provoca que el brazo posterior del ligamento lateral interno y los dem& elementos capsulares posteriores se relajen. Por otro lado una adecuada insuflaciOn con liquido, aumentará la distension articular. (31)
Para realizar esta via se toma como referencia el punto de transiluminacion (Fig. 8:A) producido por el artroscopio entrando por el portal anteroexterno.
Esta transiluminacion se produce en un hiatus delimitado por los mtisculos de la pata de ganso por debajo, junto con el tendon del semimembranoso, el condilo femoral interno y el platillo tibial interno por delante, y el tend6n del gemelo interno por arriba y por detras.(5,23,40,41,44)
Por el borde inferior del sartorio discurre el nervio safeno interno con la vena del mismo nombre. Estos elementos en general se dejan translucir en el espesor de las panes blandas y han de ser respetados en la realizaciOn de esta via. Para esto debe realizarse el abordaje por arriba del limite inferior del hiatus de transiluminacion. (2,26,31,37)

Foto n° 8: Vista intema de rodilla derecha: La rodilla debera quedar alejada del borde de la mesa. A: zona de proyecci6n de la capsula articular (zona de transiluminacion). En rojo referimos el lugar de realizacion de la via posterointerna.

Foto n° 9: Esquemas de utilizaciOn de Opticas y Camaras accesorias. A: Utiliza Optica de 70° para visualizar desde anterior y la de 30° para la via posterointerna, mostrando como se reseca el mufion del L.C.P. B: ColocaciOn de la guia tibial, con su punta O "hook" en el fondo del sulcus tibial.
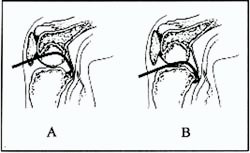
Foto n° 10: Esquema corte sagital rodilla derecha: En verde se esquematiza la rama horizontal de la guia tibial. A: previo a la realizacion de la capsulotomia, la punta de la guia no puede alcanzar la isometria adecuada. B: recien cuando la capsulotomia es suficiente se puede llegar al punto ideal. Esta maniobra permite rechazar un poco mas hacia atras los vasos con el dorso de la punta de la guia.
Una vez elegido el punto de entrada se introducen 2 agujas intramusculares bajo vision artroscopica que se toman como guia para evaluar la utilidad del abordaje. Luego se incidiran las panes blandas para colocar el trocar que guiará la introduccion del artroscopio. Es de destacar que esta via ha de realizarse un poco mas alta y mas posterior que la utilizada para la sutura meniscal (31) para permitir una mejor direcci6n de los elementos que realizaran la capsulotomia.(8) (tijeras, shavers)(Fig. 8: Circulo rojo).
La realizacion de esta via persigue varios objetivos: Poder visualizar la cara posterior del LCP y evaluar la lesion.
Permitir la salida del liquido de irrigacion, evitando la infiltracion de los tejidos y sus consecuencias. Realizar la liberacion posterior o capsulotomia para introducir el instrumental y efectuar una correcta isometria.(4,14,20,30)
Capsulotomia Posterior:
Realizada la via posterointerna se comienza con la liberacion posterior o capsulotomia por medio del shaver, identificando los restos del LCP. (Fig. 11 A)
La utilizacion del shaver debe orientarse siempre hacia distal, ya que hacia proximal, se cone el riesgo de seccionar los elementos neurovasculares que discunen por el septum adiposo que separa a posterior los compartimentos interno y externo (2).
Se ha de comenzar por el dorso del ligamento, que se encuentra tapizado por un estuche sinovial y cubierto por un tejido adiposo areolar laxo, en direccion a inferior hasta alcanzar el vertice del angulo diedro que forman la capsula y el LCP; de esta manera nos aseguramos no lesionar la arteria genicular media que discune por la parte superior del septum capsular.
Una capsulotomia amplia y generosa permite visualizar el punto mas inferior y externo de origen del LCP, sitio ideal de salida del tune' oseo (Fig. 2 y 13)(6- 12,14,15,16,18,19,20,21,22). Pero i,cuan amplia y generosa debe ser la capsulotomia? El limite inferior de la misma se encuentra definido por la aparicion de las fibras musculares del borde superior del mtisculo popliteo, de un color rojo rutilante. (Fig. 11 B)
Asimismo limitamos la realizacion de la capsulotomia hacia externo, ya que no debemos lesionar las expansiones del mtisculo poplfteo al borde superior del cuerpo del menisco externo (Fig. 14); dado que una de las funciones de dicho masculo es la de retraer hacia posterior al menisco durante la flexion de la rodilla.
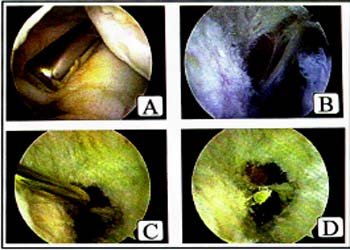
Foto n° 11: Secuencia artroscopica. A: Con el shaver se inicia la capsulotomia, desde proximal a distal. B: Vision desde la via posterointerna, ya realizada la capsulotomia se observan las fibras de color rojo del musculo popliteo. C: Colocación de la gula tibial en el fondo del sulcus tibial. D: Control bajo vision continua de la salida del pin y la mecha.
Foto n° 12: Radiografia intraoperatoria. A: rama de guia tibial. B: Entrada del pin en la tibia desde distal a proximal. C: Canula de instrumentacian colocada en la via posterointerna.
Foto n° 13: Vista posterior de tibia derecha: Se muestra la insercion de los ligamentos de los cuernos posteriores de ambos meniscos y su relación con el area de insercion del L.C.P.
Una vez realizada la capsulotomia (Fig. 11 A), detectado el origen del LCP inmediatamente por encima del borde superior del musculo popliteo, (Fig. 15) colocamos la guía tibial con mayor precision. (Fig. 9B) Utilizamos el codo de su rama horizontal para rechazar un poco mas la capsula posterior y asf alejar los elementos neurovasculares. (Fig. 10B)
Ya situada la guía en la posicion ideal (Fig. 11C), insertamos el pin o aguja guía, que penetra solo en los 2/3 iniciales del recorrido total. Es decir que el pin no perfora la cortical posterior.
Retiramos la gufa y bajo estricto control artroscopico colocamos una cureta curva de proteccion para rechazar la capsula y los vasos, haciendo progresar lentamente el pin hasta observar la salida de su punta en el vertice del sulcus tibial posterior. (Fig. 11 D) Paso seguido, sin descuidar la situacion de la punta del pin la cual debera quedar siempre protegida por la cureta, procedemos a realizar el ttinel tibial con la mecha canulada correspondiente.
DISCUSION
La plastica del LCP depende en gran medida de la situacion de los tuneles femoral y tibial.(4,8,11,31,32) En la tibia un error previsible es colocar la guía por delante del punto ideal, es decir por arriba del "foot print" del LCP. (Fig. 6) Esta situacion ocasiona un emplazamiento no isometrico del injerto, perdiendo asf eficacia la plastica ademas de aumentar la posibilidad de lesionar la insercion posterior de ambos meniscos. (Fig. 13)
Con menor frecuencia se presenta una baja colocacion del nine' tibial puesto que el musculo popliteo es un limitante. Esta altima situacion aumenta el riesgo de fracturar el espacio esponjoso intercortical del sulcus tibial, lo cual acarrearfa el aflojamiento del la plastica ligamentaria. (Fig. 6 y 7)
Para controlar la correcta colocacion de la gufa el use de la radioscopia intraoperatoria es de gran utilidad (Fig. 12).(9,11,20,31)
Extremar los cuidados durante la preparaciOn del area de insercion tibial del LCP, no solo permitird una exacta colocacion de la gufa tibial, sino que ademas disminuird el riesgo de &liar al paquete vasculonervioso popliteo y a las dernas estructuras anatOrnicas involucradas en esta region.
Foto n° 14: Vista posterior de rodilla derecha. DisecciOn cadaverica. Se puede ver al L.C.P. , al ligamento de Wrisberg y a la expansi6n del masculo popliteo al borde posterior del cuerpo del menisco extemo(flecha verde). Elemento este limitante de la extension hacia externo de la capsulotomia.
Foto n° 15: Vista posterior de rodilla derecha. Diseccion cadaverica. Se ha desinsertado y reclinado a externo, la porciOn muscular del popliteo, con el fin de mostrar el borde inferior de inserción de la capsula articular (linea punteada) y su proximidad con la inserciOn tibial del L.C.P.
BIBLIOGRAFIA
- Amis AA: Anatomy and Biomechanics of the Posterior Cruciate Ligament. Sports Medicine and Arthroscopy Review 7 (4): 225-34, 1999.
- Ahn J, Ha CW: Posterior Trans-Septal Portal for Arthroscopic Surgery of the Knee Joint. Arthroscopy 16 (7): 774-9, 2000.
- Barber FA, Fanelli GC y col.: The Treatment of Corn
- plete Posterior Cruciate Ligament Tears. Current Controversies. Point Counterpoint. Arthroscopy 16 (7): 725-31, 2000.
- Berg EE: Posterior Cruciate Ligament Tibial Inlay Reconstruction. Arthroscopy 11 (1): 69-76, 1995.
- Bouchet A, Cuilleret J: Anatomia descriptiva y topografica. Ed. Panamericana. too ed. 1979.
- Bowen MK y col.: Management of Associated Posterolateral Instability in Posterior Cruciate Ligament Surgery. Operative Techniques in Sports Medicine 1 (2): 148-53, 1993.
- Burks RT: Exposures in Posterior Cruciate Ligament Surgery. Operative Techniques in Sports Medicine 1 (2): 121-4,1993.
- Bush-Joseph CA y col.: Arthroscopic Assisted Posterior Cruciate Ligament Reconstruction Using Patellar Tendon Autograft. Sports Medicine and Arthroscopy Review 2 (2): 107-19, 1994.
- Clancy WG (Jr.), Timmerman LA: Arthroscopically Assisted Posterior Cruciate Ligament Reconstruction Using Autologous Patellar Tendon Graft. Operative Techniques in Sports Medicine 1 (2): 129-35, 1993.
- Chen CH y col.: Arthroscopic Double-Bundled Posterior Cruciate Ligament Reconstruction With Quadriceps Tendon-Patellar Bone Autograft. Technical Note. Arthroscopy 16 (7): 780-2, 2000.
- Cooper DE: Posterior Cruciate Ligament Reconstruction: The Anatomic and Biomechanical Basis. Operative Techniques in Sports Medicine 1 (2): 89-98, 1993.
- Cooper DE: Arthroscopically assisted Posterior Cruciate Ligament Reconstruction: A Surgical Atlas. Operative Techniques in Sports Medicine 1 (2): 125-8, 1993.
- Fanelli GC, Monahan TJ: Complications of the Posterior Cruciate Ligament Reconstruction. Sports Medicine and Arthroscopy Review 7 (4): 296-302, 1999.
- Fanelli GC: Combined Anterior and Posterior Cruciate Ligament Injuries: The Multiple-Ligament-Injured Knee. Sports Medicine and Arthroscopy Review 7 (4): 289-95, 1999.
- Fenton PJ, Paulos LE: Posterior Cruciate Ligament Reconstruction with Allograft Augmentation. Sports Medicine and Arthroscopy Review 2 (2): 129-36, 1994.
- Funahasi, TT. Y col. : Isometry and Graft Placement in Posterior Cruciate Ligament Reconstructive Surgery. Operative Techniques in Sports Medicine 1 (2): 110-4, 1993.
- Girgis FG y col.: The Cruciate Ligaments of the Knee Joint: Anatomical, Functional and Experimental Analysis. Clin. Orthop. 106: 216-31, 1975.
- Harner CD: The Posterior Cruciate Ligament. Current concepts. ANNA 13th Annual Meeting. April 1994.
- Harner CD y col.: Cruciate Ligament Anatomy. New Concepts and Applications. A.A.O.S. Instructional Course # 148. 63 rd Annual Meeting. February 1996.
- Harner CD, Noyes FR: The Posterior Cruciate Ligament: Surgical Techniques for Reconstruction. A.A.O.S. Instructional Course # 234 65 th Annual Meeting. March 1998.
- Hamer CD: Biomechanical Analysis of a Posterior Cruciate Ligament Reconstruction. Deficiency of the Posterolateral Structures as a Cause of Graft Failure. The American Journal of Sports Medicine 28 (1): 32-9, 2000.
- Harner CD: Biomechanical Analysis of a Double-Bundle Posterior Cruciate Ligament Reconstruction. The American Journal of Sports Medicine 28 (2): 144-51, 2000.
- Johnson DL, Swenson TM, Harner CD: Meniscal Reconstruction Using Allograft Tissue: An Arthroscopic Technique. Operative Techniques in Sports Medicine 2 (3): 223-31, 1994.
- Kashiwaguchi S, Harner CD, Livesay GA, Fu FH: Current Concepts in Posterior Cruciate Ligament Injury and Treatment: Functional Anatomy, Biomechanics, and Treatment. Advances in Operative Orthopaedics. 1: 129-49, 1993.
- Kim S, MM B: Arthroscopy Intraarticular Interference Screw Technique of Posterior Cruciate Ligament Reconstruction: One- Incision Technique. Arthroscopy 10 (3): 319-23, 1994.
- Kim J: Direct Posterior Triangulation of the Knee Joint. Arthroscopy 13 (2): 262-4, 1997
- Larson RV, Metcalf MH: Posterior Cruciate Ligament Reconstruction: Transtibial Technique. Sports Medicine and Arthroscopy Review 7 (4): 253-65, 1999.
- Lobenhoffer P y col.: Arthroscopic Repair of the Posterior Cruciate Ligament in a 3-Year-Old Child. Arthroscopy 13 (2): 248-53, 1997.
- Mannor DA, Shearn JT, Grood ES, Noyes FR, Levy MS: Two-Bundle Posterior Cruciate Ligament Reconstruction. An In Vitro Analysis of Graft Placement and Tension. The American Journal of Sports Medicine 28 (6): 833-45, 2000.
- Matava MJ y col.: Proximity of the Posterior Cruciate Ligament Insertion to the Popliteal Artery as a Function of the Knee Flexion Angle: Implications for Posterior Cruciate Ligament Reconstruction. Arthroscopy 16 (8): 796-804, 2000.
- Miller MD, Olszewski AD: Cruciate Ligament Graft Intra-articular Distances. Arthroscopy 13 (3): 291-5, 1997.
- Miller MD: Posterior Cruciate Ligament Reconstruction: Tibial Inlay Technique. Sports Medicine and Arthroscopy Review 7 (4): 26672, 1999.
- Morgan CD: All inside. Arthroscopic Meniscus Repair. Operative Techniques in Sports Medicine 2 (3): 201-7, 1994.
- Morgan CD y col.: The Anatomic Origin of the Posterior Cruciate Ligament: Where Is It? Reference landmarks for PCL Reconstruction. Arthroscopy 13 (3): 325-31, 1997.
- Paulos LE: Arthroscopic-Aided Posterior Cruciate Ligament Reconstruction Using Precision Drill Guides. Acufex Microsurgical Inc. Handout, 1990.
- Paulos LE y col.: Surgical Technique for the Use of Allografts as Anterior Cruciate Ligament, Posterior Cruciate Ligament, Medial Collateral Ligament and Lateral Collateral Ligament Substitutes. (Preview article) Sports Medicine and Arthroscopy Review 1(1): 92-102,1993.
- Ranalletta A y col.: Consideraciones anatornicas del ligamento cruzado posterior. Lectura. XXXII2 Congreso. Asoc. Rioplatense de Anatomia. Mar de Plata Octubre, 1995.
- Ranalletta A: Menisco extern() de la rodilla: Sus inserciones. Lectura. XXXH° Congreso. Asoc. Rioplatense de Anatomia. Mar del Plata Octubre, 1995.
- Ranalletta A: Fundamentos anatomicos para la reconstruccion del ligamento cruzado posterior. Rev. Argentina de Artroscopia 2 (4): 214-20, 1995.
- Schulte KR, Hamer CD: Management of Isolated Posterior Cruciate Ligament Injury. Operative Techniques in Orthopaedics 5 (33): 270-5, 1995.
- St Aubli HU: Posteromedial and Posterolateral Capsu rior Cruciate Ligament Reconstruction with Allograft. lar Injuries Associated with Posterior Sports Medicine and Arthroscopy Review 2 (2): 120-
- 43.8, 1994.
- Swenson TM, Hamer CD Fu FH: Arthroscopic Posterior Cruciate Ligament Insufficiency. Sports Medicine and Arthroscopy Review 2 (2): 146-64, 1994.
- Testut L, Jacob 0: Tratado de Anatomia Topografica. 82 ed. Salvat Editores. Tomo II, 1972.
Pedro Goyena n° 217 Buenos Aires
Tel: (011)4923-1242